
▎药明康德/报道
2016年夏天,一位来自新疆的母亲带着被确诊为外伤性白内障的孩子辗转千里,来到广州中山眼科中心求医。紧张的小宝宝在陌生的诊室不愿意配合检查,母亲也显得焦虑不安。主诊的林浩添教授拿起办公室内常备的糖果递给孩子,让他们在异乡的诊室里顿时感觉到家人的温暖,敞开心扉谈起一路艰辛的求医过程。之后孩子成功接受了微创手术治疗白内障,恢复了视功能。林浩添教授也成为了孩子父母的好朋友,时常会收到微信问候和孩子天真浪漫的影像。
这个是林教授近8年来植根临床一线的缩影。真切体会患者对光明的渴望、深入了解眼病诊治存在的核心问题,正是内源性晶状体干细胞疗法研究得以发展成功的内在动力。该技术经过医院专家18年艰辛的研究被推向临床,被《Nature Medicine》杂志评为2016全球八大突破性进展。

林浩添教授于2009年获得中山大学医学博士学位,现任中山眼科中心白内障科教授,先后在《IOVS》、《Ophthalmology》、《Lancet》、《Science》、《Nature》等杂志发表数十篇SCI论文,并参与内源晶状体干细胞疗法项目研究,于2016年获得药明康德生命化学研究奖。
团队十八年磨一剑,看得见的干细胞疗法
药明康德:您作为第一作者参与了内源晶状体干细胞疗法论文发表,以及该项技术最后的成功和推广,请您谈谈这项干细胞技术的基本原理和技术特点。
林浩添教授:婴幼儿白内障发生率虽然不高,却占儿童致盲原因的50%以上。它和老年人白内障的情况有很大区别,带给医生和研究者的挑战也不同。老年人眼部各种干细胞数量很少,所以植入人工晶状体,较少产生细胞增殖、复发等后遗症。虽然人工晶状体调焦功能还有提升空间,但可以满足老年人大部分视觉功能需求。
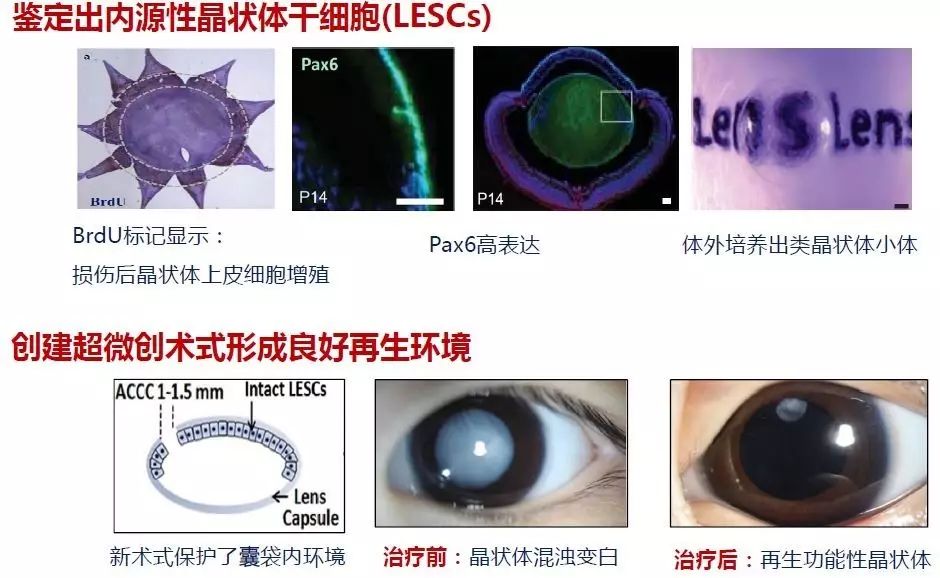
然而,婴幼儿晶状体干细胞数量大、再生功能强,如果只是粗暴地将患病的晶状体剥除并植入人工晶状体,手术后增殖复发率几乎百分之百,而且有可能引起继发性青光眼和高度的近视漂移等并发症。此外,因为传统手术过程破坏了外包在晶状体周边的囊袋完整性,所以术后不规则增殖长出的病理性无功能的的晶状体再生组织,反而还会破坏人工晶状体的居中和视轴区的透明性,从而影响儿童的视功能发育。因此我们意识到传统的手术模式必须要改变。
婴幼儿晶状体赤道部上皮干细胞数量较多,也具备良好的自我更新能力,能够高度表达一种眼部发育的关键因子Pax6和Bmi1,在受到外伤或者手术刺激之后能够增殖。通过干细胞体外培养,团队成功获得了透明类晶状体,与自然晶状体蛋白成分类似。所以我们实施的全新超微创手术,手术切口仅有1-1.5毫米,不再破坏晶状体囊袋的中间结构,而是在清除里面组织之后保存囊袋完整性以及晶状体上皮层中的干细胞,保护了利于细胞生长的基底膜和再生微环境。该手术实验在新西兰兔和食蟹猴眼部成功完成,晶状体干细胞从囊袋周边增殖并迁移至后囊中心,最后形成双凸晶状体,具备良好的透明性和屈光力。现在该手术已成功在超过200名先天性白内障患儿眼部实施,术后的患儿一般6-8个月就能长出透明的有一定功能的晶状体,术后炎症反应、高眼压和后发障等总体发生率降低20倍以上。
药明康德:您在参与这个项目的过程中,觉得有哪些令人难忘的经历?干细胞再生技术未来有没有可能运用到老年性白内障甚至角膜疾病等其他眼科疾病领域?
林浩添教授:每个学者个体的单一力量很难在全球范围内做出重大科技突破,所以我们需要的不仅仅一个团队内部的合作,更是多个团队之间的合作。该项目由我们的老师、中山眼科中心主任/院长刘奕志教授主导,他很年轻的时候就想攻克这个问题。早在18年前,他获得的第一个国家自然基金项目和招收的第一个博士生,都是从事晶状体再生研究。
过去医学界对于该疾病和相关干细胞研究认识还不够,也还缺乏相关的生物学技术。我非常有幸在相关技术都有了长足进步之后加入到这个项目。刘院长经过多年经验积累和技术创新,最终带领我们改变了研究思路并创新了手术方式。这项研究不仅为先天性白内障治疗提供全新策略,更提高了医学界对于组织再生及干细胞临床应用的认知水平,为干细胞组织修复开辟了一个全新的时代。
相关的论文成果在去年《Nature》、《Science》、《Cell》数千篇论文中脱颖而出,被《Nature Medicine》列为年度八大突破性技术,认为这是干细胞介导的视觉修复的重要方向和技术突破,可见我们的技术在再生医学、眼科临床治疗和干细胞技术革新领域都有特别的意义。虽然老年人晶状体和角膜等眼组织的干细胞应用技术目前尚还有很多瓶颈,但是随着人类基因编辑技术的不断发展,如果自体细胞经过重新编程能够培育出理想器官再进行移植,未来也可能是很好的疾病治疗发展方向。
大数据&人工智能:电子鹰眼的远大前程
药明康德:在您的研究成果中,与很多与大数据分析相关的项目,包括研究共享平台、智能随访系统、智能诊断系统等等。在眼科、医学与计算机和人工智能的交叉研究领域,您有哪些具体的感触?
林浩添教授: 中国目前并没有就儿童眼科疾病建立完整的筛查和转诊制度,婴幼儿白内障病因复杂、类型多,而且并发症种类也很多。所以我认为应当依靠大数据建立一个全球婴幼儿白内障研究共享平台,并针对患病人群设计智能随访和智能诊断系统,提升婴幼儿白内障的诊断率和随访的依从性。目前,我们医院已经建立了多中心协作的云平台机制,将我们的技术共享平台拓展至基层医院,建立了全球最大的先天性白内障数据库。
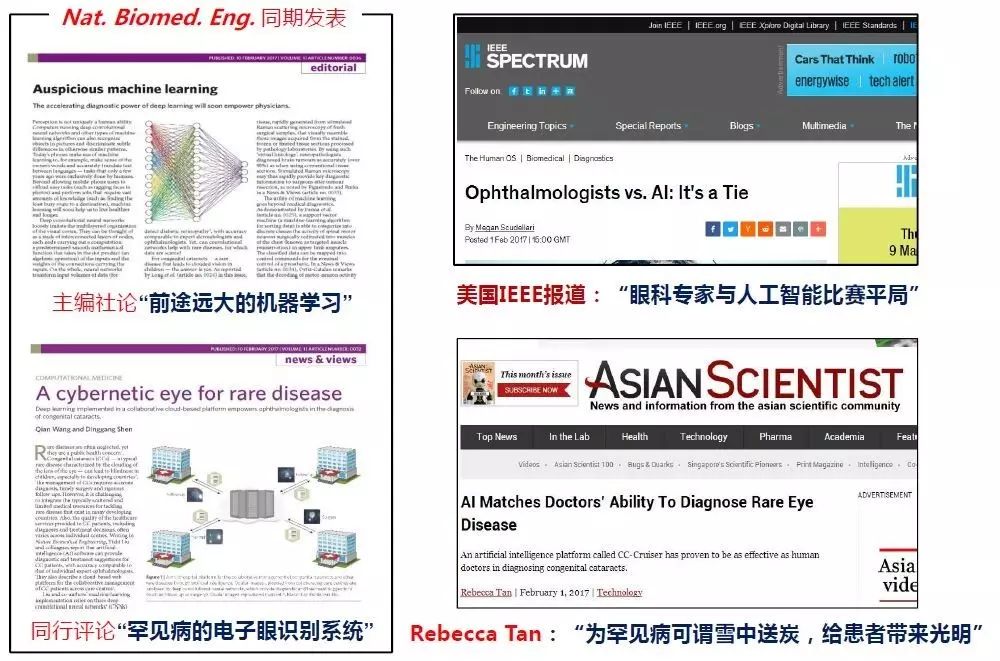
人工智能诊断则基于深度卷积神经网络,根据近千例训练样本和专家团严格制定的标签对神经网络进行训练,可以使患者便捷地享受专家级门诊:目前已临床验证超过300名患者,且准确率超过90%,达到眼科专家级医师水平,被《Nature Biomedical Engineering》誉为罕见病的电子鹰眼系统。
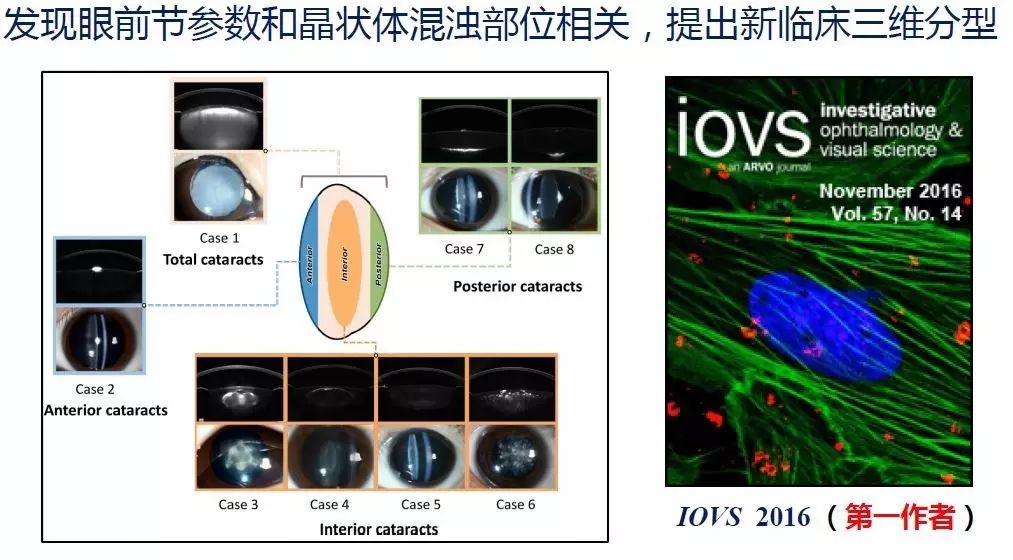
基于大数据分析,我们的另一个研究成果是提出并建立先天性白内障的新临床三维分型。自1961年美国眼科学会(American Academy of Ophthalmology)发布了先天性白内障分类系统的临床指南,先天性白内障的分类体系一直缺乏实操性,并无法指导治疗方案。随着时代的发展和计算机分析技术的提高,我们团队对超过400位先天性白内障患儿的Scheimpflug光学成像检测结果进行深入分析,并通过晶状体浑浊的三维位置与其他眼部组织参数异常之间的关联分析,发现了基因遗传及其他因素导致白内障的同时,也可以影响角膜、虹膜等晶状体前方的眼部组织。我作为第一作者的研究论文发表在《IOVS》 (Investigative ophthalmology & visual science)杂志上。我们提出的全新简化临床分类,被美国国立眼科研究所(National Eye Institute)资深专家誉为近半个世纪以来最创新性的研究成果。
药明康德:除了先天性白内障之外,您觉得大数据分析在整个眼科疾病领域还有哪些具体的应用方向?
林浩添教授:目前很多疾病已经被证实源于基因突变,并与周边环境、运动和饮食相关,所以人体基因测序数据无疑是医疗大数据中非常重要的一类。现阶段人工智能和大数据的结合,多数仅停留在汇总临床信息、图片等等;但一旦现有数据与基因分析结合,我们就可以找到致病的基因位点或者基因突变,甚至提前预测某些具有特殊基因患者的发病时间和应对方法。所以基因测序数据和医学影像的人工智能技术结合,可以使眼科甚至所有疾病的诊断和治疗发生变革式的飞跃;更可以让我们对疾病预防科学有更全面的认识,这也是未来医学发展的大方向,让每个人从婴幼儿开始就有了更多健康指南和对症下药的手段。
目前国内外都已经启动很多大型人口队列研究,囊括了几十万人的基因测序数据以及他们相关的医疗信息。现在全基因组测序时间可能只需要半个月,成本在一两千美金左右。我相信全基因组测序耗费的时间和成本会继续下降,也许有一天可以达到血常规的普及程度。
另外在全民卫生健康层面,中国人有一个绕不开的眼科话题,就是高发的近视率:大城市中学毕业生的近视率高达80%。所以很多国内外顶尖专家已经针对东亚、东南亚近视相关的大数据研究做了深入调查。目前的一些研究成果表明近视除了和应试教育、用眼习惯有关,也和各地区人种的特殊基因相关,因为不少东亚、东南亚移民到北美之后近视率仍然比较高,所以显然近视并非单纯的后天影响所造成。
虽然大部分人只是患有中低度近视,不会致盲,但如果近视不断恶化,则高度近视可能对视功能甚至眼球组织的健康造成不良影响,比如产生眼底病、并发性白内障等等。我相信通过各学科信息交叉和大数据的分析方法的进步,可以找到对近视影响最大的因素,并建立相应的预测模型,从而对每个人做出个性化诊疗指导。目前国家已经对青少年、学龄儿童视力保护进行了有效的预防和干预,希望将来能够有一定的成果。
信息时代的妙手仁心
药明康德:在多年临床诊疗的过程中,您帮助了许多患者,也参与过不少边远地区的志愿者行动。对您来说,有哪些让您最为难忘的故事?
林浩添教授:我出生在一个中医家庭,很小就亲身感受到基层医生治病救人的辛苦和成就感。每位医生自己或多或少也有过患病的经历,因此经常换位思考更能体会医患关系维护的重要性。现在大医院每位医生门诊的接诊量都很大,不一定能和每位病人或者病患家属长时间交流,所以我们如果能在一些微小的细节上透出医者仁心的人文关怀,就可以与病人和家属有情感沟通的机会,增加对医生的信任并提升医疗服务水平的档次。临床中有不少正能量的故事,医生可以与患者成为好朋友,甚至祖祖辈辈成为世交。
白内障在中国这样一个人口和老龄化的大国发病人群很大,一些偏远山区因为缺医少药所以常常需要医疗志愿者的救助。在广东梅州五华县农村地区有一个很庞大的先天性白内障家族,50多口人中超过30人患有白内障。他们从山区到大城市看病比较困难,所以曾有部分患者在当地一些卫生机构手术,但效果不理想。长期的弱视让多数青壮年劳力无法工作,甚至专职洗碗都很难胜任;单一的务农劳动导致整个家族整体经济状况每况愈下。因此我们医院多次组织专人携带诊疗、抽血设备,检测他们的基因缺陷,并承担费用让这个家族中适合手术的患者来到广州治疗。他们也非常感谢我们的帮助,并经常表示我们的志愿者援助项目让他们整个家族的命运得以改变,很多年轻人找到了工作,也不再受到歧视。对于我们来说,下一步就是要完成对他们致病基因位点的后续研究,并通过基因编辑技术尽快找到预防该家族后代遗传缺陷的解决方案。

药明康德:您刚才谈到中国人口基数庞大,大型医院的优质医疗资源相对紧缺,这对于病患求医和医生综合能力的发展都是巨大的挑战。作为一位以临床、科研相结合的医生,您对于中国的眼科发展格局以及建立整体高效诊疗制度有哪些看法?
林浩添教授:要让诊疗更加有效率,对于大型医疗机构的医生来说,应当利用大平台的多科室多学科资源。以前的医学科学是分科而学,眼耳鼻喉内外妇儿各有所长;但近一百余年的知识和信息爆炸,让科学发展更需要整合不同的知识和经验。
2012年我在《Lancet》杂志上发表过一篇文章,介绍一名农村妇女病例患有罕见眼部寄生虫疾病。眼球组织体积小、结构精密,掉入睫毛都会感觉非常难受,所以如果寄生虫能够进入眼部产卵并孵化长大,一般是通过分泌特殊毒素麻痹人体的感觉受体和免疫系统,所以这名病患在眼球受损之前就诊算是不幸中的万幸。她在挂号初诊时,有人认为病患不可能通过肉眼认定自己眼部有成虫,但是我经过简单的检查之后,发现其眼部已经出现虫巢,并有雌、雄虫体蠕动。我能够将实验结果快速鉴定并且完成该罕见病例报道,就是得益于中山大学的医学门类齐全和强大的学科力量。建国初期寄生虫科室专家陈心陶教授,对于中国南部多地寄生虫防治尤其是血吸虫消灭工作有突出贡献,所以寄生虫科也是我们大学的重点学科之一。
从整体三级诊疗体系的构建而言,我仍然觉得人工智能的发展会起到非常重要的作用。虽然目前中国大型医疗机构的眼科诊疗水平和医生队伍培养,在全球范围内也处于一个比较高的水平,但中国人口庞大而且各种原发、后发、并发白内障发病人数不断增长,任何科室的医疗资源都非常紧张。如果要保证广大人群的早期筛查和随访依从性,我们必须借助其他学科的发展来弥补优质资源短缺。
人工智能可以学习人类的经验和知识,通过人类积累下的经验和数据,就能来判断诊断病人是否患病、患病程度、是否需要手术,替代一个水平较高的医生。所以如果硬件配套好,可以拓展覆盖全国基层眼科,带来眼科疾病甚至所有科室治疗的革命性变化。也许有的人现在感受还不是特别深,但是我觉得今后医疗资源格局可能会受到人工智能前所未有的影响,但一定会向好的方面发展。如果通过人工智能把一些常规的诊治简化和标准化,就可以让广大病患受益,同时也可以让广大医生对科学研究投入更多的精力。如果让更多年轻医生从早期就能够将临床与科研有机结合,将会更利于临床医学的不断发展,同时也让人才最大程度发挥自己的能力。我相信随着计算机技术的飞速发展和人工智能大数据的广泛普及,中国的医学一定会快速前进,与全球最先进的科技水平并驾齐驱,我们应当有这样的民族文化自信!
















