正文
↑↑ 点击上方“医脉通神经科”关注我们 ↑↑
目前,CT/MRI增强扫描已经在颅内病变鉴别诊断中得到广泛应用。本文将对其中的脑膜强化进行系统性介绍,看看这些典型征象和对应的疾病,你都掌握了吗?
作者:江南忆
本文为作者投稿,转载请注明作者及来源“医脉通”。
一般而言,颅内病变对比增强主要包括血管内(血管)强化和血管外(间质)强化。前者主要是由于局部血容量或血流量相对增加;而后者则因血脑屏障缺乏或被破坏导致通透性异常增加和/或局部血管发育不良出现对比剂外渗所致。
根据颅内强化病变所在部位,可分为脑实质外强化和脑实质内强化,前者主要指脑膜强化,也是本次我们一起重点学习的内容。
脑膜由硬脑膜、蛛网膜和软脑膜组成,硬脑膜又分为外膜层(即颅骨内板的骨膜)和内膜层。国外常有“柔脑膜(leptomeninges)”这一术语,一般为蛛网膜、软脑膜及两者中间的蛛网膜下腔的统称。临床上多种疾病可累及脑膜,MRI较CT更能清晰显示脑膜异常强化,故为首选。
正常脑膜在MRI平扫时表现为非连续的、薄的短线样低信号结构。按脑膜强化的部位分为可分为3种:硬脑膜强化,软脑膜强化和全脑膜强化。脑膜强化的形状包括:
➤ (1)线样强化:脑膜表现为弥漫或局限性细线样、粗线样强化,可同时累及硬脑膜、软脑膜或室管膜;
➤ (2)结节样强化:脑膜呈结节状、斑块状强化,常位于脑膜表面、室管下或蛛网膜下腔;
➤ (3)混合型强化:同时具有上述两型的表现。
也称为硬脑膜-蛛网膜强化,由于硬脑膜内层含有丰富的毛细血管网,其微血管缺少紧密连接,因此正常硬脑膜可轻度强化,但通常表现纤细、光滑、不连续的线样影,多见于硬脑膜反折处(如海绵窦、麦克尔腔等)和脑凸面。当硬脑膜强化长度超过3cm时,需高度怀疑硬脑膜病变。
硬脑膜异常强化表现为沿颅骨内侧面走行的弯曲状、连续的线样或增厚的线样强化,累及大脑镰及小脑幕,可伴有结节样强化,但不伸入脑沟和基底部脑池。硬脑膜强化的病因有许多,主要包括低颅压综合征,感染或自身免疫性疾病,肿瘤(如脑膜瘤、淋巴瘤),转移性病变(乳腺癌或前列腺癌等),短暂性术后改变等。
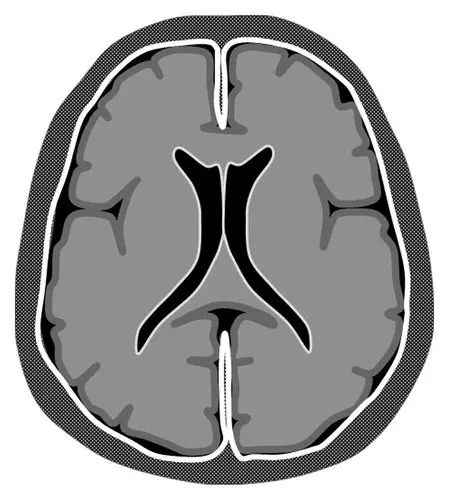
图1 硬脑膜强化模式图
低颅压综合征
低颅压综合征是一组以体位性(直立性)头痛和脑脊液压力降低为特征的临床综合征。可为自发性,也可继发于硬脊膜穿刺后、硬脊膜意外开放或手术大量脑脊液引流后。
该疾病在MRI上有五大特征性表现:硬膜下积液、硬脑膜强化、静脉结构充盈、垂体充血和脑组织下沉。其中,硬脑膜强化是最具特征性的表现,阳性率最高,出现也最早,表现为弥漫、连续的线样增强,无局限性结节,常伴有硬脑膜增厚和皮层静脉的扩张,但不累及软脑膜。
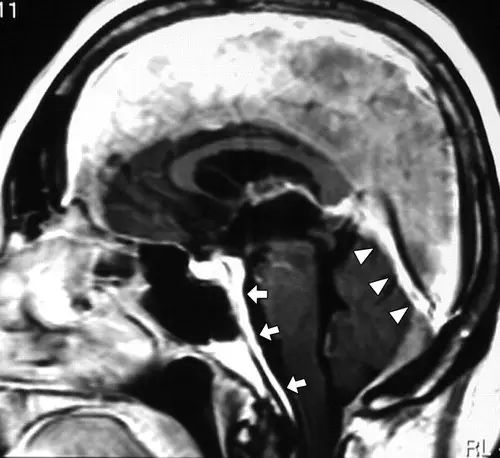
图2 一例低颅压综合征患者,可见斜坡和小脑幕处硬脑膜增厚并强化
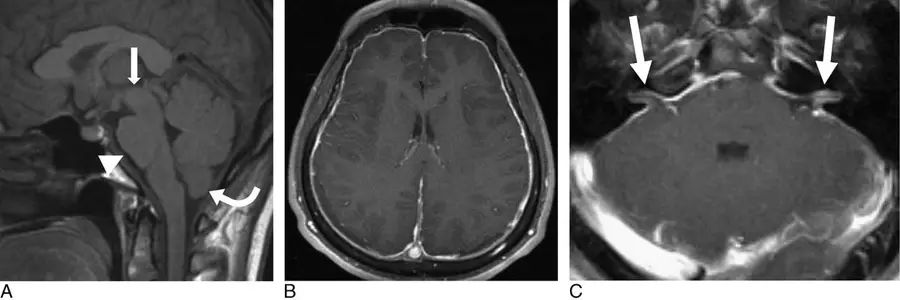
图3 另一例低颅压综合征患者
A:脑组织下沉;B:硬脑膜强化;C:内听道硬脑膜增厚
肥厚性硬脑膜炎
该疾病是一种以脑和/或脊髓硬膜局限性或弥漫性纤维性增厚为特征的罕见中枢神经系统疾病,按病因可分为特发性和继发性(感染、自身免疫病、肿瘤、外伤等)两种形式,临床以头痛和颅神经麻痹症状最常见。
影像学上,T1加权上表现为等信号或稍低信号,T2加权像上纤维化的硬脑膜肥厚,呈相对低信号,周围可见散在局灶性高信号。增强时呈局限性或弥漫性、线样或结节状较均匀强化,部分有明显占位效应。如大脑镰及小脑幕同时强化,冠状位上形似奔驰车标记,称“奔驰征”。
部分肥厚性硬脑膜炎患者在增强MRI上可呈周围强化的模式,表现为中央纤维化增厚的大脑镰和小脑幕硬脑膜低信号伴外周活动性炎症区域强化,冠状位上形似夜间灯光下的法国埃菲尔铁塔,称“夜间埃菲尔铁塔征(Eiffel-by-night sign)”。少数患者病变累及软脑膜或邻近组织,如眼眶,鼻咽部等,造成组织肿胀或形成炎性假瘤。
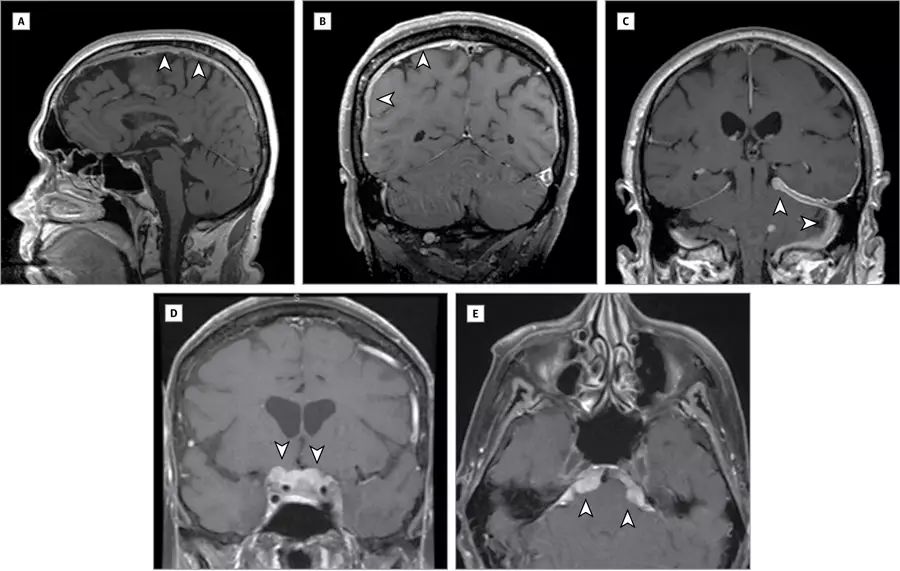
图4 IgG4相关性肥厚性硬脑膜炎患者的影像学表现
A、B、C:硬脑膜增厚,线样强化;D、E:硬脑膜结节状强化
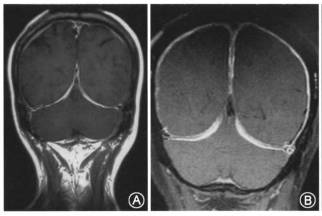
图5 奔驰征
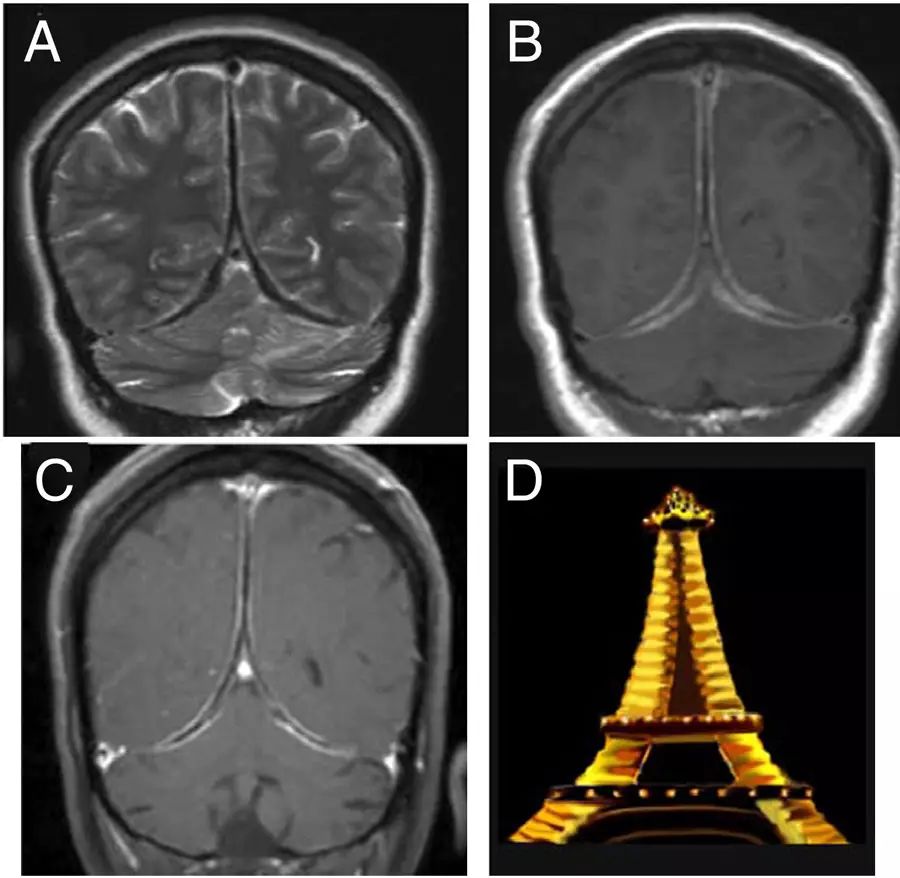
图6 夜间埃菲尔铁塔征
A:T2WI;B:T1增强;C:3年后复查的T1增强;D:夜间的埃菲尔铁塔
肿瘤
脑膜原发或转移性肿瘤也可引起硬脑膜强化。最常见的如脑膜瘤,典型表现为“脑膜尾征”,指增强扫描时,延续于病灶及脑膜之间的异常信号影,与肿瘤相邻部位表现最厚,而远离部位逐渐变薄,增强后强化程度超过肿瘤本身的强化程度。
不过,脑膜尾征并非脑膜瘤特有,其他肿瘤如淋巴瘤,转移瘤,黑色素瘤等也可出现。易引起脑膜转移的系统性肿瘤主要有乳腺癌、淋巴瘤、白血病、肺癌、恶性黑色素瘤、消化道肿瘤、泌尿生殖系肿瘤等。脑外肿瘤侵犯脑膜以硬膜多见,乳腺癌硬脑膜转移和脑实质转移发生的几率大致相同,而且也可引起软脑膜转移。血液系统恶性病变,如淋巴瘤、白血病等,常累及软脑膜。
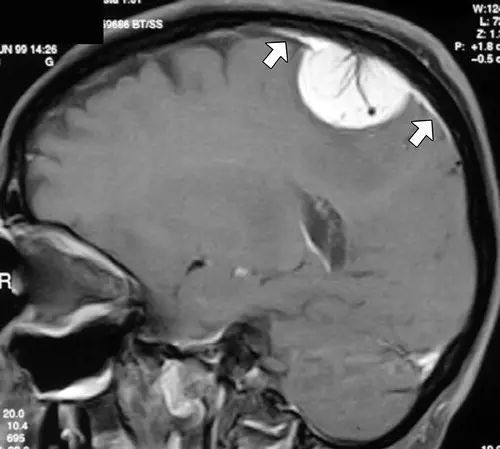
图7 一例脑膜瘤患者,可见T1增强脑膜尾征
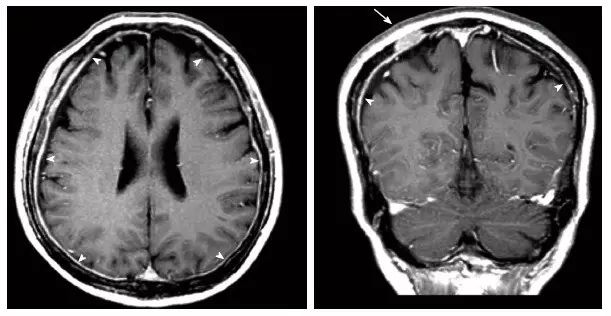
图8 一例食管鳞状细胞癌,T1增强提示脑膜弥漫增厚与强化,右侧颅骨可见强化肿块
其他
颅脑手术、介入治疗、放射治疗,甚至腰椎穿刺后也可引起脑膜强化(硬脑膜强化或软脑膜强化)。开颅术后脑膜强化较为常见。强化的脑膜可位于手术野局部,也可呈弥漫状,后者主要见于脑室腹腔分流术后。
肉芽肿性病变,如结节病、结核、韦格纳肉芽肿、类风湿结节等也可出现硬膜肿块,导致硬脑膜强化。脑梗死早期(2-6天),邻近的脑膜可出现强化,常见于幕上大面积梗死患者,以硬脑膜受累为主。此外,慢性硬膜外(下)血肿(积液),静脉窦血栓形成等也可出现硬脑膜强化。
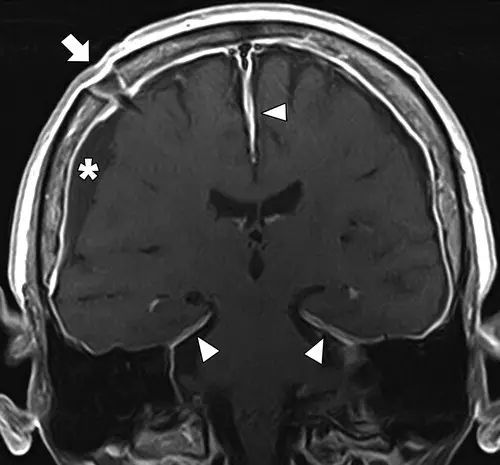
图9 分流术后患者出现的硬脑膜强化和双侧硬膜下积液
即软脑膜-蛛网膜下腔强化。蛛网膜缺少血管,软脑膜毛细血管的基底膜及紧密连接较完整连续,因此正常软脑膜-蛛网膜下腔通常无强化。当脑实质或蛛网膜下腔发生病变时,均可能导致软脑膜的异常强化,表现为强化沿脑表面分布,伸入脑沟、脑池,有时蛛网膜下腔也可出现弥漫性强化。
软脑膜强化常见于感染性脑膜炎和脑膜癌病,其他如Sturge-weber综合征、脑膜血管瘤病也可出现软脑膜强化。
![点击查看原图]()
图10 软脑膜强化模式图
感染性脑膜炎
病原体可为细菌,真菌或病毒。感染性脑膜炎脑膜强化一般表现为线样,可以弥漫性或局限性。可同时有脑实质受累表现。不同致病菌的强化部位和范围不同。结核性脑膜炎多累及基底池,表现为基底池软脑膜增厚并明显强化。
病毒引起的脑膜炎症相对轻微,软脑膜强化可能并不明显。隐球菌性脑膜炎也常累及基底池,但强化多不明显。部分真菌性脑膜炎还可表现为脑膜增厚并呈结节样强化。
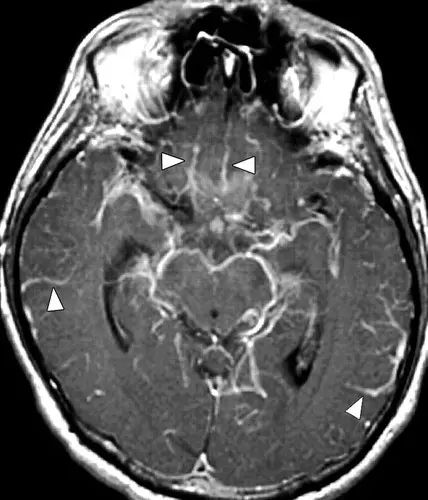
图11 一例细菌性脑膜炎患者,可见弥漫软脑膜强化
脑膜癌病
又称为癌性脑膜炎,由颅内肿瘤(如髓母细胞瘤、室管膜瘤、胶质母细胞瘤、少突胶质细胞瘤等)和系统性肿瘤(如淋巴瘤、肺癌、乳腺癌等)播散至蛛网膜下腔所致。临床主要表现为头痛和精神状态改变,其次为颅神经麻痹。
本病影像学上以软脑膜强化模式为多,部分为全脑膜强化模式。此外,还可有脑沟、脑回消失,侧脑室增大,交通性脑积水等征象。
肿瘤细胞通常以弥漫性或局灶性2种方式生长:弥漫性生长是沿着脑膜表面呈被盖状蔓延,累及硬脑膜时沿着颅骨内侧面、大脑镰和小脑幕蔓延,累及软脑膜及蛛网膜下腔者常伸入脑沟;局灶性生长可单独发生,也可合并弥漫性生长,这种生长方式使肿瘤细胞在脑膜表面、蛛网膜下腔内或室管膜下聚集,形成大小不等的灶性结节。故前者表现为弥漫线样强化,后者表现为结节样强化(需与真菌感染性脑膜炎鉴别)。
软脑膜结节样强化或同时有线样、结节样强化的混合型强化,是脑膜癌病最具特征性的MRI表现。
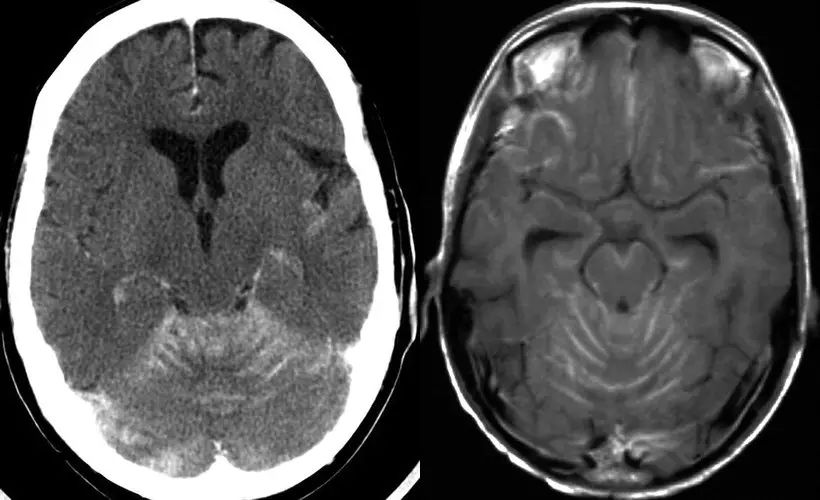
图12 一例脑膜癌病患者,增强CT和MRI可见软脑膜强化
全脑膜强化即硬脑膜、蛛网膜及软脑膜均强化,主要见于感染性脑膜炎和脑膜癌病等。
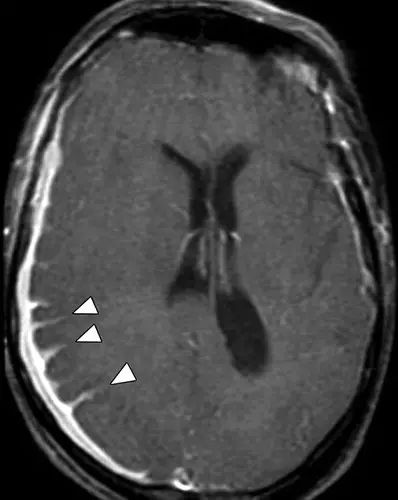
图13 一例淋巴瘤患者,增强可见全脑膜强化
总结一下,磁共振增强扫描是检出脑膜病变敏感而有效的方法,能为疾病的诊断提供重要信息。临床上硬脑膜强化主要见于低颅压综合征,非感染性脑膜炎(硬脑膜炎)及脑膜肿瘤;软脑膜和全脑膜强化可见于感染性病变及脑膜癌病。当影像不典型或难以分区病因时,需结合病史,完善相关辅助检查,特别是脑脊液甚至病理活检最终明确病变性质。
参考文献
1. Sage MR, Wilson AJ, Scroop R. Contrast media and the brain: the basis of CT and MR imaging
enhancement. Neuroimaging Clin N Am. 1998 Aug;8(3):695-707.
2. Smirniotopoulos JG, Murphy FM, Rushing EJ, Rees JH, Schroeder JW. Patterns of contrast enhancement in the brain and meninges. Radiographics. 2007 Mar-Apr;27(2):525-51.
3. Antony J, Hacking C, Jeffree RL. Pachymeningeal enhancement-a comprehensive review of literature. Neurosurg Rev. 2015 Oct;38(4):649-59.
4. 陶晓峰, 丁娟, 肖湘生, 施增儒, 于红, 顾倩. 非脑膜瘤脑膜病变的MRI表现及强化模式. 中华放射学杂志. 2004;38:48-52.
5. 张碧君, 章殷希, 丁美萍. IgG4相关性肥厚性硬脑膜炎的研究进展. 中华医学杂志. 2016;96:3851-4.
6. 王光彬, 武乐斌. 脑膜病变的MRI诊断及进展. 中华放射学杂志. 2001;35:8-10.
7. 俞方荣, 王土兴, 方春, 朱翔. 脑膜异常强化的MRI诊断. 浙江医学. 2014;36:687-91.
8. 沈筠筠, 耿昌明. 朱雯华, 史朗峰, 韩翔, 董强. 肥厚性硬脑膜炎13例临床及影像学分析. 中华神经科杂志. 2014;47:695-700.
9. Urbach H. Intracranial hypotension: clinical presentation, imaging findings, and imaging-guided therapy. Curr Opin Neurol. 2014 Aug;27(4):414-24.
10. Hori S, Taoka T, Miyasaka T, Ochi T, Sakamoto M, Wada T, Myochin K, Takayama K, Kichikawa K. Dural Thickening of the Internal Auditory Canal in Patients With Spontaneous Intracranial Hypotension Syndrome. J Comput Assist Tomogr. 2016 Mar-Apr;40(2):297-300.
11. Chen YH, Huang CH. Esophageal squamous cell carcinoma with dural and bone marrow metastases. World J Gastroenterol. 2014 Sep 21;20(35):12691-5.
12. Tian CL, Pu CQ. Dural enhancement detected by magnetic resonance imaging reflecting the underlying causes of cerebral venous sinus thrombosis. Chin Med J (Engl). 2012 Apr;125(8):1513-6.
微信ID:medlive-neurology长按识别二维码,即可关注我们点击下方“阅读原文”进入医脉通官网,
查看更多学术内容!
↓↓↓















