▎药明康德/报道
1. 2型糖尿病可能和疯牛病很像
美国现有超过2700万人患有2型糖尿病(T2DM),患者自身无法利用胰岛素调节血糖水平。虽然已知T2DM与各种遗传因素和环境风险都有关,但人们尚未完全了解是什么导致了T2DM。最近,美国德克萨斯大学(University of Texas)的研究人员发现,T2DM可能由蛋白质的错误折叠引起,这意味着T2DM或可通过类似于克雅氏病或疯牛病这类朊病毒疾病的机制传播。论文发表在8月1日的《The Journal of Experimental Medicine》上。

▲德克萨斯大学的研究团队做出了这项关键发现(图片来源:德克萨斯大学)
研究者发现,有超过90%的T2DM患者在胰岛中有异常的蛋白质沉积物,主要是胰岛淀粉样蛋白多肽(IAPP)的错误折叠形式的蛋白质聚集体。这些IAPP聚集体在T2DM中的确切作用尚不清楚,但是它们可能会损伤和杀死能分泌胰岛素的胰腺β细胞。这类蛋白质折叠错误的疾病有一个关键特征,就是少量错误折叠的蛋白质聚集体可以作为“种子”,进一步诱导蛋白质产生错误折叠,直到它们形成能够损伤细胞的大聚集体。论文通讯作者Claudio Soto博士及同事发现,如果给表达人IAPP的小鼠注射少量错误折叠的IAPP聚集体,能在其胰腺中诱导蛋白沉积形成。并且,这些小鼠在几周内出现了与T2DM相关的几种症状,包括胰腺β细胞的丧失和血糖水平升高。少量错误折叠的IAPP还可以在健康人类供体分离出的胰岛中诱导形成大量IAPP聚集体积累。但是,Soto博士警告说,现在就推断T2DM可以在个体之间传播为时尚早。尽管有患者在器官移植后发生糖尿病,但尚无任何流行病学研究来评估T2DM是否是传染性疾病。
2. 这个蛋白对维持正常胰岛结构至关重要
胰腺β细胞发生凋亡是T2DM中血糖失控的重要疾病机制之一,但引起β细胞凋亡的机制尚未完全了解。最近,纽约多个研究所的科研人员发现,凋亡抑制因子ARC (Apoptosis Repressor with CARD)对维持β细胞活力至关重要。已知ARC在胰腺β细胞中含量丰富,并且在体外实验中显示出能调控β细胞的存活,而在这篇论文中,研究者评估了内源性ARC在维持体内胰岛结构和功能方面的重要性。相关论文发表在近日的《Scientific Reports》上。
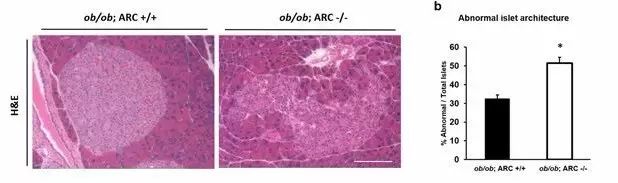
▲删除ARC会导致胰岛细胞死亡(图片来源:《Scientific Reports》)
ARC是种内源性的细胞死亡抑制剂,最近的研究发现它在多种癌症中被诱导表达,并且在人和小鼠的β细胞中有着较高表达。利用多种小鼠模型,研究者发现,删除ARC并未对普通小鼠的胰脏结构和血糖造成极大影响,但在T2DM模型的情况下,删除ARC会导致显著的胰腺表型,包括明显的β细胞死亡,β细胞团的丧失,胰岛结构的紊乱,以及葡萄糖诱导的胰岛素分泌受损。这些异常导致这些小鼠的高血糖和葡萄糖不耐受状况更加恶化。在机制上,缺乏ARC导致C/EBP homologous protein (CHOP)蛋白水平升高,如果在ARC -/-小鼠中抑制CHOP蛋白,则能逆转β细胞的异常和死亡过程。这些数据表明,通过内源性的ARC抑制CHOP,对于β细胞活力和T2DM模型中正常胰岛结构的维持都是至关重要的。
3. 干细胞疗法或可用于治疗糖尿病
芝加哥大学的研究人员使用CRISPR基因编辑工具,让从干细胞培养出的小鼠皮肤分泌能调节血糖的激素。当移植到具有健康免疫系统的糖尿病模型小鼠时,这种能分泌激素的皮肤能调节血糖水平超过4个月以上,并且能够逆转与高脂肪饮食相关的胰岛素抵抗和体重增加。研究者还在免疫缺陷的Nude小鼠中测试了人类的皮肤移植物,也得到了相似的结果。这项工作出现在8月3日的《Cell Stem Cell》杂志上。

▲该研究的主要负责人Xiaoyang Wu教授(图片来源:芝加哥大学)
从干细胞培养皮肤容易且便宜,除了皮肤移植,该技术还有其他的临床应用潜力,但一个障碍是缺乏能测试干细胞产生的皮肤移植的小鼠模型。该方法难以用于具有自身免疫系统的野生型小鼠。论文通讯作者Xiaoyang Wu教授和他的团队用CRISPR技术编辑了从新生小鼠收集的皮肤干细胞,让其能释放GLP-1激素,这种激素能刺激胰腺产生胰岛素,同时帮助保持健康的血糖水平。同时,他们还编辑了皮肤移植物让其能与宿主免疫相容,以降低移植排斥的可能性。大约有80%的皮肤移植成功,并开始分泌GLP-1。“这是我们第一次显示用基因工程改造的皮肤移植物可以在野生型小鼠中长期存活,我们预计在不久的将来,这种方法可以用于治疗人类,”Wu教授说,“我们并没有治疗糖尿病,但这策略确实提供了一种潜在的长期且安全的方法,来用表皮干细胞帮助糖尿病和肥胖患者更好地维持他们的葡萄糖水平。”
Wu教授和其他研究小组也在研究可以通过皮肤移植来治疗的某些遗传性疾病,比如血友病,以及由患者身体缺乏特定分子导致的其他疾病。如果可以确认皮肤移植的长期安全性,并且能让患者舒适地接受治疗,该平台可以有广阔的适用面,在医疗行业大有可为。
参考资料:
[1] Researchers demonstrate transmission of diabetes symptoms via prion-like mechanism
[2] ARC is essential for maintaining pancreatic islet structure and β-cell viability during type 2 diabetes
[3] Researchers engineer therapeutic skin grafts for diabetic mice
















