上期中,一份由苏州大学附属第一医院肿瘤内科的张宛莉教授、熊峰教授、赵荣昌教授、朱春荣教授提供的关于结肠癌肺转移MDT诊疗病例引起了大家的关注。我们的后台收到很多大家针对该病例问题进行的热烈讨论,下面我们先来一览大家的观点。
病例回顾:
【病例讨论】结直肠癌肝转移转化治疗
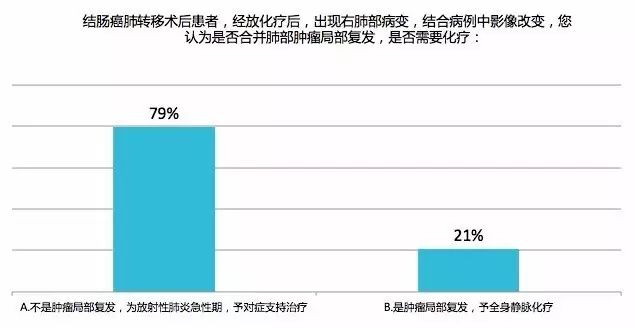
投票结果:


主任医师 教授
台州市第一人民医院血液肿瘤内科主任
浙江省抗癌协会肿瘤内科专业委员会委员
浙江省医学会血液学分会委员
浙江省抗癌协会抗癌药物专业委员会委员
浙江省康复医学会肿瘤专业委员会委员
浙江省医师协会血液学分会委员
台州市医学会血液病分会副主任委员
台州市医学会放化疗生物治疗专业委员会副主任委员
总结本例特点:患者,男性,44岁。诊断乙状结肠癌,术后分期T4N1M0,术后给予mFOLFOX6方案辅助化疗,5年后出现右肺转移,为初始不可切除的肺转移,查KRAS野生,给予爱必妥联合FOLFIRI方案新辅助治疗,后续于手术治疗及局部放疗,出现放射线性肺炎等并发症。
现在就该患者的治疗过程有以下几方面思考:
1、 对mCRC的患者一线治疗方案制定要根据患者特征、治疗特征、以及肿瘤的特征进行选择。临床医生应该从个体化出发,除了最重要的疗效因素以外,还得考虑毒性、治疗耐受性、对其他治疗手段的干扰(例如手术等局部治疗)、个人意愿、经济条件、医疗保险和慈善赠药等客观因素,综合考虑做出治疗决策。
2、 对于初始不可NED的患者,需要转化优先和全程管理。
3、 原发灶部位的价值对mCRC临床实践的启示:对于左半结肠癌: 患者生存相对较长,而且左半结肠肠腔相对较小,容易发生梗阻,应该更加积极考虑原发灶的处理,尤其是在全身治疗有效的基础上。对于右半结肠癌: 患者预后总体很差,需要探索更多的治疗方式及模式,而无根治性意向的无症状患者,外科手术切除原发灶的需求应该谨慎考虑。有关靶向治疗的选择问题: 如果和单纯化疗相比,目前证据尚不支持根据部位来选择是否应用靶向治疗,但确实应该关注右侧结肠中抗EGFR的获益问题; 在KRAS/RAS野生型患者的一线治疗选择中,但抗VEGF和抗EGFR两个药物比较考虑时,现有数据支持在右半患者优先考虑使用贝伐单抗,而左半结肠患者优先考虑使用西妥昔单抗。
4、 肺的寡转移患者,明确病理后,SBRT可达到和外科手术切除相同的治疗效果,尤其在年龄大、PS评分差,或其他医学原因不能耐受手术的患者中,SBRT可作为首选的方法。该患者可考虑行SBRT.该患者第二次采用伽马刀需谨慎,尤其在临近大血管、气管等重要区域要慎重采用这类技术。
5、 从病史来看,最后患者出现的症状应该符合放射线肺炎,患者3年前有肺部放疗史,加上伽马刀局部剂量较高,容易导致气管塌陷,引起肺炎、肺不张、肺实变等。
6、 随着精准医学的提出,mCRC更加需要biomaker指导下的治疗。我们不仅仅需要了解KRAS、还需了解NRAS、BRAF、左右半 、HER2、PIK3CA,CIMP、MMR等更多的信息,对全程及后续的治疗有更好的指导作用。
肿瘤学博士 浙江大学医学院附属第一医院肿瘤细胞生物治疗中心副主任医师
擅长于消化系统肿瘤,尤其是肝胆胰肿瘤、结直肠癌等的诊断、化学治疗、靶向治疗及生物治疗
主持国家自然科学基金项目2项,省厅级科研项目6项,作为第一作者或通讯作者发表SCI论文10余篇,参与编写《信号转导》等多本人民卫生出版社著作。
这例患者乙状结肠癌术后(pT4aN1M0, IIIB期),辅助化疗mFOLFOX6行6周期,治疗并不充分。近6年后,出现了近右肺门部肺转移病灶。根据2016年发表的最新ESMO mCRC共识指南,该病例状况分类是临床适合,疾病分类属于寡转移(OMD, oligometastatic disease),治疗目标是尽可能达到无瘤状态(NED)。2016年在《Ann Surg Oncol》发表的一个澳大利亚临床研究表明,mCRC患者中,肺转移切除后可实现长期生存,生存时间至少与肝转移切除患者相当。虽然肺是结直肠癌第二常见转移部位,但在治疗上的循证医学证据远不及肝转移。NCCN和ESMO指南均建议结直肠癌肺转移的治疗策略主要参考肝转移。这例患者肺转移≤3个,DFS>1年(异时性),CEA正常,无结直肠癌肺转移不良预后因素,但因转移灶靠近肺门,存在技术上难以达到R0切除的困难。在评估肺转移的切除可能性时,尤其存在内侧带的转移灶,应行胸部增强CT检查,更好显示转移灶与周围大血管和气管的关系,同时更好评估肺门和纵隔淋巴结的情况。根据ESMO指南,该患者可以选择两药+抗EGFR单抗或三药+贝伐珠单抗治疗。临床实践中应用了西妥昔单抗+FOLFIRI方案化疗5周期,11周后评估CT达到了肿瘤缩小的SD疗效。FIRE-3研究对DpR分析表明,在临界可切除的患者接受靶向+化疗后,肿瘤获得最大缓解深度的时间通常是12-16周。内侧带肺转移,靠近血管时,在损毁性治疗工具箱中,SBRT可代替手术治疗。该患者手术切缘阳性,术后辅助放化疗是必要的。考虑到先前新辅助化疗方案有效,可继续按原方案完成围手术期化疗。完成围手术期的治疗后,患者处于NED状态,维持治疗无循证证据,随访是合理的选择。2年后患者PET/CT复查右肺门局部复发,全身未见其他转移灶,考虑损毁性局部治疗,放疗应作为首选。如能通过局部治疗控制右肺门单个病灶,可暂缓全身系统化疗和/或靶向治疗,为后继的治疗留有更多的选择。
这例结肠癌肺转移的病例,通过多次MDT讨论,应用了化疗、靶向治疗、放疗、手术等多种治疗手段有序的结合,取得了满意的临床效果,让患者生存获益。
温州医科大学附属第一医院放化疗科 副主任医师
浙江省抗癌协会肿瘤转移专业委员会委员
浙江省肿瘤靶向与免疫治疗专业委员会委员
浙江省抗癌协会化疗专业委员会青委委员
浙江省抗癌协会放射治疗专业委员会青委委员
患者中年男性,诊断为乙状结肠癌术后肺转移(左半结肠癌,RAS野生型,PS=1)。纵观该病例10年余的诊治经过,个人认为有以下几个特点和值得探讨之处:
1. 患者初治时术后病理显示淋巴结为1/10。淋巴结总数小于12个,提示淋巴结清扫欠充分,是术后出现复发或转移的潜在高危因素之一。
2. 初治时术后病理分期为T4aN1aM0,IIIB期,但术后只接受了6周期(或3个月)的FOLFOX辅助化疗。IDEA研究表明,术后病理分期危险分层为T4/N2即高危患者应该接受6个月(或12周期)的FOLFOX辅助化疗,3年DFS为41.3%。该患者危险分层属术后高危组,只接受3个月的辅助化疗是不够的,是另外一个潜在的复发或转移高危因素。这两个高危因素或为术后肺转移埋下了“伏笔”。
3. 结直肠癌肺转移的处理总体上是参照肝转移的治疗,但我个人认为同时也应该部分参照原发性NSCLC的治疗,因此可以说是肝转移和原发性NSCLC处理原则的综合体现。该患者2013.6出现右肺单发转移,从技术上看是可切除的,参照可切除肝转移治疗证据,术前接受新辅助化疗的意义是明确的,可以提高PFS和OS(绝对值差异明显,但无统计学意义),但在新辅助化疗基础上加用爱必妥还是有争议的。New EPOC研究结果显示可切除肝转移患者接受新辅助爱必妥联合化疗PFS反而更差,NCCN指南已明确这类患者不应该接受术前新辅助靶向联合化疗,ESMO指南也不作同样的推荐,因此我个人认为该患者(右肺单发可切除)在术前新辅助化疗的基础上加用爱必妥治疗是值得商榷的。当然,基于这样的观点,术后也不会考虑给与辅助爱必妥治疗。
4. 回顾性和小样本的前瞻性数据表明,可切除结直肠癌肺转移的R0切除治疗要优于其它的局部治疗手段(比如射频或SBRT等)。但遗憾的是该患者肺转移灶切除切缘为阳性,为R1切除,只好术后再给予同步放化疗(60Gy/30fx)进行挽救,这其实是参照了早期原发性NSCLC术后切缘阳性的术后辅助治疗。但是从提供的CT图像看,右肺转移灶直径并没有超过3cm,且距离肺门是有一定的距离的(从CT图像上看应该在2cm以上),在考虑R0切除有困难、并且因为距离大血管近且位置较深行射频治疗效果不理想的前提下,我个人设想当时可以考虑行右肺转移灶SBRT来代替手术治疗,这样或许可以避免了一次非R0手术切除及术后同步放化疗,在疗效接近R0切除的同时,治疗风险及成本却是大大降低。
5. 2016.6PET/CT提示出现右肺门旁及纵隔淋巴结转移后,我同意该患者MDT团队的意见,应该接受局部常规分割同步放化疗,但实际诊疗中却是接受了伽马刀治疗,因纵隔伽马刀放疗局部剂量过高,难以避免会导致严重的并发症,给患者带来了许多不必要的损伤和生活质量的下降,这样的情况我相信不少医生在临床实践中可能也碰到过,需要引起我们的重视和警惕。
综上述,该患者初治的总生存时间达10年以上,出现肺转移后的总生存时间为4年余,目前病情稳定,虽然在治疗上存在有待商榷的地方,但毋庸置疑该病例的治疗是非常成功的,尤其是多次MDT讨论我认为是治疗成功之关键所在,给患者带来了决定性的获益,有许多值得我们学习和借鉴之处。
28个肿瘤相关临床试验招募患者
点击下方图片即可查看详情
















