摘要
腹膜后巨大肿瘤常侵犯肾脏、胰腺等腹膜后脏器和腹主动脉、下腔静脉等主要血管。其切除手术范围大,涉及广泛地相邻组织,且患者多次手术导致粘连严重,易发生难以控制的大量失血。针对这一风险,需严格掌握输血指征,合理补液、输注红细胞、新鲜冰冻血浆和其他血液制品,维持循环容量、供氧、凝血功能和内环境状态,以避免发生大量输血的严重并发症。大量输血的致死三联征是凝血病理、酸中毒和低体温。决定患者存活最重要因素是控制出血,在麻醉医师进行大量输血的同时,需要外科医师尽快控制导致大出血的因素。
1. 病例介绍
患者女,44岁,55 kg。因“右肾切除术后6年,发现右上腹及右下腹外侧包块伴胀刺痛2+年”入院。患者6年前因“右肾癌”行右肾癌根治术。2+年前发现右上腹及右下腹外侧包块,质硬。在当地医院行计算机体层摄影(CT)检查示:腹腔及腹膜后多发性囊实性占位。考虑诊断为右侧腹膜后恶性肿瘤转移,行腹膜后肿瘤切除术。术后无改善,此后出现右侧上、下腹间断性胀刺痛,未予处理。1+年前右侧上、下腹间断性胀刺痛加重,腹部彩超示:肝后方巨大囊性包块,肝弥漫性改变。于当地医院行肝脏介入治疗、腹膜后穿刺冰醋酸注入治疗后好转。患者20+ d前上述症状复发,CT、磁共振成像(MRI)提示:腹膜后占位,大小约28 cm×25 cm,考虑为右肾肿瘤切除术后复发、肝右叶异常信号、考虑转移。我院门诊CT示:肾肿瘤术后,原右肾区域及肝右叶各有一个巨大囊实性肿块,其内有陈旧性出血;盆底少量积液;腹主动脉旁淋巴结增多、稍大;右膈升高,右侧腹腔少量积液;右肺下叶部分受压不张。
查体:体温(T)36.3℃,心率(HR)120次/min,呼吸频率(RR)20次/min,血压(BP)127/85 mm Hg(1 mm Hg=0.133 kPa)。右上腹及右下腹外侧深压痛,无反跳痛。右上腹触及约10 cm×10 cm肿块,质硬,活动度一般。右下腹及其外侧触及约10 cm×10 cm肿块,呈囊实性,活动度较好。麻醉专科查体:心肺(-),张口度>3横指,甲颏距>6 cm,Mallampati评分Ⅰ级,无假牙,无松动牙齿。
辅助检查:血常规:红细胞(RBC)3.20×109/L,血红蛋白(Hb)94 g/L,血小板(PLT)354×109/L。肝、肾功能无明显异常,白蛋白(ALB)38.7 g/L。
诊断为右肾间叶性肿瘤切除术后,右侧腹膜后占位。拟行腹膜后包块切除+右半肝切除术 。
2. 麻醉管理
2.1 术前评估:该手术的主要风险和防范措施是什么?
本例患者被诊断为腹膜后巨大肿瘤,此类肿瘤常侵犯腹膜后脏器如胰腺、肾脏、输尿管、肾上腺等,并与主要血管如腹主动脉、下腔静脉、门静脉、肾脏血管及肠系膜血管关系密切。手术范围大,涉及广泛地相邻组织;且患者为多次手术,粘连严重,因此该手术主要风险为难以控制的大量失血。
风险防范措施除准备常规抢救药品和设备外,主要针对大量失血准备术前合血、新鲜冰冻血浆(FFP)、冷沉淀、血小板等;术中建立>14 G的静脉通道及进行中心静脉置管或植入血管鞘;有创监测血压;以及联系重症监护治疗病房(ICU)。
2.2 术中管理
8:30患者入室:HR 106次/min,RR 20次/min,BP 130/85 mm Hg,脉搏血氧饱和度(SpO2)96%。
9:00麻醉诱导:咪达唑仑5 mg,舒芬太尼20 μg,顺阿曲库铵12 mg,丙泊酚120 mg。诱导后行左桡动脉、右颈内静脉穿刺置管,并快速补充平衡液500 mL,聚明胶肽500 mL。麻醉维持为吸入七氟烷+静脉泵入瑞芬太尼。
10:45手术开始:切皮前追加咪达唑仑2 mg,舒芬太尼5 μg,顺阿曲库铵3 mg。手术医师开腹后诉腹腔粘连严重,渗血较多,手术开始15 min左右尚未暴露肿瘤,失血近600 mL。
11:00患者情况:HR 80~90次/min,BP 95~105/75~80 mm Hg。血气分析结果:Hb 67 g/L,其余均正常。
2.2.1 此时是否考虑给患者输血?为什么?
根据2006年美国麻醉医师学会(ASA)公布的《围术期输血和辅助治疗指南》[1]和中国卫生部的《临床输血技术规范(2000年)》[2],当患者Hb<60 g/L或70 g/L时应考虑输入红细胞悬液;Hb>100 g/L时不必输入;Hb水平在60~100 g/L之间时,则应根据器官缺血的速度和程度,患者是否存在血容量及氧合不足相关并发症,以及心肺代偿能力、机体代谢和耗氧情况等危险因素,来决定是否输入红细胞。此外,是否输注红细胞可参考围术期输血指征评分(perioperative transfusion trigger score,POTTS)[3](见表)。
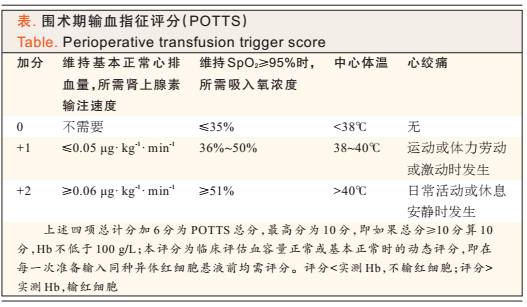
该患者目前Hb为67 g/L,POTTS评分为6分,是否输血还需了解手术进程。若此时手术即将结束,患者的生命体征和血流动力学状态较平稳,可暂时观察而不输血;但该患者此时手术刚开始,且询问外科医师,估计进一步失血量不会少于1200 mL。成人每失血400 mL约相当于Hb水平下降10 g/L,继续失血1200 mL而不补充红细胞,则该患者的Hb将降至37 g/L,因此该患者需要输注浓缩红细胞。
2.2.2 该患者是否需要输血浆?为什么?
FFP的输注主要是针对凝血障碍和凝血因子缺乏,包括:① 因凝血因子缺乏所致先天性或获得性凝血功能障碍,严重肝脏疾病,弥漫性血管内凝血(DIC)或维生素K缺乏;② 凝血酶原时间(PT)>正常的1.5倍,活化部分凝血活酶时间(APTT)>正常的2倍或国际标准化比值(INR)>2.0,创面弥漫性渗血(注意纠正低体温、酸中毒);③ 患者急性大出血输入大量库存全血或浓缩红细胞后(出血量或输血量相当于患者自体血容量),出现稀释性凝血障碍;④ 紧急对抗华法林的抗凝作用;⑤ 治疗抗凝血酶Ⅲ缺乏性疾病[1,2]。通常认为有体内正常水平1/3的凝血因子即可以满足凝血,因此当出血量超过40%~50%血容量时,即需要考虑输注FFP 10~15 mL/kg。该患者体重55 kg,血容量约4 L,出血量将达1800 mL,所以需要考虑输注FFP。

















