

病例来源:马小锋等.放射学实践《请您诊断》,上海复旦大学附属华东医院张国桢点评
患者,男,70岁,因进食时梗阻感及胸骨后疼痛不适3个月,胃镜发现食管占位7d入院。
体格检查:全身浅表淋巴结未触及肿大。血常规正常。
胃镜:食管距门齿18-27cm处可见肿物突向腔内,表面多光滑,可见小溃疡形成,胃未见异常,诊断:食管癌(图1)。
B超:肝、脾未见肿大,腹腔及腹膜后未见肿大淋巴结。


【影像表现】
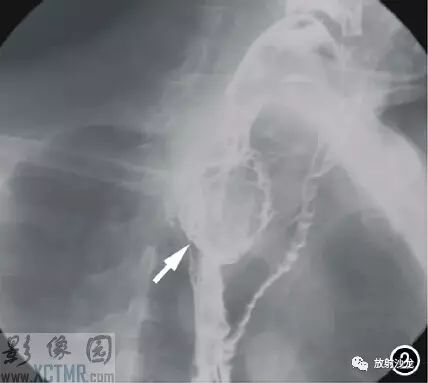
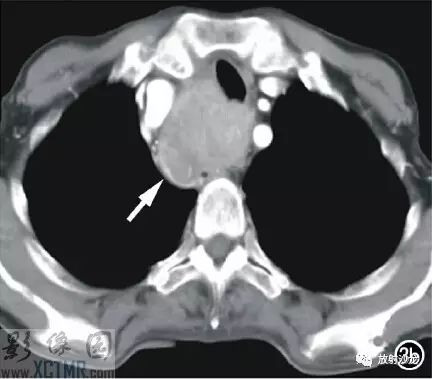
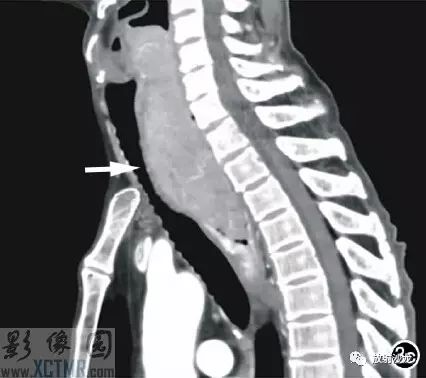
上消化道钡餐:食管胸上段可见不规则充盈缺损,约5.6cm*4.2cm,黏膜结构紊乱,管壁不规整,对比剂通过稍缓慢,会厌动度不协调,考虑食管癌(图2)。CT:食管胸上段见软组织肿块,上自杓会厌披裂,下至主动脉弓水平,肿块边缘清晰,密度均匀,增强扫描轻到中度不均匀强化,食管腔狭窄,气管、右侧甲状腺、邻近血管受压移位(图3),纵隔未见肿大淋巴结,诊断:食管癌可能。
【术后病理】
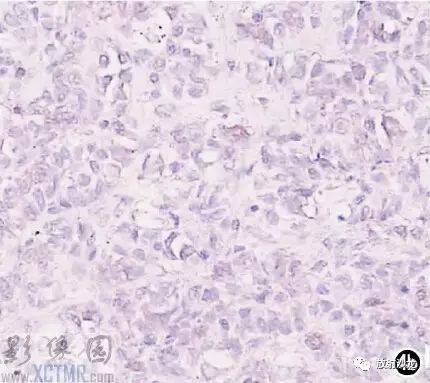
手术所见:肿块位于食管,约15cm*6cm,上界到喉甲状软骨气管起始处,下达胸骨后,质软,与食管粘连紧密,周围无明显侵犯,无法完全切除,行活检送病理检查。病理:送检组织切面呈鱼肉状;镜下见肿瘤细胞弥漫排列,核大,深染,多圆形或不规则,部分核碎裂,胞浆浅淡,多少不等;免疫组化:S 100(-),HMB45(-),CK(-),CD3(-),CD20(+),CD45RO(-),CD79a(+),CD21散在(+),Mum-1(+),Bcl-2(-),Bcl-6(-)。诊断:(食管)非霍奇金B细胞淋巴瘤(图4)。

【讨论】
原发于食管的恶性肿瘤多数为鳞状细胞癌,约占98%,极少为腺癌、肉瘤、淋巴瘤。消化道是淋巴瘤易侵犯的结外器官,约占淋巴瘤的10-20%,其中胃约占48-50%,小肠约占30-37%,食管仅占1%极为罕见。
食管淋巴瘤多为全身淋巴瘤的一部分,分为原发性及继发性,继发性食管淋巴瘤常由胃底淋巴瘤向上蔓延或纵隔淋巴瘤直接侵犯。而本例属原发性食管淋巴瘤,其中无论非霍奇金淋巴瘤(NHL),还是霍奇金淋巴瘤(HL),均是极为罕见。诊断原发性食管淋巴瘤必须符合以下条件:浅表淋巴结无肿大;胸部X线正常,无纵隔淋巴结肿大,若有淋巴结受侵时只能局限于唯一淋巴引流区;血常规白细胞计数正常;无其他结外器官受累。
食管淋巴瘤的影像学呈多样化的表现形式:第一,单发或多发的食管黏膜下结节或肿块是本病的主要征象。第二,当这些结节互相融合后其局部黏膜可以形成增粗、增厚、扭曲的纵向黏膜皱襞,形似静脉曲张样改变,这是另一个重要征象;本病例仅见第一个主要征象,并未观察到第二个重要征象。在食管造影片中仅见到黏膜结构紊乱,这可能是由于某些技术上的不足所致。第三,由于增厚的纵向黏膜皱襞形成后可以产生黏膜溃疡,发展严重时可以发生食管气管瘘。本病例在胃镜下已有小溃疡形成,但并未发生食管气管瘘,这是因为溃疡尚未穿破浆膜层的缘故。第四个特点是原发性食管淋巴瘤发生的部位大多在食管的上中段,纵隔淋巴结都不增大。而且尽管肿瘤体积很大,但食管严重狭窄的程度却相对不明显。这在本病例均是符合的,而与食管癌却是不相吻合的。食管间质瘤则病变范围局限,与正常食道有锐利分界,黏膜光滑。由此,根据以上特点可以作出对本病的提示诊断。
X线食管硫酸钡造影是诊断本病的首要检查方法。CT与MRI对于食管淋巴瘤的治疗前临床分期及治疗后的疗效评估有重要的使用价值及实用意义,而CT则更为常用。

版权申明【本微信所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理】
 点击“阅读原文”下载APP报名观看会议直播
点击“阅读原文”下载APP报名观看会议直播












