注意事项:
① 检查前12小时禁饮食。
② 检查前应询问受检者24h内,有无冲突检查,如腹部彩超、CT、MRI检查等,避免行造影后,影响相关检查进程。
③ 如怀疑有胃肠道梗阻、食管-气管瘘、食管-纵隔瘘、食管及胃肠道术后吻合口瘘等,禁止使用钡剂,应用碘剂,如泛影葡胺、碘海醇等。
④ 如幽门梗阻、胃内大量潴留液患者,要求做造影检查时,应提前抽吸胃液。
⑤ 遇行动不便患者,应告知检查流程,争取配合,配合欠佳者,提前告知检查局限性,避免因检查图像未达要求,引起纠纷。
⑥ 应尽量使用产气剂,以达到良好对比效果;使用产气剂时,应干咽产气剂后,服用少量清水(约5~10ml),切勿用钡剂送服,以至气泡影响检查精确性。
⑦ 钡剂浓度约160%~200%,大约为筷子一半粗细、拉丝不断为宜。
检查步骤:
先检查食道,再检查胃及十二指肠。
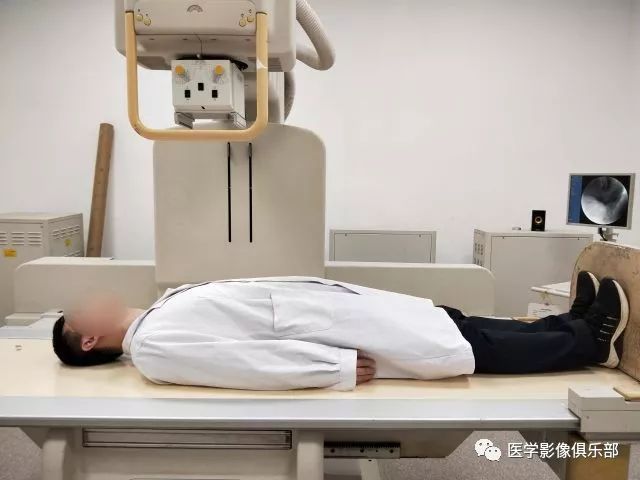
被检者背靠检查床,面向球管。

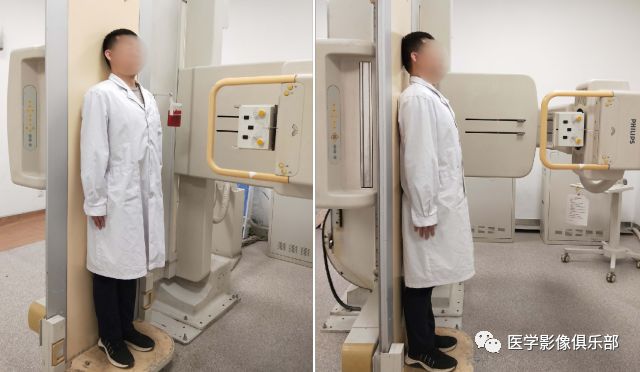
被检者右侧身体前旋,左侧身体向后贴住检查床。
被检者左侧身体前旋,右侧身体向后贴住检查床。

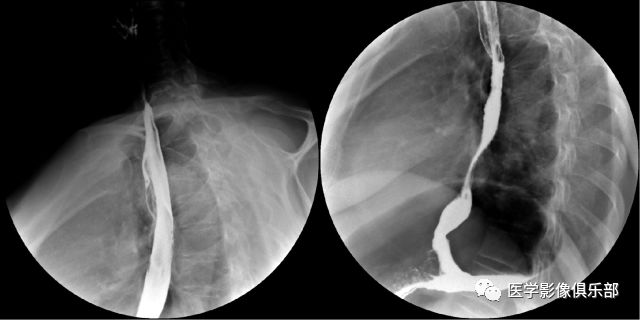
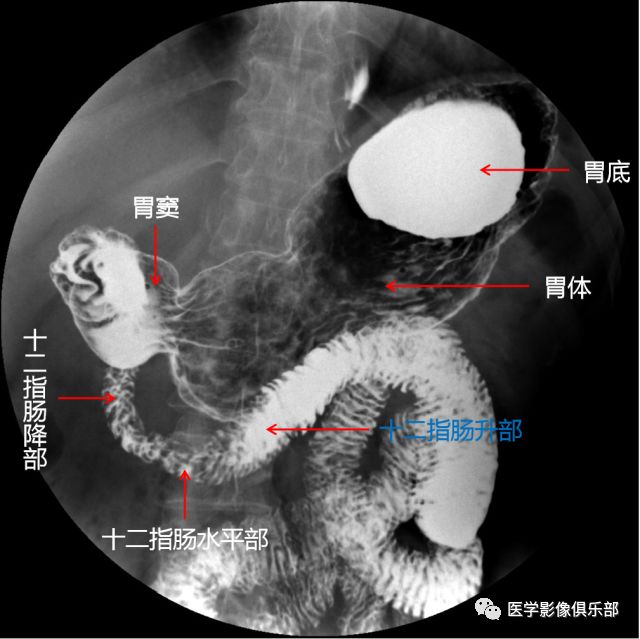
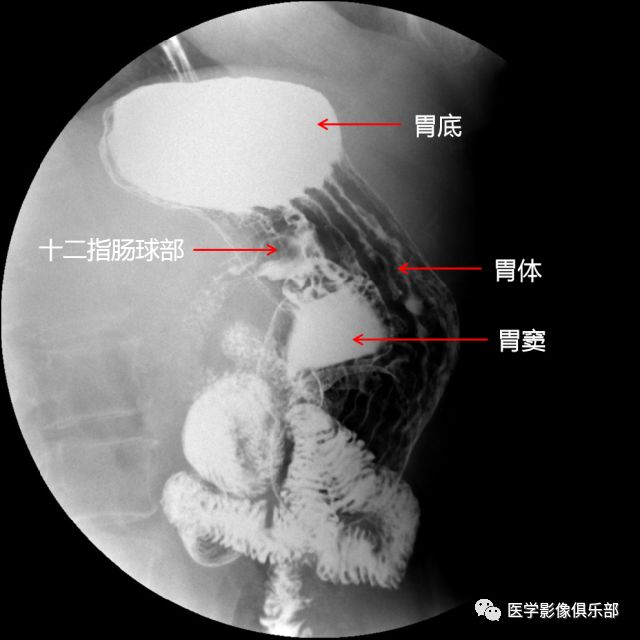
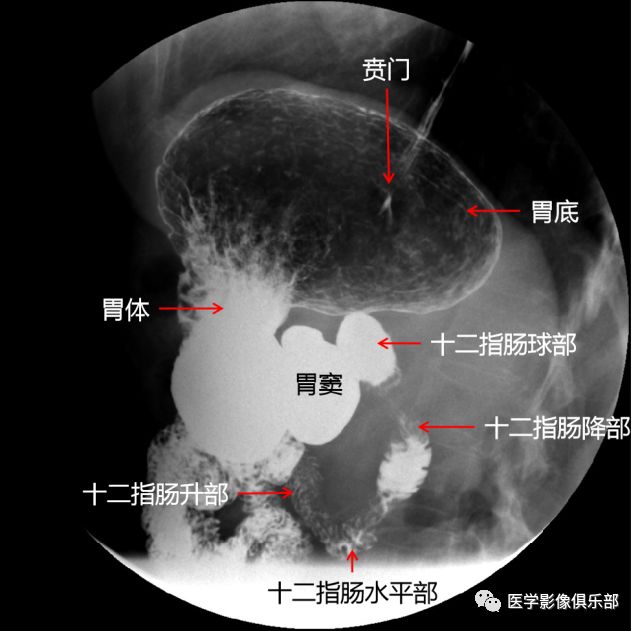
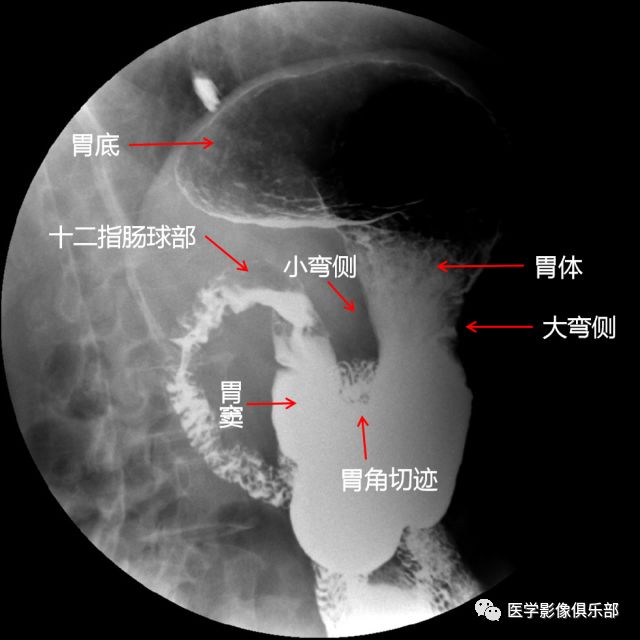
被检者仰卧于检查床。此时,胃底为充盈相,胃体、胃窦为黏膜相。


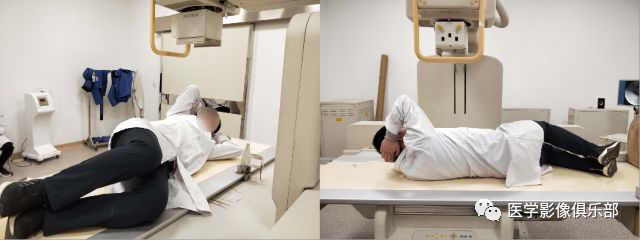
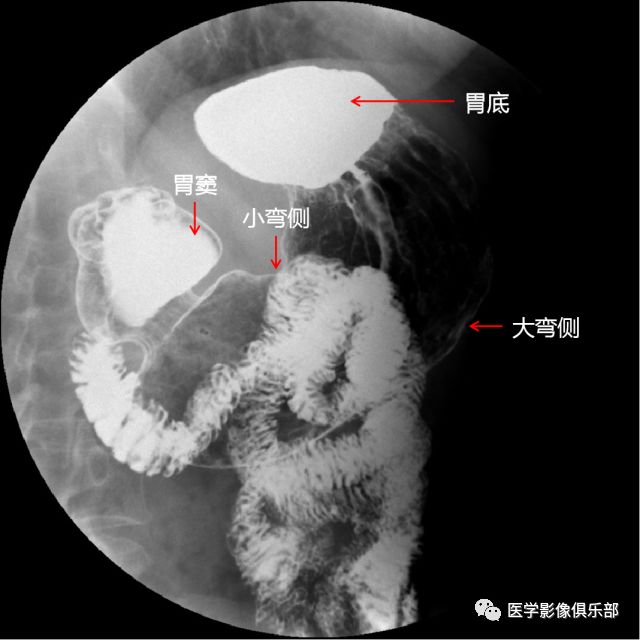
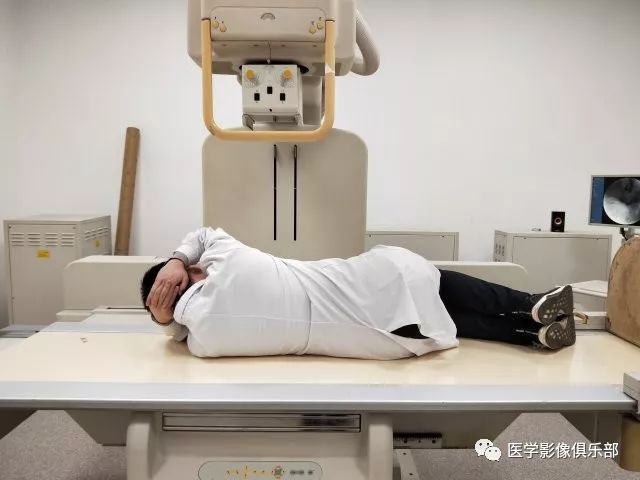
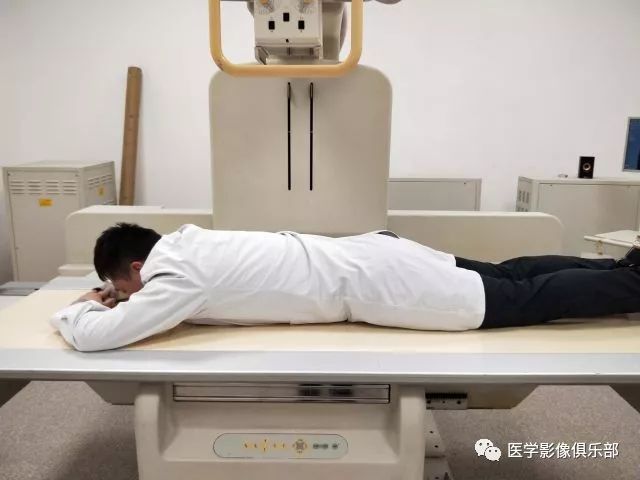
被检者俯卧于检查床上。
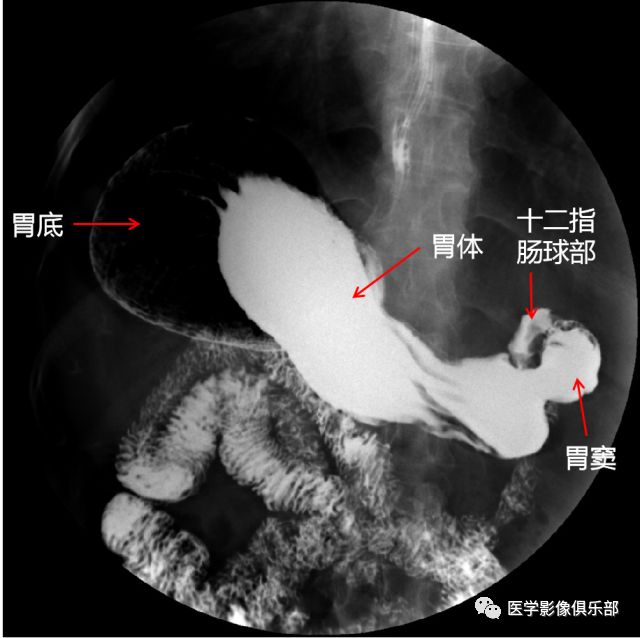
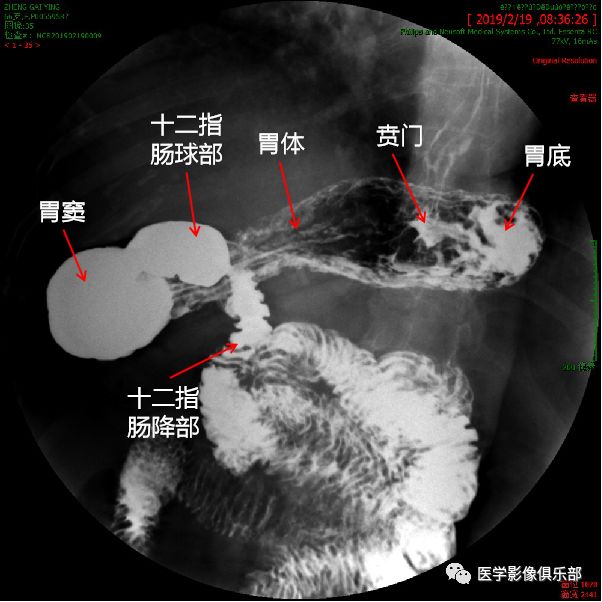
此时显示的是,胃底黏膜相,胃体、胃窦充盈相。

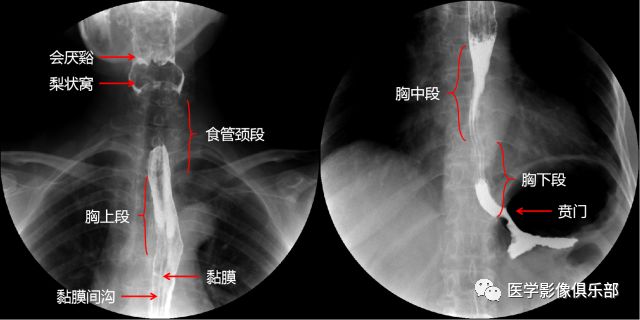
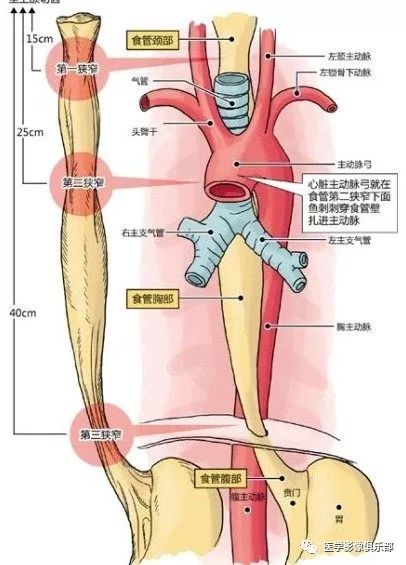
食管:
轮廓:光滑整齐,管壁伸缩自如,宽度可达2~3cm。
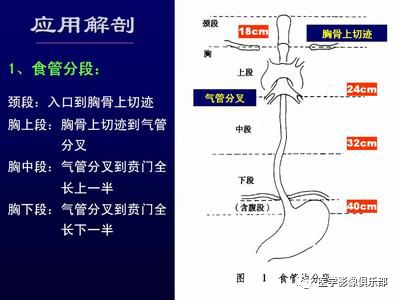
分段:上、中、下三段(以主动脉弓、T8平面划线)。
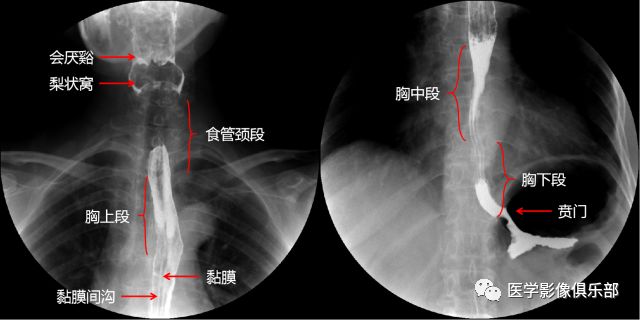
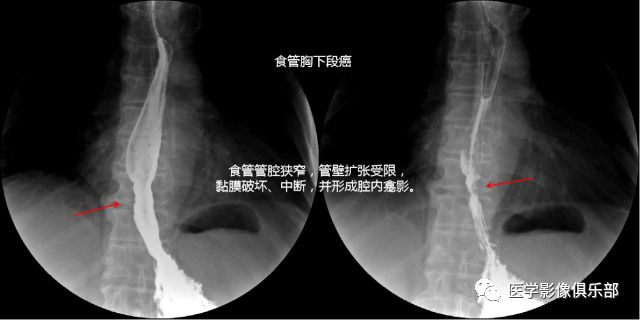
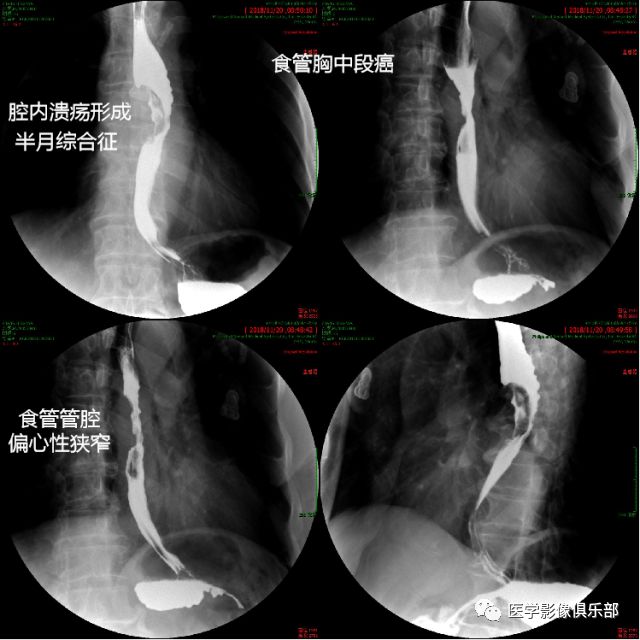
四段分法:颈段、胸上段、胸中段、胸下段(颈段:自食管入口至胸骨柄上沿的胸廓入口处;胸上段:自胸廓上口至气管分叉平面。胸中段:自气管分叉平面至贲门口全长的上1/2。胸下段:自气管分叉平面至贲门口全长的下1/2,通常将食管腹段包括在胸下段内。胸中段与胸下段食管的交界处接近肺下静脉平面。)
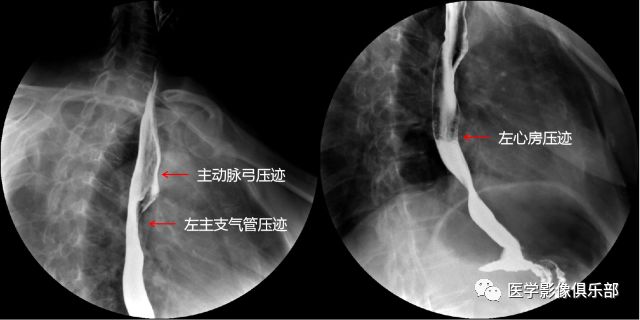
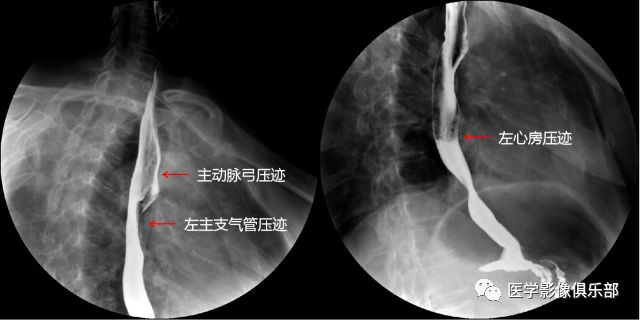
三个压迹:
主动脉弓
左主支气管
左心房
三个生理性狭窄:
食管入口
左主支气管
通过膈肌裂孔处
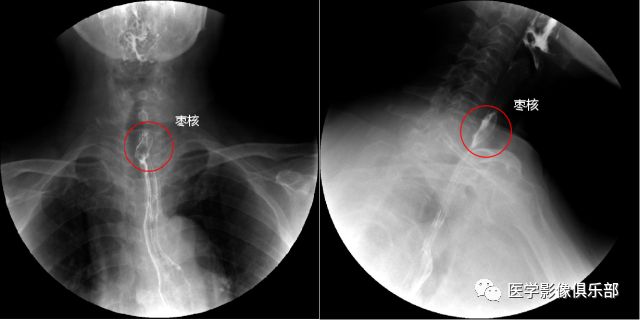
异物嵌顿部位:生理狭窄多见,其中颈段食管占68%,胸段食管占21%,食管下部占11%。
异物的种类:各种食物多见,以果核,骨类,硬币及玩具最为常见。
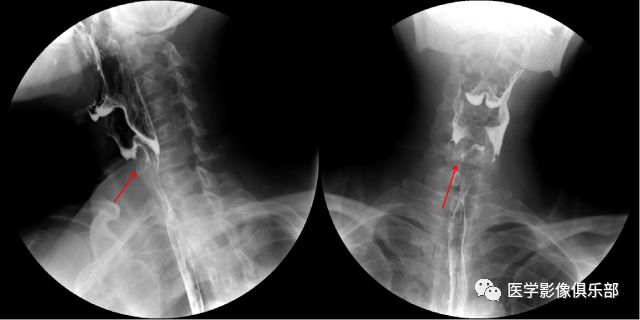
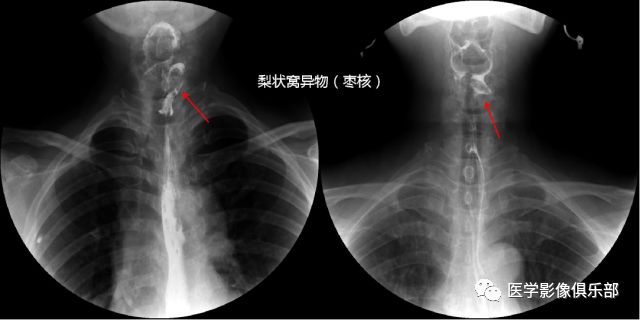
除食管外,会咽部也易嵌顿异物。
憩室是由于钡剂经过胃肠道管壁的薄弱区向外膨出形成的囊袋状影像,或是由于管腔外临近组织病变的粘连、牵拉造成管壁全层向外突出的囊袋状影像,其内及附近的黏膜皱襞形态正常。
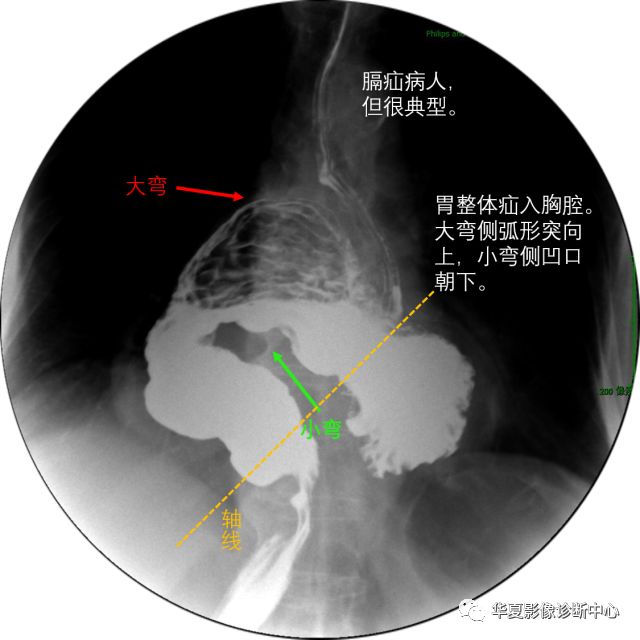
食管裂孔疝是指腹腔内脏器(主要是胃)通过膈食管裂孔进入胸腔所致的疾病。食管裂孔疝在膈疝中最常见,达90%以上。
食管静脉曲张(esophagealvarices)——肝脏病变如肝硬化、门静脉阻塞及肝静脉阻塞等致门静脉高压,门静脉血经门体静脉吻合支分流入心,常引起食管下段静脉丛淤血、扩张。扩张的静脉增粗,沿食管长轴蜿蜒分布并向腔内突起。
影像表现:食管下段粘膜皱缝增宽或迂曲,随着静脉曲张进展,病变可延伸到食管中段,表现为纵形走向粗大结节或蚯蚓状充盈缺损,最后表现为串珠状充盈缺损。
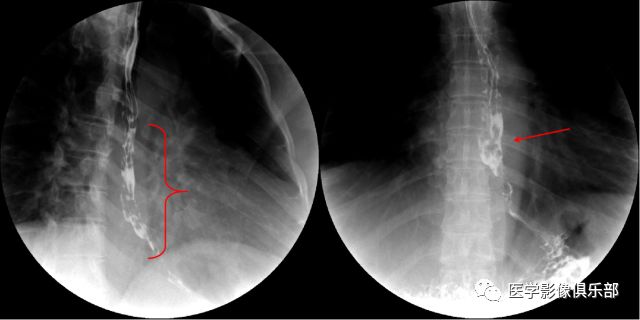
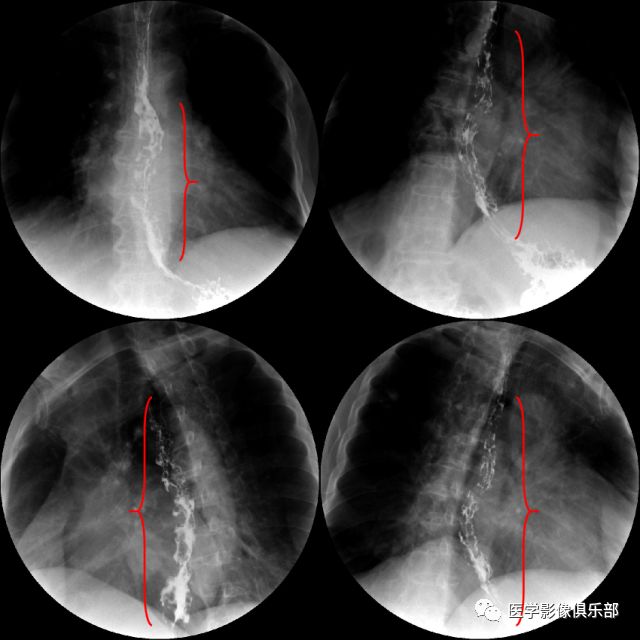
影像表现:①食管黏膜皱襞紊乱、粗糙或有中断现象;②小的充盈缺损;③局限性管壁僵硬,蠕动中断;④食管管腔不规则狭窄和充盈缺损,管壁僵硬。⑤有时狭窄上方口腔侧食管有不同程度的扩张。
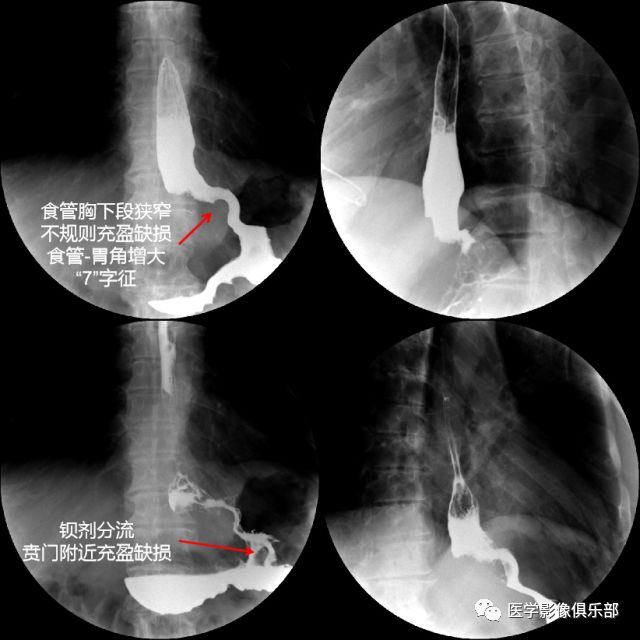
2000年世界卫生组织将贲门癌称为食管-胃交界腺癌。
按2018年AJCC颁布的第八版TNM分期标准,贲门癌是指食管胃交界线下约2cm范围内的腺癌。
①肿瘤侵犯胃食管结合部但中心位于胃食管交界线以下2cm以外区域;
②肿瘤中心位于胃食管交界线以下2cm以内,但肿瘤未侵及胃食管交界线的,应按照胃癌标准进行分期;
③肿瘤侵及胃食管交界线且中心位于胃食管交界线2cm以内的,应按照食管癌标准进行分期。
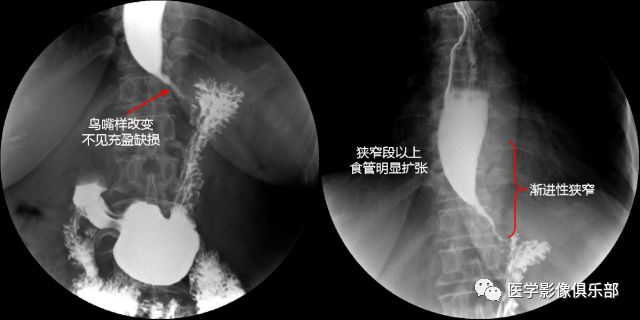
贲门失弛缓症又称贲门痉挛、巨食管,是由于食管贲门部的神经肌肉功能障碍所致的食管功能障碍引起食管下端括约肌弛缓不全,食物无法顺利通过而滞留,从而逐渐使食管张力、蠕动减低及食管扩张的一种疾病。
其主要特征是食管缺乏蠕动,食管下端括约肌(LES)高压和对吞咽动作的松弛反应减弱。
影像表现:造影检查见食管扩张,食管蠕动减弱,食管末端狭窄呈鸟嘴状,狭窄部黏膜光滑。
Henderson等将食管扩张分为三级:Ⅰ级(轻度),食管直径小于4cm;Ⅱ级(中度),直径4~6cm;Ⅲ级(重度),直径大于6cm,甚至弯曲呈S形。
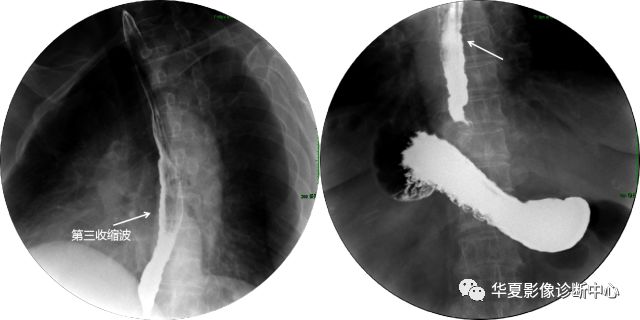
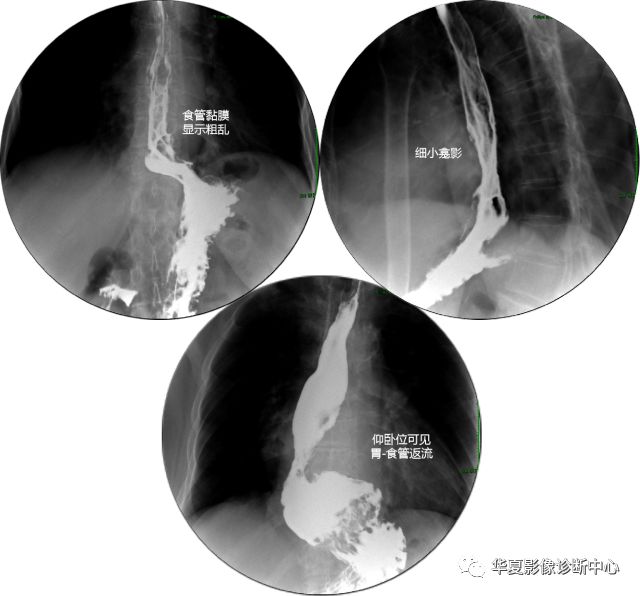
返流性食管炎
返流性食管炎(reflux esophagitis)也称消化性食管炎。为含胃酸与胃消化酶的胃液通过胃食管连接部返流入食管,长期反复地刺激食管黏膜而引起食管下段黏膜的炎症。
【造影表现】
早期造影检查可能为阴性,或仅可见食管下段数厘米至十几厘米的轻微痉挛性改变,管壁光滑规则,偶见锯齿状第三收缩波。
炎症进展时可见管壁毛糙,糜烂引起的针尖状钡点,或星芒状、网织交错之线样龛影及增生组织所致的颗粒状改变,管壁轻度变形而欠规则。
病变晚期瘢痕形成,引起食管腔狭窄,其上段食管扩张,管壁偏移,毛糙,边缘呈毛刺状,狭窄与正常段分界不清,呈移行状。
部分病人可显示滑动性食管裂孔疝,特征为横膈上方有疝囊,疝囊上方见狭窄之食管。
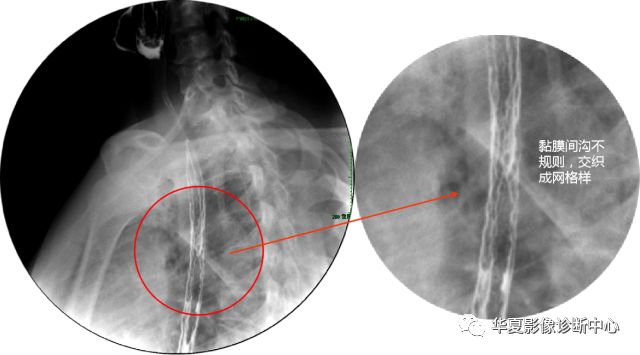
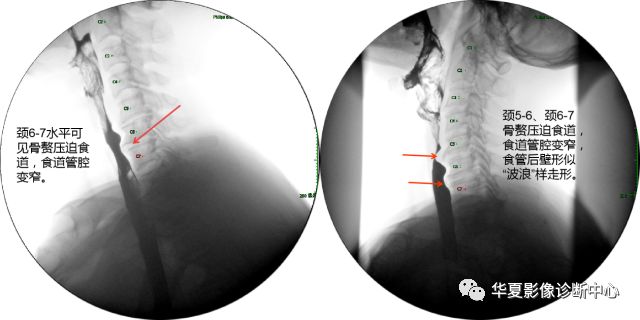
食管压迫型颈椎病,又称吞咽困难型颈椎病,主要由于椎间盘退变继发前纵韧带及骨膜下撕裂、出血、机化钙化及骨刺形成所致。
【临床表现】
早期主要为吞咽硬质食物时有困难感及食后胸骨后的异常感(烧灼、刺痛等),渐而影响吞咽软食与流质饮食。
【造影表现】
颈椎骨赘肥大,向前压迫同水平食道,形成压迹,食管管腔在钡剂通过时,可见明显变窄。
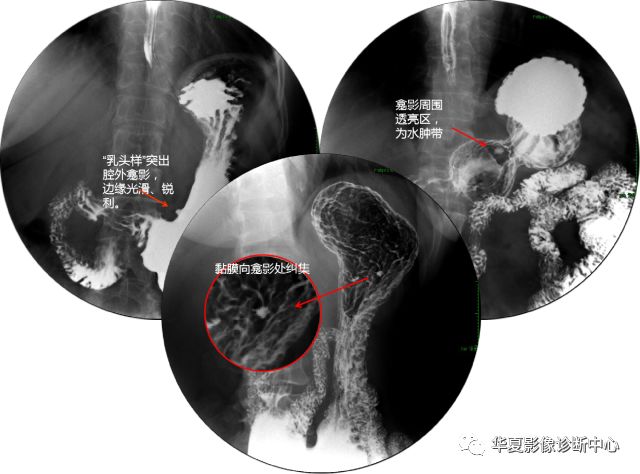
【造影表现】良性胃溃疡,表现为腔外龛影。“乳头状”或“锥状”钡斑,边缘光滑、整齐,密度均匀。龛影口部常有一圈黏膜水肿形成的透明带,“项圈征”。黏膜相可见胃黏膜均匀性纠集,形似车轮样或者星芒样。
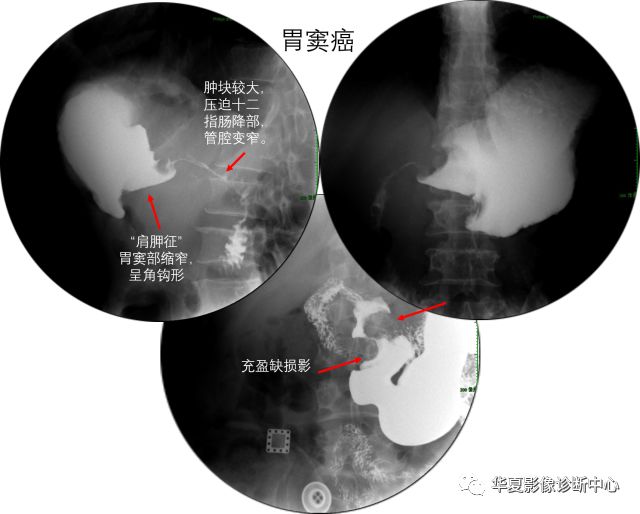
【造影表现】
早期胃癌,造影检出率低,诊断较为困难。
进展期胃癌,可见胃内充盈缺损影,龛影,半月综合征,当癌累及全胃时,可表现为“皮革胃”,此时,胃蠕动表浅,几近消失,胃充盈及黏膜相无明显变化。
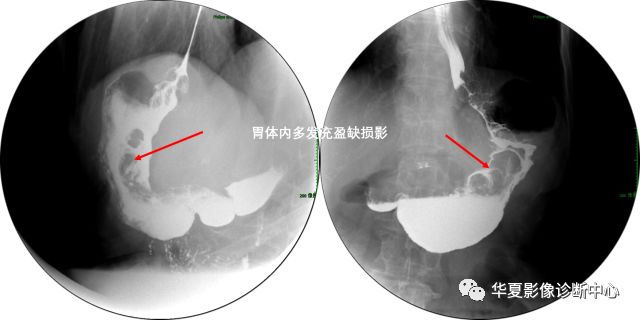
胃扭转:凡胃的部分或全部大小弯位置发生变换,即大弯在上面(头侧),小弯在下面(足侧)均为胃扭转。
【造影表现】
①器官轴扭转:
以贲门、幽门为两个固定点连成纵轴线,胃沿此轴扭转。胃大弯向右上翻转呈突起的弧形,并向右下方延伸与十二指肠球部及降段相连,胃小弯向下,因而凹面向下。
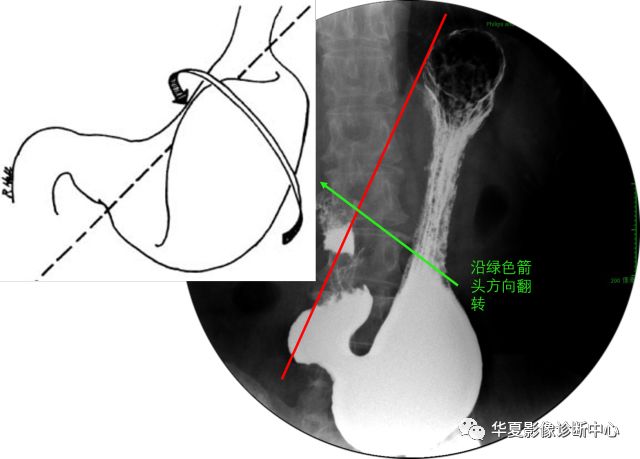
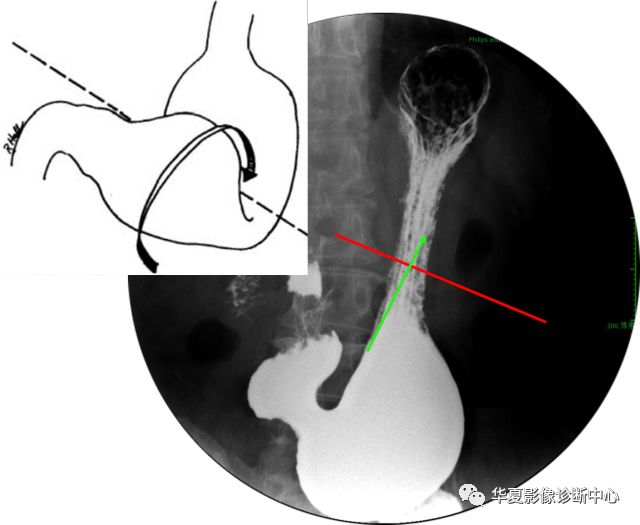
②网膜轴扭转:
胃沿小网膜纵轴(即胃横轴) 扭转,即以胃大小弯中点连线为轴从右向左扭转。
扭转角度较大时,胃可绕成环形,胃底移向右下,胃窦移至左上,胃窦和十二指肠近端与胃体交叉,甚者越过胃体居于左侧。若顺时针扭转,胃窦位于胃体之后;若逆时针扭转,胃窦位于胃体之前。
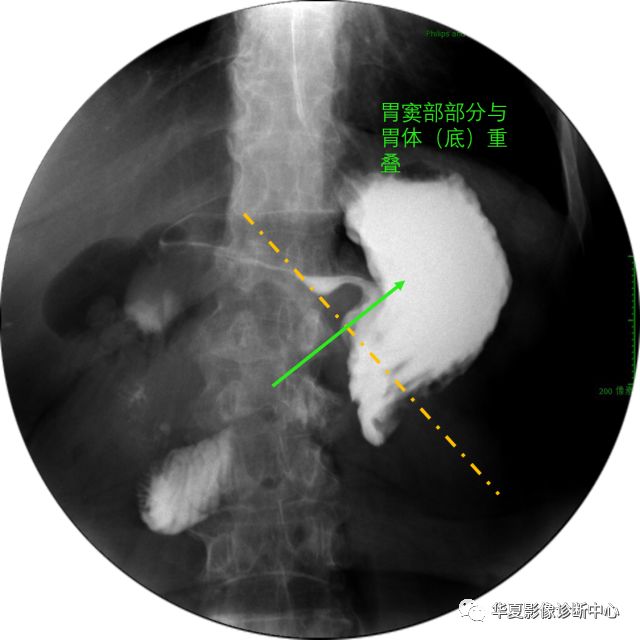
胃幽门黏膜脱垂
胃幽门黏膜脱垂:由于异常疏松的胃黏膜逆行通过幽门管脱入十二指肠球部。
【造影表现】
十二指肠球基底部充盈缺损,呈菜花状、蕈状或伞状,脱入的胃黏膜在球部形成圆形或半圆形的透光区,并可见粗大黏膜影。
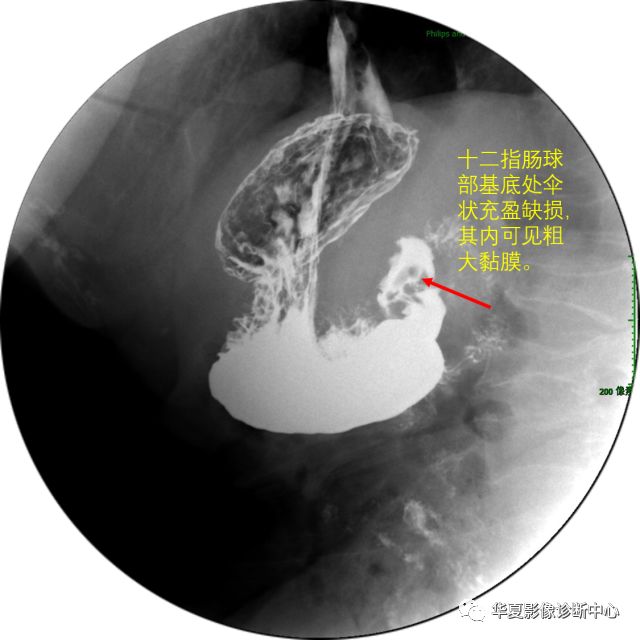
十二指肠球部溃疡
十二指肠溃疡,较胃溃疡更为多见,最好发于十二指肠球部,其次为十二指肠降部。
【造影表现】
直接征象为龛影,加压后表现为类圆形或米粒状钡斑,边缘大多光滑整齐,周围有一圈透明带,或有放射状黏膜皱襞纠集。
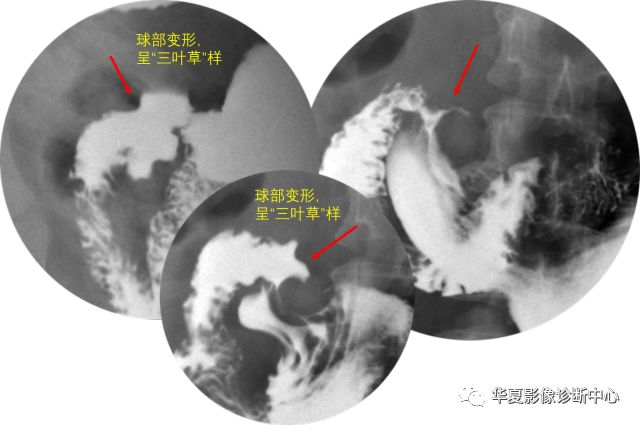
球部因痉挛、瘢痕收缩而变形,是球部溃疡常见的重要征象,山字形、三叶形或葫芦形等畸变。
也表现为钡剂局部快速通过“激惹”征。
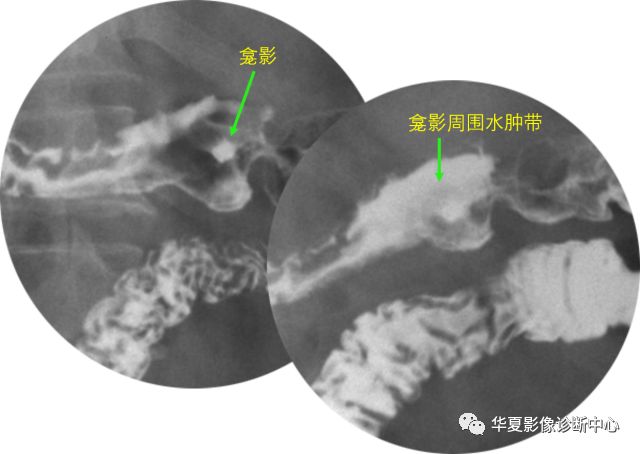
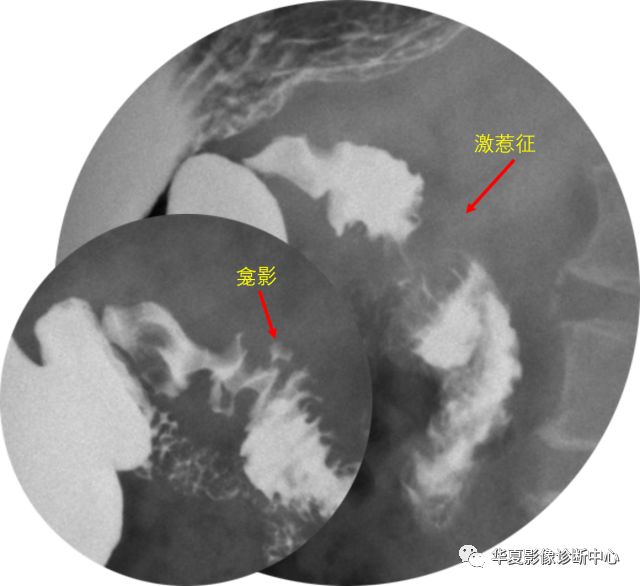
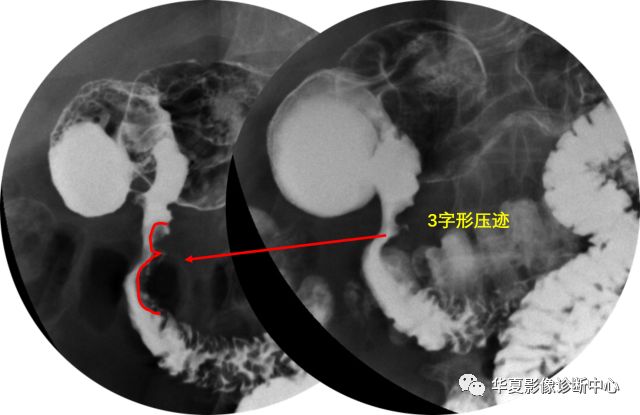
上图为十二指肠球后溃疡
十二指肠壶腹部占位(胰头癌)
【造影表现】
十二指肠内缘反“3”字形压迹,合并肠黏膜破坏,钡剂通过受阻。