《高血压合理用药指南》(2015版)指出随着社会经济的发展和居民生活方式的改变,慢性非传染性疾病(简称慢性病)已成为影响我国乃至全球居民健康的重大公共卫生问题,而高血压(hypertension)是患病率较高的慢性病之一,也是心脑血管疾病最重要的危险因素。造成高血压的原因主要有以下几个方面,如图1所示。
据世界卫生组织(WHO)统计资料显示,2012 年全球心血管病死亡人数为1700万,占慢性病死亡人数的46%,其中高血压并发症死亡940万,已成为影响全球疾病负担的首要危险因素。2011 年世界银行《创建健康和谐生活遏制中国慢病流行》报告指出:慢性病已经成为中国的头号健康威胁。在每年约1030万例不同原因导致的死亡患者中,慢性病所占比例超过80%,其中心脑血管疾病死亡位居慢性病死因首位,50%~75% 的卒中和40%~50%的心肌梗死的发生与血压升高有关。如果不能有效应对慢性病,这疾病势必将加剧可以预见的人口老龄化以及劳动力人口降低所造成的经济和社会影响。(《高血压合理用药指南》2015版)

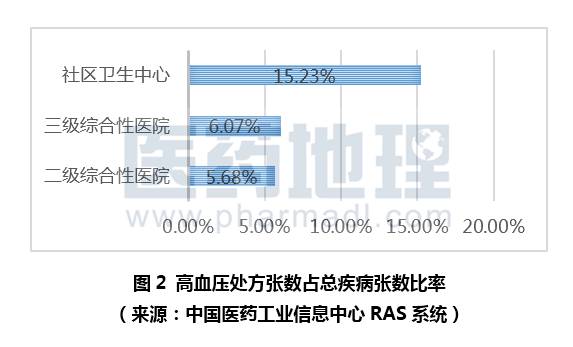
因此,合理使用降压药物,控制血压极其重要。为了了解各级医院高血压用药情况,我们选取了上海市三级综合性医院12家,二级综合性医院7家,社区卫生中心21家为研究样本,筛选出2016年度门急诊处方中所有单独诊断为高血压的数据进行分析。根据RAS医院处方信息管理平台统计显示,社区卫生中心高血压处方张数占总疾病张数比率最高,为15.23%(见图2)。另有数据显示社区中心60岁以上的高血压患者最多,高达80.2%,而三级综合医院为63.0%,二级综合医院为62.5%,因此老年人群体仍是高血压发病的高危人群。综合数据来看,同时也从侧面反应出社区中心的服务对象可能主要是针对老年人群体。
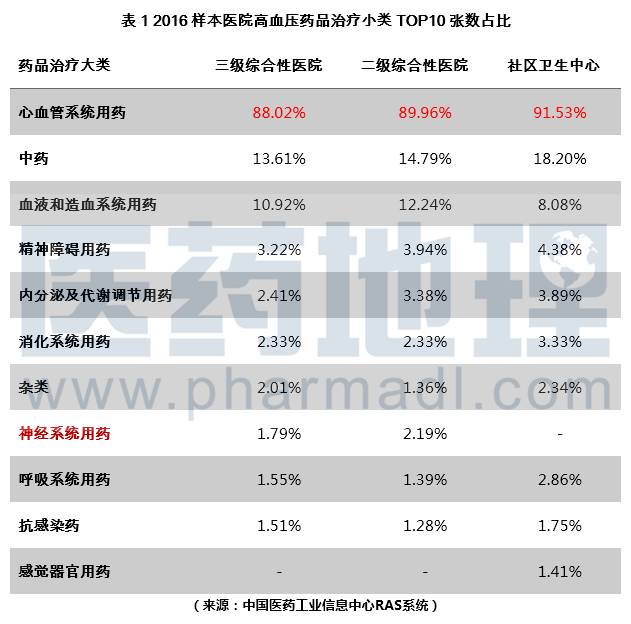
《中国高血压患者教育指南》(2014版)推荐了五大类治疗高血压的一线药物:1)二氢吡啶类钙拮抗剂(CCB);2)血管紧张素转换酶抑制剂(ACEI);3)血管紧张素受体拮抗剂(ARB);4)传统降压药:利尿剂;5)传统降压药:β 受体阻滞剂。以上药物均可用于高血压的初始治疗和维持治疗。适当情况也可通过联合用药,互相抵消或减轻各自的不良反应,达到更好的降压效果。RAS系统数据显示各样本医院用于治疗高血压的药品绝大多数属于心血管系统用药,三级综合性医院为88.02%,二级综合性医院为89.96%,社区卫生中心为91.53%(见表1)。其次使用较多的为中药、血液和造血系统用药。另外,二三级医院相比于社区中心,使用神经系统方面药品的比例较高,需进一步确定是否存在高血压诊断之外的并发症,才能确保合理用药,避免造成用药浪费,给患者造成不必要的经济损失。
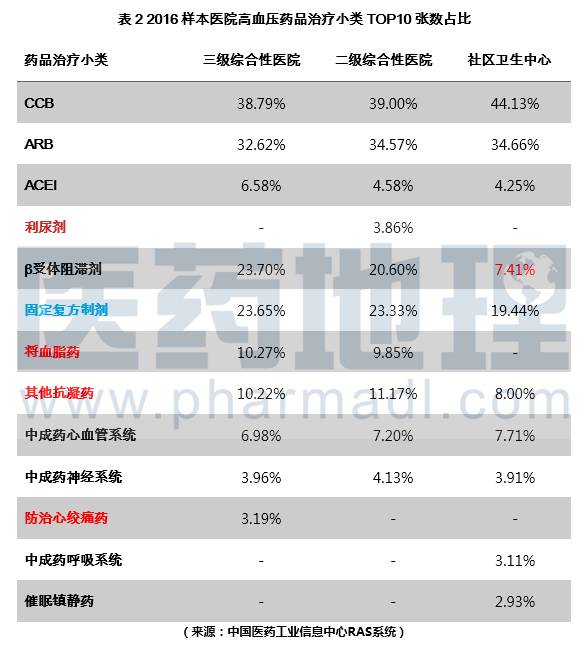
样本医院数据进一步分析结果显示,上海市二三级综合性医院和社区中心的高血压指南推荐药物配备情况较好,大部分药物均属于指南推荐用药(见表2)。就总体用药而言,其中使用比例最高的为CCB药物和ARB药物。但社区中心β受体阻滞剂的使用比例仅为7.41%,与二三级综合医院相比较低。指南推荐用药之外的降血脂药、其他抗凝药、防治心绞痛药的使用比列中,三级综合性医院最高,二级综合医院次之,社区卫生中心最低,鉴于数据统计的是单诊断为高血压的用药情况,二三级医院应确定是否存在高血压之外的并发症,规范用药行为。数据结果显示各样本固定复方制剂的使用比例仅次于指南推荐用药,其中三级医院为23.65%,二级医院为23.33%,社区卫生中心为19.44%。固定配比复方制剂使用方便,同时可以改善治疗的依从性及疗效,将逐渐成为常用的一组高血压联合治疗药物,是联合治疗的新趋势。利尿剂属于指南推荐传统抗高血压药物,应用于降压治疗已逾半个世纪,但在各样本医院中的使用比例低于其他四类指南推荐药物,可能是因为利尿剂的降压疗效与不良反应均与剂量有明显相关性。长期大剂量应用利尿剂后应注意药物可能导致的电解质紊乱、糖代谢异常、高尿酸血症等不良反应,逐渐被新型降压药物所代替。
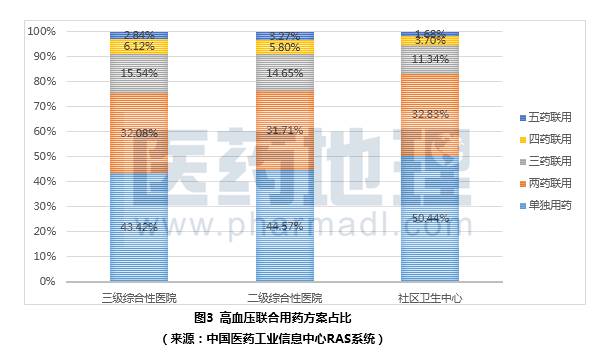
RAS处方系统结果统计表明,三级、二级综合性医院以及社区卫生中心高血压联合用药方案占比中,单类用药比例最高,分别为43.42%,44.57%,50.44%。当单类用药,降血压效果不理想时,患者需要采用两种或多种降压药物联合治疗,数据显示,使用较多的为二联用药、三联用药(图3所示)。
各级医院中单类用药处方张数比例最多的是ARB、CCB以及固定复方制剂,总的比例三级医院为62.54%,二级医院为69.44%,社区卫生中心为81.16%。二联用药处方张数比例最高为CCB+ARB,三联用药处方张数比例最高为CCB+ARB+β受体阻滞剂,各级医院的处方张数比例具体见下图所示(图4)。另有结果表明,所有样本医院中,总体而言,使用比例最高的药品为氨氯地平,三级综合性医院为10.83%,二级综合性医院为13.11%,社区卫生中心为19.00%。















