脑过度灌注综合征是颈动脉内膜切除术(CEA)或颈动脉支架置入术后罕见的并发症。多数患者可完全恢复,但少数可有脑出血等并发症,预后差,需要引起重视。
现结合宾夕法尼亚大学影像科的 James X. Chen 在 Auntminnie 上的病例来对该病进行介绍。
病史
58 岁男性,左颈动脉内膜切除术后一天出现言语困难和右侧偏瘫。急诊室时,患者又出现癫痫持续状态。
影像学检查
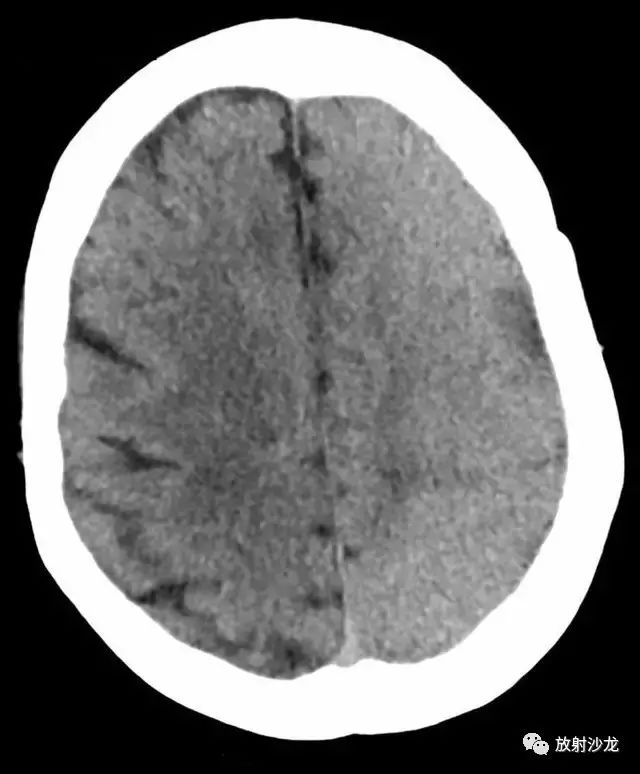
图 1 为头颅 CT,可见左侧大脑半球脑回肿胀、脑沟消失
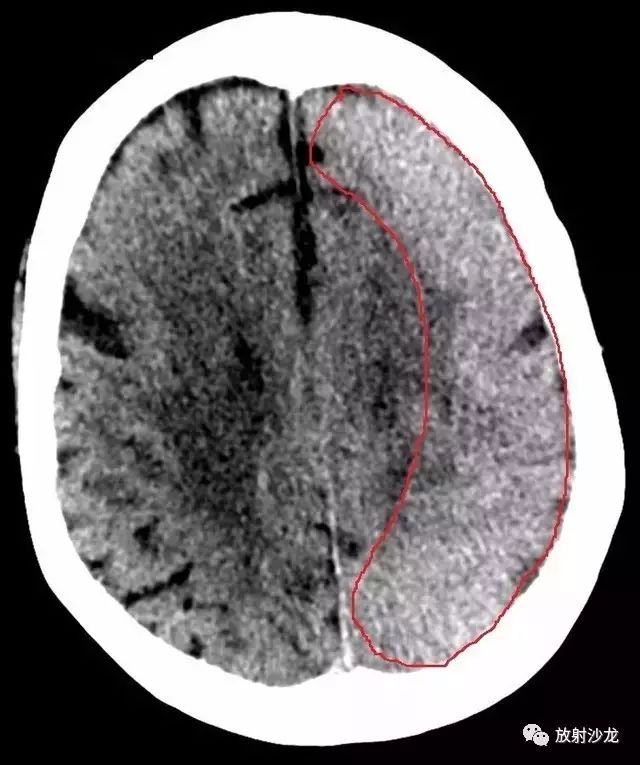
图 2 为头颅 CT,可见左侧大脑半球脑回肿胀、脑沟消失,相应实质呈高密度(红色圈)

图 3 为头颅 CT,可见左侧大脑半球脑回肿胀、脑沟消失

图 4 为头颅 CT,可见左侧大脑半球脑回肿胀、脑沟消失,左侧大脑半球和左侧基底节区呈略高密度(红色圈)
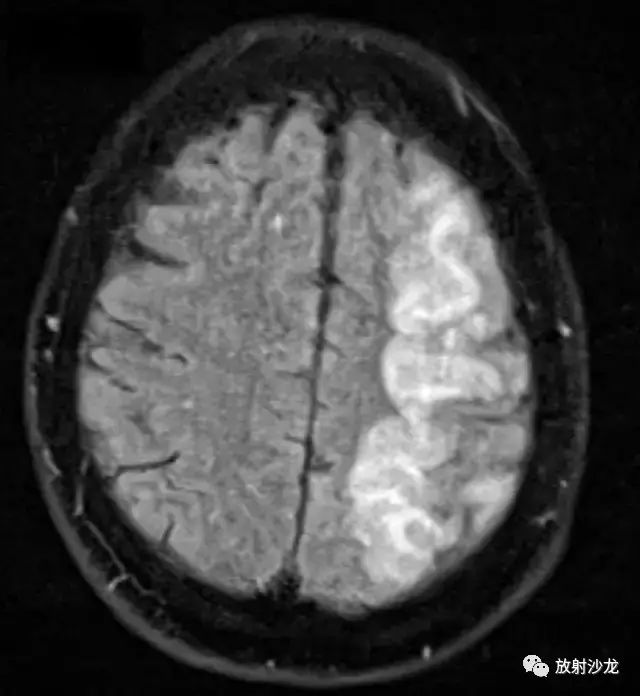
图 5 为头颅 MR FLAIR 序列,左侧大脑皮层肿胀,呈高信号
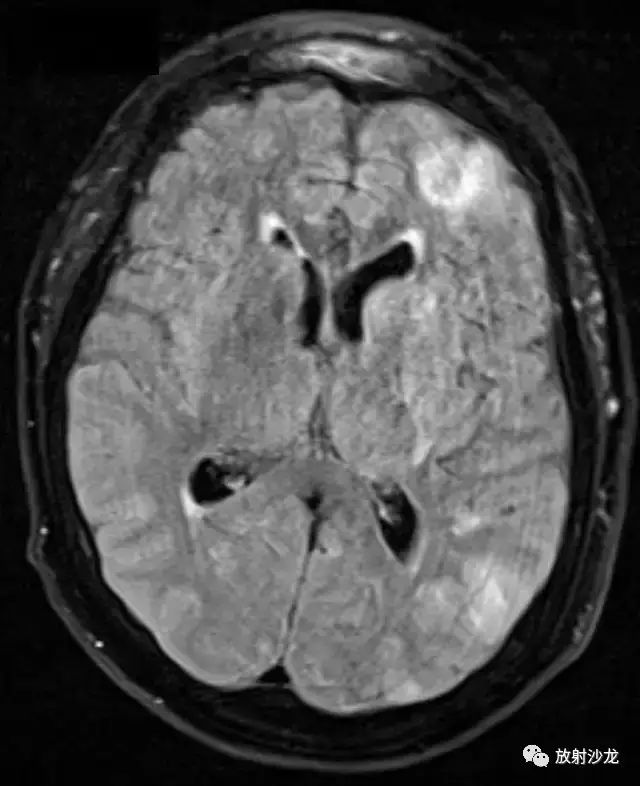
图 6 为头颅 MR FLAIR 序列,左侧大脑皮层肿胀,呈高信号
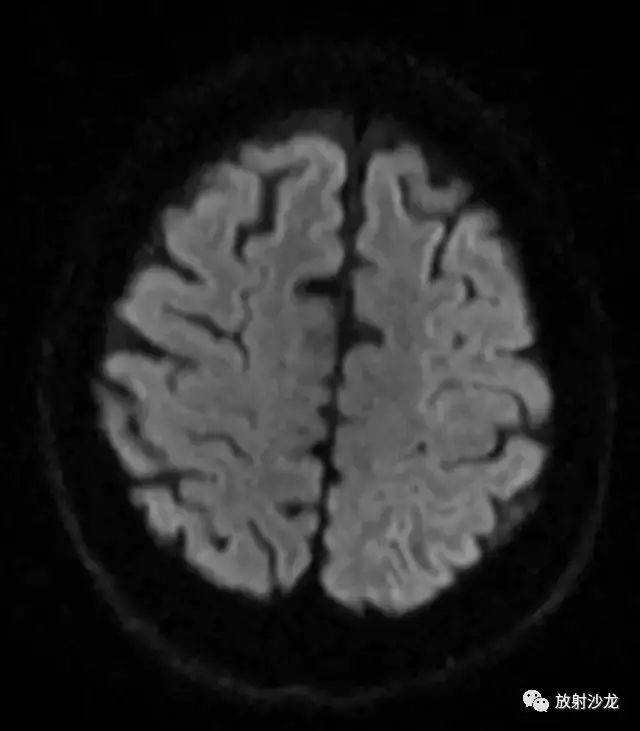
图 7 为 DWI 序列,未见弥散受限区域

图 8 为 ADC 图,左侧大脑皮层呈高信号,表明弥散增强(红色圈)
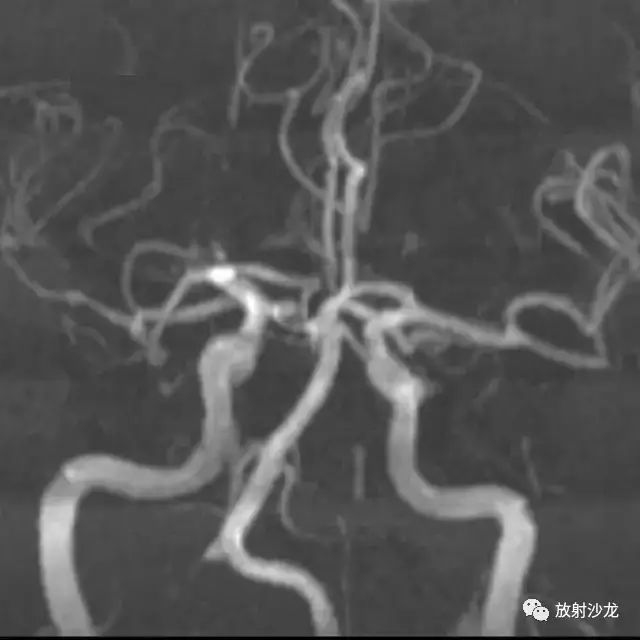
图 9 为脑动脉冠状位 MIP 图,左侧各动脉显示可
影像学发现
头颅 CT:示左侧大脑半球和左侧基底节区脑回肿胀、脑沟消失,相应实质呈高密度。未见颅内血肿或大片的脑梗死。未见脑积水表现。
头颅 MRI/MRA:FLAIR 序列示左侧大脑半球皮层和皮层下高信号,这与 CT 上脑回肿胀表现相一致。无弥散受限。FLAIR 信号异常区域在 ADC 图上表现为高信号,表明有弥散增加。冠状位 MIP 图示左颈内动脉、左大脑前和左大脑中动脉显示正常。
鉴别诊断
脑过度灌注综合征、急性缺血性脑梗死、癫痫持续状态、可逆性后部脑病综合征
诊断
脑过度灌注综合征
讨论
脑过度灌注综合征是颈动脉内膜切除术(CEA)或颈动脉支架置入术后罕见的并发症。CEA 术后无症状性脑过度灌注常见,约占 19%,但是出现综合征者罕见(约占 1%~3%)。
大部分学者认为,其定义应该是手术后基于脑血流灌注大幅度增加(较术前基础水平增加 100% 以上)所致的一系列临床症状的总称。
多在 CEA 术后数天内发生(多见于术后 6 天)。大部分患者可完全恢复,很少有后遗症发生。合并颅内出血者(发生率小于 1%)预后欠佳,这时需要及时治疗,以避免严重后果,如患者死亡。严重时可出现颅内出血,所占比例不到 1%,预后很差。
1. 病因
(1)脑血管自动调节功能受损
由于颅外颈动脉狭窄患者在接受扩张术后,管径扩张到最大程度,使得脑血管自动调节功能受损。
CEA 术中,颈内动脉被夹闭,导致脑血管内一氧化氮水平增高,随后血流恢复,血液内高氧水平导致自由基增加,也会导致脑血管自动调节功能受损。
(2)CEA 术中,颈动脉体处于去功能状态,导致压力感受器功能障碍,术后血流量反射性增加。
2. 危险因素
病人相关:老年,高血压,糖尿病;
解剖相关:双侧病变,颈动脉狭窄严重;
技术相关:颈动脉夹闭时间过长。
3. 临床表现
最常见的症状为患侧头疼和意识改变。可有同侧额颞部或眶周的波动性疼痛或弥漫性头痛、面部的疼痛、呕吐、视力下降、意识障碍、高血压等。出现脑水肿后可有相应的神经症状和癫痫。颅内压增高提示可能有颅内出血。
4. 影像学表现
CT:病变同侧脑沟消失,脑回肿胀。不到 1% 的病例可有急性颅内出血。
MR:T2/FLAIR:皮层和皮层下高信号。DWI:正常或弥散增强(弥散不受限)。CBF/CBV:升高(术后比术前升高数倍具有诊断意义)。
5. 治疗
术后积极控制血压可起到预防作用。对于发生癫痫者使用抗惊厥药(预防性使用抗惊厥药物是否有效尚未被证实)。采用甘露醇和高渗盐水、过度通气来缓解脑水肿。
【直购通道】
以系统分章
解析常见病多发病
注重统一性完整性
点击“阅读原文”
整套购买折上折