呼吸机的问题是「十大医疗技术风险」之一,意思是说经常会有患者因不正确的呼吸机使用而病情加重甚至死亡。
丁香园论坛站友 @shdch84247 分享了一篇跟呼吸机错误设置有关的帖子——《因为按错一个数,病人差点就死了……》,大致内容如下:
一个 II 型呼吸衰竭的患者,使用了呼吸机,然后患者病情进行性加重,血压、氧饱和度进行性下降。
参数设置为模式 SIMV、 呼吸频率 18 次/分、潮气量 420 ml、压力支持 10cm H2O、PEEP 3cm H2O、氧浓度 40%。
相信绝大多数人把原因归咎于「原发病加重」。
这样的参数设置适合于大多数患者,但对于某些极端的患者来说可能并不合适,比如气道痉挛严重,呼气受限的 II 型呼吸衰竭患者。
最后答案是,患者病情加重跟肺动态过度充气有关。简单来说就是呼吸机吹了太多的气进到肺里,但因为气道痉挛严重,患者呼气很慢,呼吸频率设置太快,呼气时间太短,肺里面的空气呼不完全,慢慢的肺里面残存的气体越来越多,最后造成胸内压升高,引起回心血量不足,心输出量降低,休克。
最后站友 @shdch84247 把呼吸频率由 18 次降为 8 次,再把潮气量降低,患者病情缓解。
90 年代一篇经典文章也讲了一个类似的故事,COPD 急性加重的 II 型呼吸衰竭患者,使用简易呼吸器,患者病情恶化——因为原发病加重吗?——不是,当大家以为患者已死亡,没再捏皮球时,患者慢慢醒转,因为患者终于有时间把肺里面的气慢慢呼出来了。很多专家喜欢用这个病例来讲解肺动态过度充气这个概念。
肺动态过度充气,是机械通气中一个非常重要的概念,直接决定了呼吸频率该设置多少次、吸呼比该设多少。今天多的不说,只为突出更重要的内容——呼吸波形。
呼吸波形很重要,如果前面那位站友能够早期观察呼吸波形,我相信,就算参数设置错误,也不会等到患者快死亡了,才发现问题所在。
但是,原帖以及跟帖中并没有提到呼吸波形的问题,大多数跟帖的站友也没有提到。这反映出了朋友们对于呼吸波形的忽视。一张呼吸波形的照片比一切描述都更具体、更有说服力。
如何用呼吸波形说服麻醉科「你气管导管插进食道了」?
朋友们喜欢用很大的篇幅去描述一个机械通气相关的故事。比如下图,朋友想问,麻醉科插管有没有插错?麻醉医生肯定是不会轻易背这个锅的。
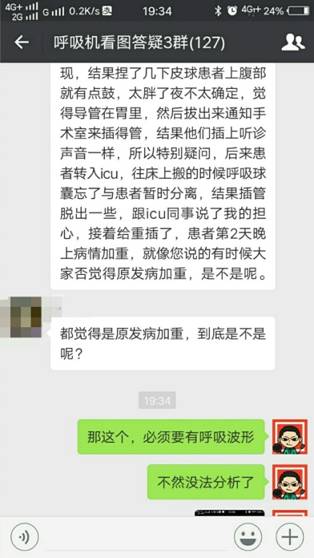
我说没有呼吸波形没法证明谁对谁错啊。然后我贴了一张图上来,也是另一个朋友提供的病例——同样是气管导管插进食道了。
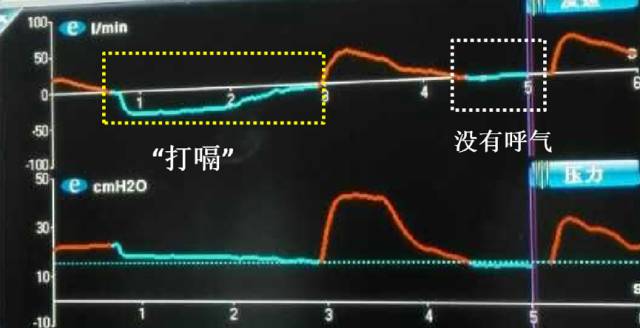
从这个波形可以看出几点:
1. 患者没有触发,全是红色的控制通气,因为胃不像肺可以吸气,然后触发呼吸机送气;
2. 患者有些时候没有呼气,因为胃不像肺有良好的弹性回缩力;但有些时候又有呼气,因为胃胀气太严重,患者打了个嗝排出气体,这就成了「呼气」。
从这个波形就可以推测出,患者气管导管插错位置了。
当然还有很多方法可以判断气管导管位置是否正确,金标准是纤支镜检查,但大多数科室纤支镜不是随时可以拿来用的。
必须要学,问题摆在那儿,你不去看呼吸波形,不代表问题就不存在了。
学习呼吸波形是为了尽早发现机械通气的问题所在,否则你只能在患者生命垂危时才意识到问题所在。甚至是患者因为呼吸机错误使用死亡,你却仍以为患者死于原发病加重。
因此,再重复一遍,呼吸波形是个很重要的东西。
请记住以下视频中提到的呼吸波形:
选自《机械通气诊断学》系列视频课程
想学习更多机械通气相关的内容,可关注《机械通气诊断学》系列视频课程。
长按下方二维码或点击文末「阅读原文」,即可进入系列课程,填写课程页面上方「学籍表」,还可领取 30 元优惠券。现在购买还可赠送 VIP 群答疑服务。
1 基础知识
基本呼吸波形
控制通气与自主通气
呼吸频率与吸呼比
基本机械通气模式
容量控制通气与压力控制通气
呼吸力学
无创通气
智能通气模式
2 临床病例
心肺复苏时的呼吸机设置问题
简易呼吸器使用的问题
气管导管堵塞的病例分析
气管导管脱落病例分析
呼吸波形异常的处理流程
3 小技巧——机械通气相关查体
空气源、氧源故障排查
气管导管位置判断
抬下颌技巧
简易呼吸器质检
无创通气的触发判断方法
……
4 从诊断学的角度思考
机械通气与纤支镜检查
机械通气与血流动力学
小儿机械通气
困难撤机
肺康复
机械通气的团队建设
……
最后强调
学不会呼吸机的原因——不是呼吸机太难,也不是参考书太复杂——只有两个原因:
1. 不用模肺熟悉呼吸机——因此无法直观了解每个呼吸机参数的意义;
2. 不拍照记录呼吸波形——因此无法发现问题、也就无法解决问题。
就算你看不懂呼吸波形,你把波形拍下来给我看,我相信,你的问题就解决了一半。
推荐阅读
掌握胸部 CT 影像 你只差这一个图谱的距离
儿童雾化如何用药?专家指南告诉你
用事实说话:阿奇霉素+头孢菌素可以「1+1>2」
责任编辑 | 王妍
投稿及转载 | [email protected]
题图 | Shutterstock