正文
6 月 23 日 ,美国妇产医师协会(
American College of Obstetricians and Gynecologists ,ACOG
)颁布了最新乳腺癌筛查指南。
丁香园
(dingxiangwang)
第一时间整理这份指南,并且与国内外各项最新指南进行对比,希望国内专科医生和所有适合乳腺癌筛查的女性都能看到这份指南。
对照国内外最新的指南,我们发现了不少我们习以为常的观点正在被更新,一些无效的被指出,一些确认有效的需要更加被重视:
1. 乳房触诊自查,不能降低乳腺癌风险
乳房触诊自查,是很多「科普」文章里都提到过的一个「预防」乳腺癌的方法。
遗憾的是,现有所有指南(包括中国指南中),目前均不推荐患者自己进行乳房自查。
指南认为,不能降低乳腺癌的检出率和死亡率,反而由于过度检查,很容易错将正常乳腺和孤立性结节误认为是乳腺癌(假阳性),导致恐慌甚至导致过度手术治疗。

中国抗癌协会乳腺癌
诊治指南与规范
(2015 版)
但是,对乳腺疾病的知识普及,特别是对乳腺癌的警示,可以提高其自我检出率。
第一时间判断乳腺癌特有临床表现,如肿块、乳头溢液、乳房皮肤「橘皮样」改变等,可以有效提高患者的及时入院检查率,当发现自己出现类似症状时,应该第一时间进行就诊。
2. 乳腺检查,只有钼靶可靠!
目前最常用,也最有效的乳腺癌筛查,是 X 线钼靶进行检查。其其临床可靠性已经被证实和被本指南认可。
除了钼靶之外,MRI 和 B 超乳腺筛查也在临床广泛应用。
MRI 多用于疑似病例的补充检查及高危人群筛查,而乳腺 B 超多在我国基层设备不足地区,作为 X 线钼靶的补充检查(但尚未在大规模流行学证明其可靠性。)
除此之外,其他红外线扫描、核素扫描、导管灌洗、血氧检测等各自方式,均不被临床证据所支持!
3. 乳腺癌高危 = 基因突变 + 家族史
近年来,由于基因测序及相关研究的进展,乳腺癌和 BRCA1、BRCA2 基因突变的关系越来越得到证实。
JAMA
最新一篇实验性文章显示,10,000 例 BRCA1、BRCA2 基因缺陷患者当其存活到 80 岁时,BRCA1 突变患者中 72% 最终会患上乳腺癌,44% 会患上卵巢癌;而在 BRCA2 突变患者中,这一数字分别是 69% 和 17%。
同时,如果你的直系亲属中存在乳腺癌患者。一般来说,你再患乳腺癌的风险就非常高了。
目前各种研究认为,乳腺癌的高危因素既为基因突变和家族史,完整的列表如下:
一旦确定乳腺癌高危人群,就需要提前(20 岁开始),多频次(1 年 1 次或更频繁),多设备(MRI 乳腺检查)地进行筛查,以确保乳腺癌(卵巢癌)及时检出。
甚至可以向安吉丽娜 · 朱莉学习,预防性的切除双侧乳腺和卵巢,这样可以把癌变的几率降到最低。
乳腺癌筛查指南之前一直处于众说纷纭的阶段,仅在美国就有多份指南(
USPSTF
指南、
ACOG
指南、美国肿瘤协会指南、
NCCN
指南),而在国内也有最新中国抗癌协会制定的乳腺癌诊治指南与规范(2015 版)。
一般来说,指南更新越新,其包含流行病学调查水准越高,其循证证据越强。我们为了中国读者方便阅读,翻译整理了相关指南进行对比。
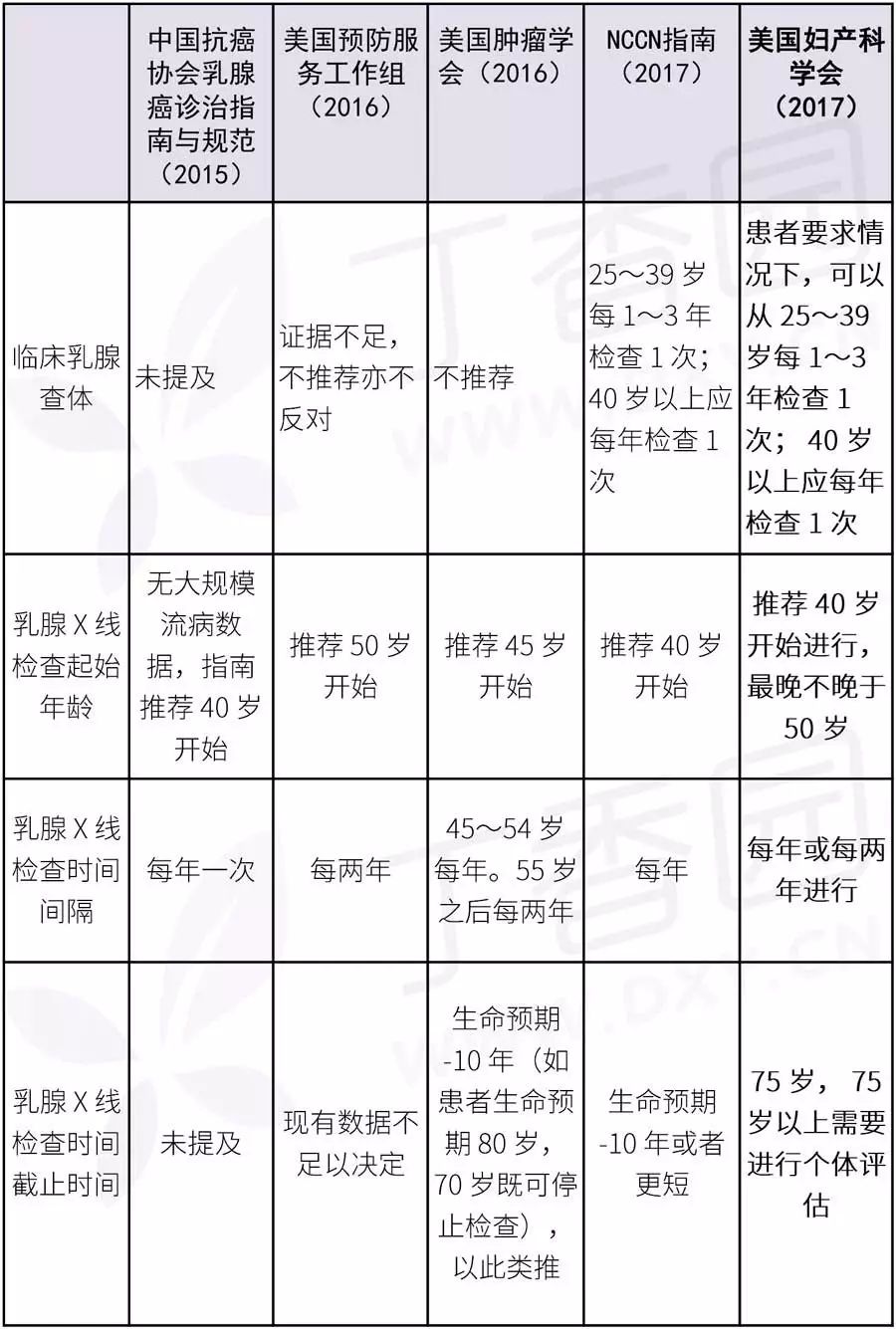
可以看到,在最新的
ACOG
指南中,患者本身的筛查意愿占到了很大程度。而本次指南更新一项重大改进,就是医生应当与患者共同决策,分享决策,共同制定其筛查如何进行。
同时和其他指南不同,这项指南推荐在 X 线筛查的同时,也进行临床查体检查进行辅助,进一步提高检查的精确程度。
临床查体和其他手段查体的频次一般建议是:
-
临床乳腺查体频次,可以在患者同意的情况下,从 25 岁开始每 1~3年进行一次;
-
乳腺癌非高危人群中,40 岁起(最晚不超过 50 岁)就应该进行 X 线钼靶筛查,每 1~2 年进行一次,持续进行到 75 岁为止;
-
40 岁之前,75 岁之后的筛查应在患者和医生的共同决策下进行。
尽管和国内版本的临床乳腺癌筛查指南相比,国外指南具有更新快、数据翔实可信、临床试验循证等级高等特点。
但是,在推行过程中,还应考虑中国人群发病特点不同。
中国医学科学院肿瘤医院的张希、乔友林教授,曾经在其文章《IARC 发布乳腺癌筛查指南》中提出几个东方女性乳腺癌发生、发展的特点及筛查注意事项:
-
中国女性乳腺普遍较为致密;
-
与西方国家女性相比,东方女性发病高峰年龄较提前,一半以上的乳腺癌发生在更年期之前;
-
对于低密度乳腺尤其是更年期后的乳腺,乳腺 X 线摄影能清晰显示乳腺各层组织,发现微小钙化点及簇状钙化,但对于更年期前的高密度乳腺病灶的显像水平较差;
-
因此,在选择乳腺癌筛查起始年龄时,应根据上述特点,将筛查起始年龄适当前移。













