
头颅MRI示颅内病灶较前扩大,为进一步诊治,来院门诊,拟“颅内多发病变性质待查”收住院。
作者 | 赵桂宪
来源 | 赵桂宪大夫
患者男性,64岁,右利手,农民。
主诉:
头痛1个半月,记忆力减退1月。
现病史:
患者于入院前1个半月无明显诱因出现头昏不适,当天夜间突然出现头痛,为双侧颞部剧烈针刺样痛,伴乏力不能行走,休息后有所好转,次日自行开车至当地医院查头颅CT平扫未见明显异常,EEG示脑电图正常范围,住院予活血对症等处理后头昏好转出院,仍觉乏力、思睡。1月前上旬出现午后低热、畏寒,浑身酸痛,思睡,渐出现不认识路和家人,记忆力减退,不记得上一餐所吃东西,不能自己开车,看电视不会用遥控器换台。至某医院查头颅MR示左侧侧脑室旁片状异常信号,增强后无明显强化。外院以“病毒性脑膜脑炎”,予阿昔洛韦抗病毒、地塞米松10mg抗炎及脱水降颅压等治疗,病情好转出院,仍觉头昏乏力。1周前患者出现随地小便,有发热,T38.2℃,至当地医院住院继续使用地塞米松10mg ivgtt qd等治疗,2天后复查头颅MRI示颅内病灶较前扩大,为进一步诊治,来华山医院门诊,拟“颅内多发病变性质待查”收住院。
既往史:
无殊。
个人史:
饮白酒30余年,每天7-8两。不吸烟。
影像学检查
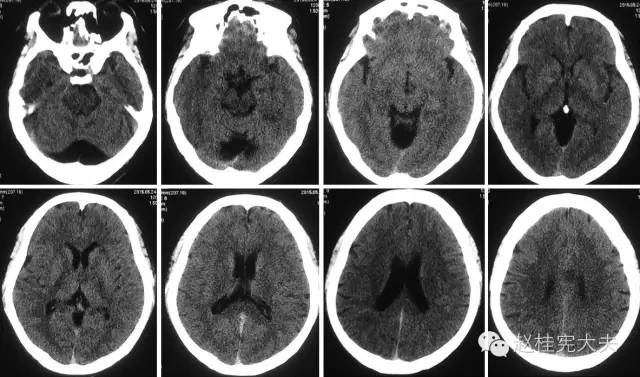
图1:入院前1月半行颅脑CT平扫:未见明显异常。
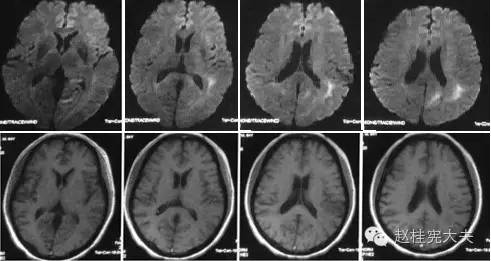
图2:入院前1月颅脑MRI平扫+增强:左侧侧脑室旁片状异常信号,增强后无明显强化。
入院时体格检查:
内科查体无殊。神经系统查体:神清,短时记忆减退,100-7=93,-7=84,时间、地点定向力减退,颅神经阴性,颈软,四肢肌力、肌张力正常,腱反射+,左侧掌颌反射+,右侧Chaddock’s征(+),Babinski’征(—)。双侧针痛觉对称正常,共济运动可。
入院后完善相关化验检查:
自身抗体、自免脑抗体谱(血、脑脊液):均阴性。AQP-4IgG阴性。甲状腺功能:促甲状腺素受体抗:<0.300IU/L,T3、T4、FT3↓。 神经元抗原谱:CV2.1(++),其余阴性。EBV-DNA:3*103。入院后第一次腰穿(7.3):压力130mmH20,CSF常规、生化:正常。IgG Index 0.54,血清和CSF均可见OB。
诊疗经过
患者男性,64岁,亚急性起病,头痛1个半月,记忆力减退1月,神经系统查体:神清,短时记忆力、计算力、时间、地点定向力减退,颅神经阴性,颈软,四肢肌力正常,腱反射+,右侧Chaddock’s征(+)。
颅脑磁共振可见左侧颞顶枕近皮层及左侧脑室枕角旁片状异常信号影,病灶未见强化。
诊断首先考虑炎性病变可能大。患者在入院后予激素冲击治疗(甲强龙 1g ivgtt qd,每3天减半),并予丙球0.4/kg/d,冲击5天。治疗过程中,患者认知功能进行性下降,淡漠,少动懒言,小便时有失禁。因神经元抗原谱:CV2.1(++),为排除自身免疫性脑炎行PET检查提示大脑皮层及小脑皮层FDG代谢弥漫性减低,双侧壳核及丘脑(右侧丘脑明显)及胼胝体压部FDG代谢相对增高,考虑良性改变。复查磁共振可见颅内病灶有进行性增大的趋势但病灶始终未见病灶有强化,诊断陷入困境。
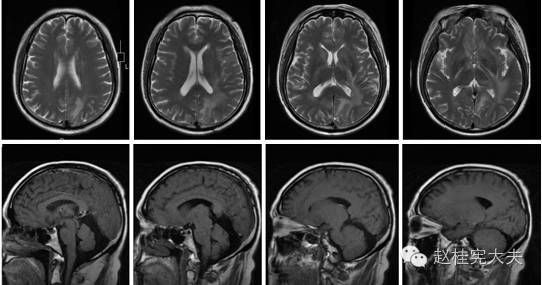
图3:入院后1周颅脑MRI平扫+增强:左侧颞顶枕近皮层及左侧脑室枕角旁片状异常信号影,病灶未见强化。
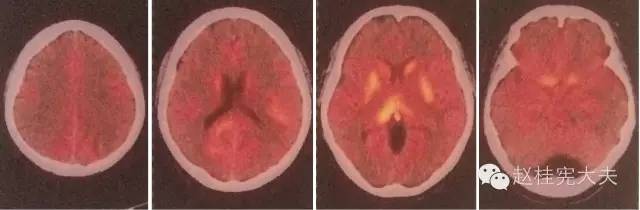
图4:PET提示:左侧颞顶枕近皮层及左侧脑室枕角旁片状稍低密度影未见FDG代谢异常增高;大脑皮层及小脑皮层FDG代谢弥漫性减低,双侧壳核及丘脑(右侧丘脑明显)及胼胝体压部FDG代谢相对增高,考虑良性改变。
入院后3周复查腰穿:
颅压大于300mmH20,常规、生化:均正常。脑脊液脱落细胞提示脑脊液中可见一些体积较大,胞浆蓝染、具有核分裂相、有核仁的细胞,背景可见大量转化型淋巴细胞,考虑淋巴造血组织来源的肿瘤细胞。复查颅脑磁共振提示病灶范围较前明显增大,胼胝体压部、左侧颞叶和右侧基底节区强化病灶。结合脑脊液考虑淋巴瘤可能大。
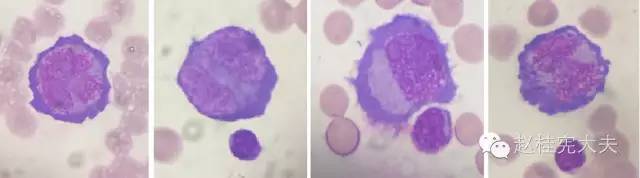
图5:脑脊液脱落细胞检查:800转/分,离心涂片,瑞氏染色,X100,镜下可见少量异型细胞,该类异型细胞胞体较大,直径28-30μm,胞浆丰富,色蓝,胞核呈多形性,染色质疏松,可见核仁,并可见其分裂型。
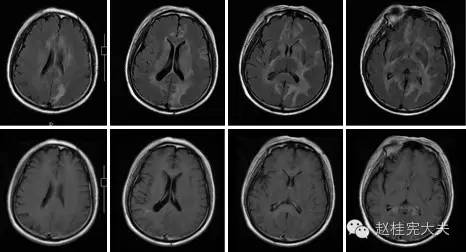
图6:入院后2周复查颅脑MRI增强:病灶范围较前明显增大,胼胝体压部、左侧颞叶和右侧基底节区强化病灶。
治疗上加强脱水,在家属积极配合下请神经外科导航下以右侧胼胝体为穿刺位点行穿刺活检术。
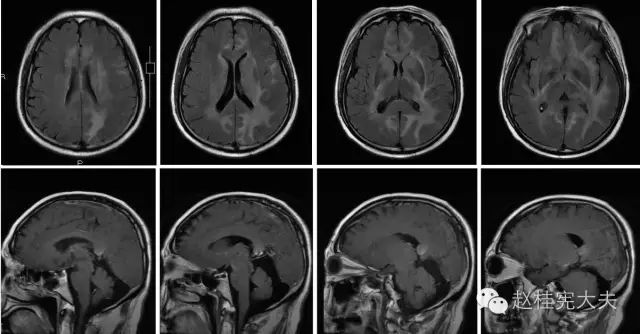
图7:术前复查颅脑MRI平扫+增强:病灶范围较前明显增大,胼胝体压部、左侧颞叶和右侧基底节区强化病灶。
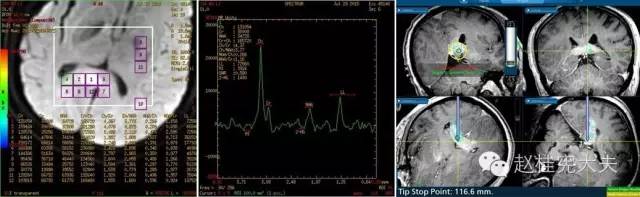
图8:导航下穿刺活检术穿刺靶点的选择:选择常规MRI强化最明显、同时MRS提示Cho/NAA比值最高(4.879)的感兴趣区(胼胝体压部强化区域)作为导航下穿刺活检术的穿刺靶点,黄色十字架为穿刺针尖方位。
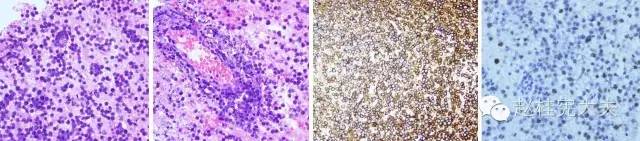
图9:病理图片说明:瘤细胞片状分布,或围绕血管排列,核浆比例高,见核分裂象,伴灶性坏死。L26示胞浆阳性。MIB-1高表达。
石蜡切片病理结果为恶性B细胞淋巴瘤,免疫酶标结果:CD3(-),Ki67(30%+),C-myc(+),L26(+),PAX-5(+),Bcl-6(+),MUM1(+),CD10(-)。
转入血液科治疗,因患者病理提示c-myc和bcl-6双表达,故预后欠佳。转入血液科后,考虑患者当时一般状况差,昏迷状态,呼吸、心率快,
复查颅脑MRI提示中脑、左侧海马、胼胝体压部、双侧基底节区病灶强化病灶,符合PCNSL影像学表现。
给予了MTX 4g d1+Dex 15mg d1-3化疗,次日,患者出现双瞳不等大,双侧对光反射迟钝,予对症处理后症状无好转,并出现双侧瞳孔散大,光反射消失,第三天出现呼吸循环衰竭,家属要求自动出院。
讨论
原发性中枢神经系统淋巴瘤(PCNSL)
是指原发于脑、脊髓、眼或软脑膜的淋巴瘤,大多数PCNSL为B细胞起源。PCNSL占脑肿瘤的3%,95%以上为弥漫大B细胞淋巴瘤(DLBCL)。好发于50〜70岁者,起病至就诊时间多在2〜3个月以内。
PCNSL患者主要表现为精神状态的改变、颅内压增髙如头痛、恶心呕吐及视乳头水肿以及局部压迫症状,包括癫痫、记忆力减退、行走不稳、视野障碍、言语模糊以及轻度偏瘫。
由于PCNSL是一种复杂而“狡猾”的肿瘤,早期诊断往往存在很大的困难,
颅脑影像学检查对于PCNSL临床诊断与鉴别诊断具有重要作用。
PCNSL的影像学检查具有一定特点,但影像学检查有其局限性,尤其不典型病例难以与其他颅内肿瘤及疾病相鉴别,对于影像学提示PCNSL患者,需行立体定向活检等检查进行确诊。
导航下穿刺活检术是明确诊断最有效的方法,
有报道活检的敏感性在90%以上,值得注意的是,检查前尽量避免使用糖皮质激素以免降低检出率。
在某些情况下,由于病变的位置而无法进行活检。由于PCNSL是一种髙侵袭性肿瘤,
脑脊液细胞病理学等检查是PCNSL的辅助诊断措施之一。
本项检查前要仔细评估,对于颅内压增髙患者要慎重,腰椎穿刺可能导致脑疝等并发症。
诊疗经验
1.本例患者与以往看到的原发性中枢神经系统淋巴瘤不同,主要有以下几点:
①患者的临床过程不典型,病程中对激素不敏感,第一次激素治疗后症状有好转,10天后即加重,以后激素冲击治疗均未见症状减轻,反而加重,属原发激素耐药的中枢神经系统淋巴瘤。尚存疑的是:患者查EBV-DNA:3*106,高于正常上限,是否EB病毒感染对患者激素敏感性有影响?














