本文作者: 魔术牙医徐勇刚
这是一个 30 多岁的小伙子,只是因为「牙齿松动」来就诊。
但等待他的,却是晚期牙周炎患者的最终归宿——全口牙松动,拔除。

@西安牙医老聂 供图
换句话说,他看起来一颗牙也不缺,但其实一颗牙也没有了——这就是晚期牙周炎患者面对的「无牙窘境」。
然而,对口腔大夫来说,这样「全口牙齿拔除」的骇人病例,却已经司空见惯。
2017 年 9 月 19 日,原国家卫计委发布《第四次全国口腔流行病学调查》结果显示:我国成年人的牙周健康率仅为 9.1%,牙周炎是导致我国成年人牙齿丧失的主要原因。
换言之,90% 以上中国人的健康,都处于这项疾病的威胁之下,任其发展甚至会失去全部牙齿——而他们对此毫不知情。
正因为如此,牙周炎被医学界定论为继癌症、心脑血管疾病之后,威胁人类身体健康的第三大杀手,也是口腔健康的头号杀手。
而每个人都有可能遭遇。
每个人都可能遭遇的头号杀手
牙周炎,是一种由局部因素引起的牙周支持组织慢性炎症,最通俗的说法就是「牙床发炎」。牙周炎不仅牙龈组织有炎症,同时还伴有牙周韧带、牙槽骨等组织的丢失,探诊时牙龈出血、探诊深度增加以及牙齿动度增加。进一步发展就将导致牙齿加速松动,最终脱落,在全世界范围内,牙周炎是缺牙的主要原因。
认识牙周炎,我们要先认识一个基本概念:牙菌斑。
牙菌斑是粘附在牙齿表面或口腔其他软组织上的微生物群。它由大量细菌、细胞间物质、少量白细胞、脱落上皮细胞和食物残屑等组成,而这一层「细菌生物膜」就是牙周炎最常见的原因。
每个人都有牙菌斑,区别只在数量,这也是牙周炎发病的关键。
通过每天正确、高效地刷牙,可以让牙菌斑维持在不致病的水平。否则,牙菌斑堆积、钙化,将逐渐形成牙结石。
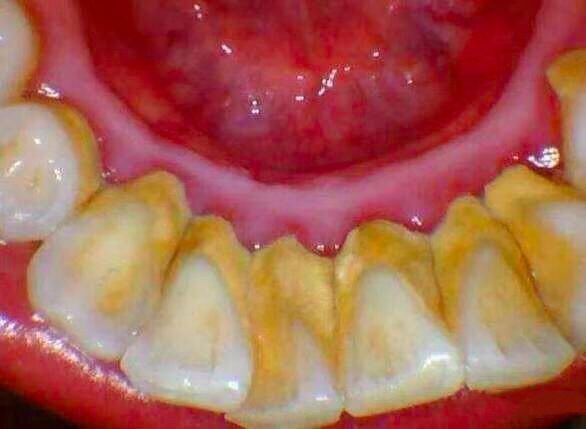
牙结石
当牙结石达到一定程度,就会刺激牙龈发炎,刷牙出血。
如果继续拖延,从量变到质变,产生牙周袋,牙槽骨吸收,形成牙周炎,然后发生牙齿松动,口臭等。
除了少数侵袭性牙周炎与遗传、全身因素有关,而没有牙结石以外。多数牙周炎基本都始动于牙结石上面的菌斑生物膜,尤其是龈下菌斑生物膜。
除此之外,抽烟、糖尿病也是牙周炎的重要易感因素。
由于烟民的口腔卫生状况一般较差,烟斑更容易沉积菌斑,所以牙结石量普遍高于常人,而且烟雾中的化学成分会对牙周组织造成慢性损害,长期抽烟的人成骨细胞活性降低,牙槽骨萎缩加速,抽烟影响局部的血液循环,影响免疫和炎症过程,这些综合因素造成牙周炎进展快,且治疗难度加大。
而抽烟本身也会增加糖尿病的患病风险,由于糖尿病与牙周病之间的双向关联,两者形成恶性循环——如果一个患有牙周病的烟民得了糖尿病,他的全口牙丧失也逐渐走上日程。

某烟盒警示包装
此外,牙周病还是许多其他全身疾病的危险因素,包括痴呆、心血管疾病甚至癌症,而对孕产妇来说,严重的牙周炎还会增加早产等不良妊娠的风险,是名副其实的「健康杀手」。
「消失」的中国牙周炎患者
与牙周炎的极高发病率形成鲜明对比的,是牙周炎患者的极低就诊率。
事实上,除了少数知名口腔院系的牙周科患者较为集中外,很多医院口腔科的牙周专科,则显得更为冷清——从某种意义上来说,中国的牙周炎患者「消失」了。
为什么?和两个广泛存在的误区有关。
1. 牙周炎不是上火
牙周炎最初表现为牙龈炎「刷牙出血」,这也是最佳的干预治疗时机。
但大多数人此时却认为这是「上火」,执念于自己在家「祛火消炎」。
「有炎必消」的思想根深蒂固,大量患者被「千错万错,消炎不错」的「黄金法则」误导,铺天盖地的「神药」广告应运而生。

图源:图虫创意
但没有哪种「神药」能根治牙周炎。
且不论大量「神药」缺乏循证医学支持,即使是通过循证验证的牙周临床常用药:派丽奥(盐酸米诺环素软膏),也只是牙周专科治疗中的辅助用药。
牙周炎不是上火,治本的关键更不在祛火,也不是各品牌宣传的「牙周宁、口炎清、牙周康、洁齿液、蜂胶、固齿膏」……而是控制牙菌斑。
牙周炎通常进展缓慢,通常在初期仅形成牙龈炎时,经治疗还可逆转,通过清除「牙菌斑」,牙龈就能在大约 2 周后恢复健康,如不治疗,经过数周到数年的进展,引起牙周附着或牙槽骨丢失,就很难再恢复了。
2. 不是牙掉光了镶新的就行
许多患者总认为:牙周炎不是什么大病,能拖就拖,等牙掉光了再镶一口假牙就行。
殊不知全口活动义齿,不仅功能比天然牙齿相差一大截,咀嚼效力不高,使用也不方便。全口种植义齿也是一种选择,可以较好地恢复咀嚼功能。
但现实是,并不是每个无牙患者,都拥有「口腔里开一辆奔驰」的财力,而且这辆「奔驰」还需要长期的维护和保养。
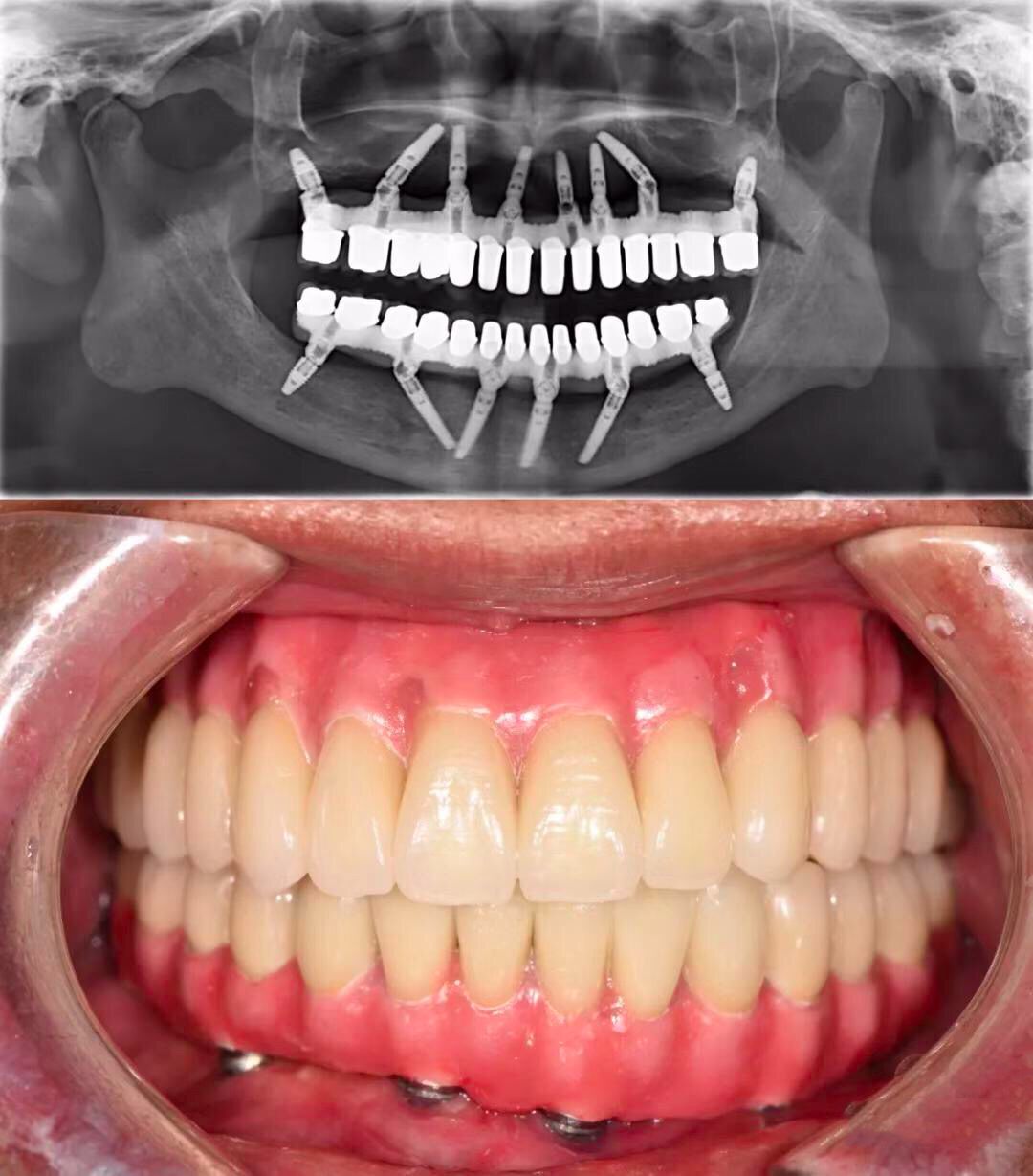
全口种植义齿的花费,相当于「口腔里开一台奔驰」(@种牙匠黄建生 供图)
除了患者自身的就诊率低外,中国医院牙周专科的治疗现状也并不乐观。
牙周炎的诊断一旦确立,即预示着漫长而繁琐的序列治疗,这比早期单纯的牙龈炎治疗要复杂得多。
不仅花费不在一个档次,同时涉及到个人长期口腔卫生管理与维护水平的差异,疗效也因人而异。
于是,牙周炎的治疗在中国成了一个非常沉重的话题,似乎永远绕不开「治不好」的恶性循环。
「治不好」的牙周炎
与庞大的牙周炎患者群体相比,中国的牙周专科医师数量极为稀缺。
据央视报道,目前我国口腔医生与国内人口的比例是 1:7000,显著低于世卫组织提出的 1:5000。再加上牙周专科的收入和其它牙科相比较低,保守估计,10 个牙医里可能只有 1 个牙周专科医师,甚至更低。
少数三甲医院口腔科很可能根本没有牙周专科医师,更不必说乡镇医院。
另一方面,牙周炎不同分期的不同处理要求相当专业,除了牙周专科医师以外,其他专科的牙医甚至很多都从未涉足此领域。
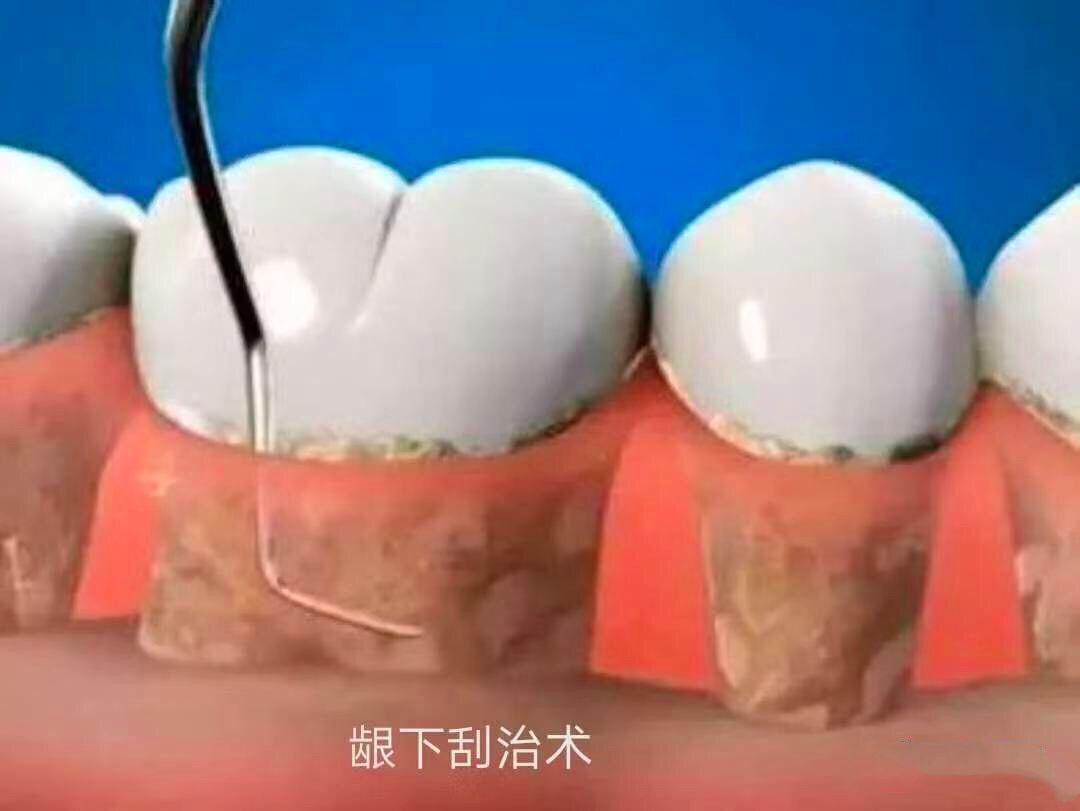
牙周炎的治疗方式之一
这就导致大部分牙周炎患者常常首诊于其他专科的牙医,需要二次转诊的问题。
医生的治疗方案与转诊判断,往往基于患者牙周炎的严重程度、口腔卫生管理能力、治疗依从性、甚至经济能力共同决定——其中的博弈一言难尽。
一个无奈的现状是,口腔卫生意识低下、主动获取口腔健康知识能力较低的牙周炎高危人群,往往也属于经济状况欠佳阶层,缺乏投资口腔健康的意愿。
有的医生将患者转诊后,患者却不愿花时间与精力前往上级医院的牙周专科治疗。这种现象反作用于医生,积少成多,降低了医生将患者转诊到牙周专科的主动性。
与此同时,就诊患者最常问的一句话依然是「医生,这个吃什么消炎药最好?」
于是,只给牙周炎患者开点消炎药应付一下的牙医,比比皆是。毕竟患者消肿了,解决了痛苦;费用低廉,医生也不麻烦。
最终,患者和医生双方都更容易迁就现状,而姑息治疗带来的,是牙周炎的慢性进展。
牙周炎的序列治疗难以普及,成了「治不好」的病。悬殊的医患数量比例,则成了一对看似尖锐、实则平稳的矛盾。
这里面既无黑幕,也非医德丧失。一切都显得既合情合理,又不可理喻。
这一切,大多本可以避免
与牙周炎的诊治困境相比,预防的惠民性和优越性,就显得极其显著。
早期干预和行为改变,基本上可以防止晚期牙周炎的无牙窘境。
反之,如果早期牙周炎患者拒绝治疗和忽视口腔卫生管理,那么最终极有可能像文章开头的小伙子一样,失去全部牙齿。
此外,对于牙周炎易感人群,牙龈未退缩者,需要掌握牙线的使用,已经退缩者,则选择牙间隙刷或冲牙器辅助。
需要强调的是,定期洗牙并不仅仅针对牙周炎患者,而是所有人。(注:牙周炎患者不仅需要洗牙,还需要行龈下刮治术)
洗牙能高效清除菌斑牙结石,维持牙龈健康,将牙周炎的始动因素消灭于萌芽状态。

洗牙前后对比
所以其实预防的办法很简单,但却没有办法触达大众。反而是众多「神药」广告依然铺天盖地,烟草商家依然大卖「漂亮烟盒」。
值得一提的是,在美国和日本,洗牙已列入医保项目,实现广泛覆盖。
这对政府而言是一笔不小的投入,但这一措施带来的国民收益显著,很好地鼓励了全民自觉养成定期洗牙的习惯,由此节省了国民大量的拔牙种植牙支出。
为什么中国人逃不过「牙齿掉光」的宿命?
自 1983 年以来,我国大约每十年左右开展一次全国口腔流行病学调查。根据第四次的调查结果,随着社会的不断进步发展,居民口腔健康素养水平已有一定程度的改善,但居民口腔健康知识知晓率仍仅为 60.1%。
要知道,「老掉牙」从来不是一种自然的状态。六七十岁的老人里面,有人一颗牙也没有,有人一颗牙也不缺。生活习惯和口腔卫生意识,起到决定性的作用。
90% 中国人的牙齿,正在被这种疾病杀死,而他们对此毫不知情——这一切,大多本可以避免。
丁香园是面向医疗从业者的专业平台,以「助力中国医生」为己任。在丁香园,可以和同行讨论病例 ,在线学习公开课,使用用药助手等临床决策工具,在丁香人才找可靠医疗岗位。















