概述
枕部开颅术是设计为枕叶、小脑幕和天幕裂孔后方、胼胝体压部、颞叶中后部、丘脑后部、侧脑室腔和顶枕区域病变提供手术暴露。
这一多用途的入路通过或联合以下入路还可以扩展,包括后纵裂入路(详见“改良的后纵裂经胼胝体静脉间入路或静脉旁入路”章节)、与经小脑幕(详见“松果体区肿瘤:枕部经小脑幕入路”章节)与枕下旁正中入路(详见“小脑上旁正中开颅术”章节)。
适应证
枕部开颅术通常用于枕部轴内和轴外病变,包括肿瘤,例如转移瘤、神经胶质瘤和天幕脑膜瘤;还有血管病变,例如动静脉畸形和海绵状血管瘤。
枕部纵裂入路适用于镰旁、枕部内侧,镰幕区和胼胝体压部病变。枕部经小脑幕入路用来到达松果体区病变、小脑中央前裂病变、小脑幕切迹间隙和毗邻结构。最后,枕下入路用于颞叶中后部病变。
术前注意事项
所有枕叶和小脑幕的轴内、轴外病变,要常规进行CT或MRI检查,MRI更为常用。累及颅骨的肿瘤病变,CT尤其有用。
视觉功能残存的实质内病变病人可以选择功能磁共振检查。选择入路的另一个决定因素是静脉窦的情况。由于它的不可侵犯特性,MRV越来越多的用于评估静脉窦的通畅程度和窦的大小、优势静脉以及横窦侧支循环情况。
很少需要血管造影。术前肿瘤栓塞可以减少失血,然而这种方法很少用于脑膜瘤,因为手术早期可沿着小脑幕和大脑镰切断肿瘤供血。
如果肿瘤部分浸入静脉窦内,术前必须进行心脏功能的检查以评估空气栓塞的风险。术中可使用经食道超声心动图和经胸廓的多普勒来评估,同时术者应该高度警惕空气栓塞。还有,需要转介给神经眼科医师对病人进行详细的视野测试。
外科医生可能会考虑在“清醒”或“睡眠”条件下通过使用视觉通路的皮层和皮层下映射,来定位视觉皮层和视辐射。由于缺乏标准化的刺激和测试程序以及病人合作可能出现问题;这些映射策略受到质疑被认为不可靠。映射的临床作用有限,因为大多数患者已经有视野缺陷。
手术解剖
枕部入路主要的神经联系是枕叶。它有三个面,分别是外侧面、内侧面和底面。枕叶的前外界是一条在顶枕沟之间所作的假想连线,投射到外侧面就像一“U”形脑回,叫做顶枕弓或枕前切迹。人字点与顶枕沟的投影有密切关系,由于人字缝斜向下走向星点,该缝位于顶枕连接处的后方。枕外侧沟是枕外侧面最恒定的脑沟,将枕叶分为枕上回和枕下回。
距状沟位于枕叶内侧面,其从枕极向胼胝体压部走行,同时将枕叶分为上方的楔叶和下方的舌回。
枕后点是枕部最突出的点,位于人字点下方3cm,与距状沟末端有密切关系。内侧面被顶枕沟明确分界。最后,从距状沟和顶枕沟内侧连接处向枕前切迹外侧的假想连线,就是枕叶底面前方界限。底面有两个纵行脑沟相交:颞枕沟和侧副沟。侧副沟是一个最恒定的沟,其突到侧脑室颞角构成侧副隆突,与侧脑室后角构成侧副三角。
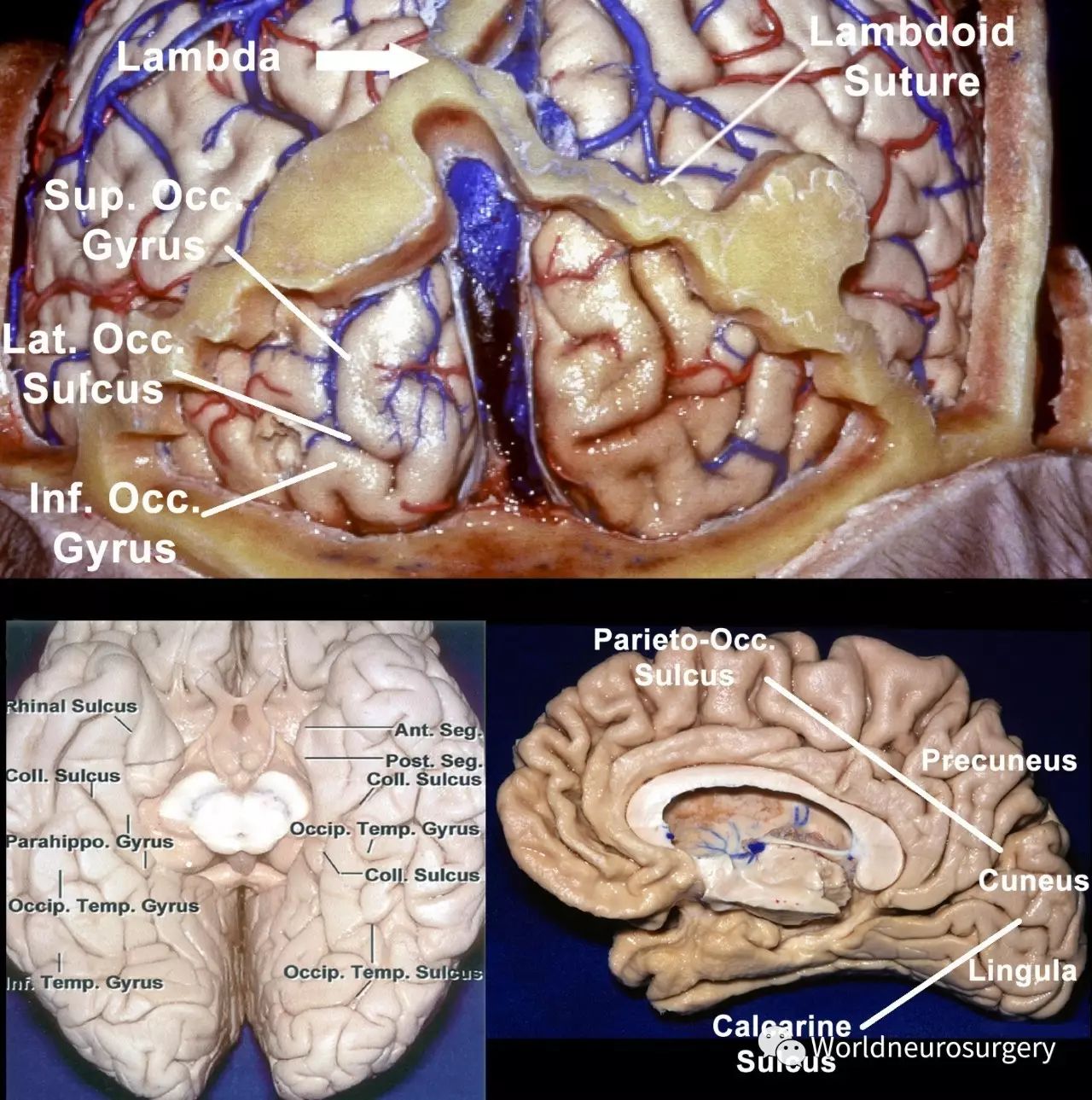
图1:图示为枕叶的外侧面(上图),底面(左下图)和内侧面(右下图)。注意人字缝到枕叶前外侧界的密切关系。顶枕弓在顶枕沟上方。Inf.=下方; Lat.=外侧; Occ.=枕叶;Sup.=上方;Temp.=颞叶。(AL Rhoton, Jr授权使用和修改).
枕部开颅术
该入路的细节在此被详细讲述。
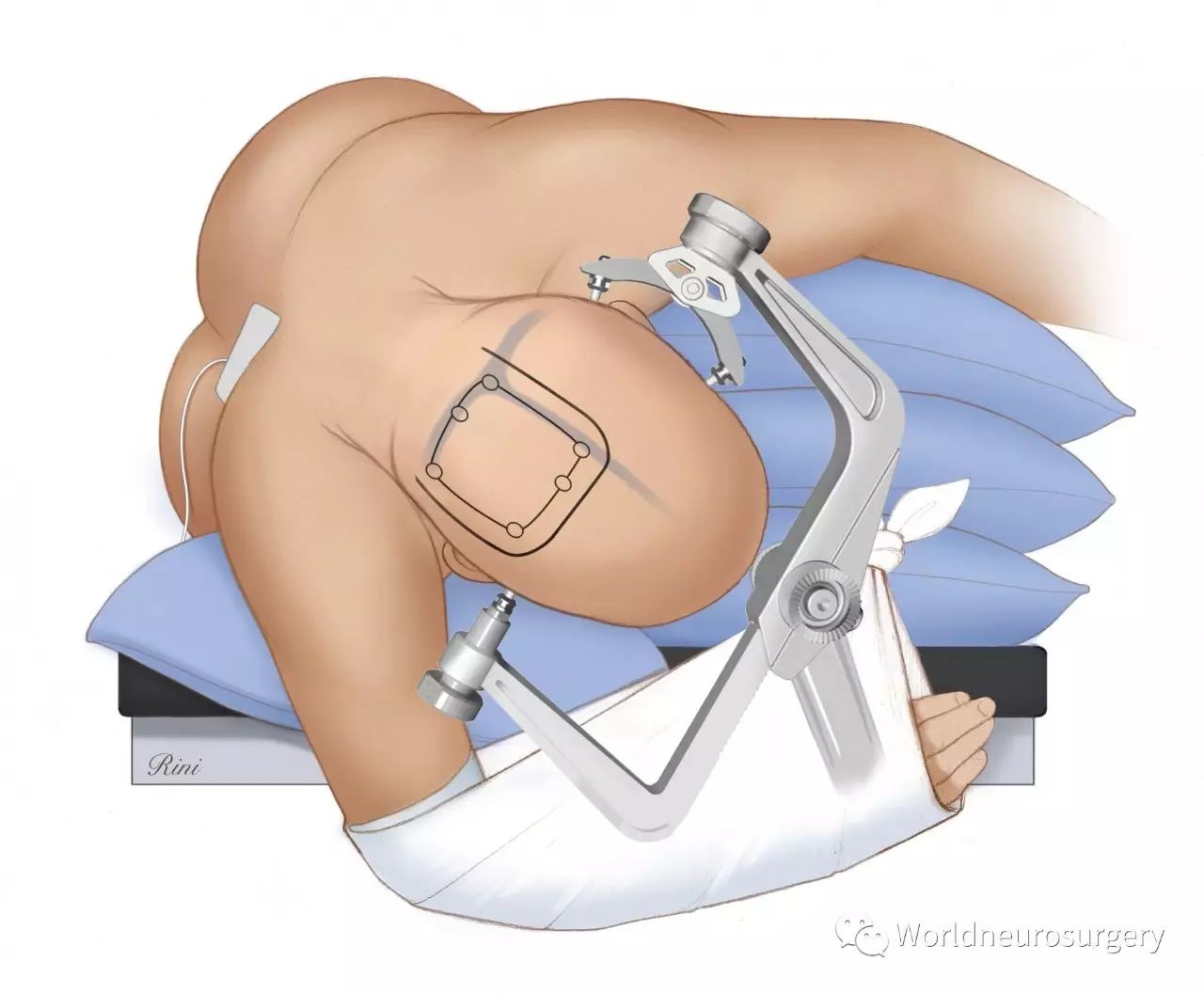
图2:患者取四分之三俯卧位或公园椅位。该体位可避免头部摆成非生理性姿势。此外,侧卧位可使轴外病变位于手术区域的最顶端而容易接近。在纵裂入路中,草图所示的侧俯卧位脑叶有望在重力作用下牵开离开中线。因为术中,倾斜手术床病人有移位的危险,所以病人必须要牢牢地固定在手术床上。
病人头部旋转或倾斜程度取决于病变相对于中线和人字缝的确切位置。对于凸面病变,患者头部尽量倾斜使得病变位于手术区域最高点。对于枕部镰旁病变,应取患侧卧位,可利用重力的牵引作用以便暴露,再将头倾斜朝向地面,这样术者就能在更符合人体工程学的坐姿下进行显微手术。
对侧腋窝放置腋垫支撑。病人的同侧肩膀轻轻拉向前下方,用胶带固定,使其远离操作者的工作区。
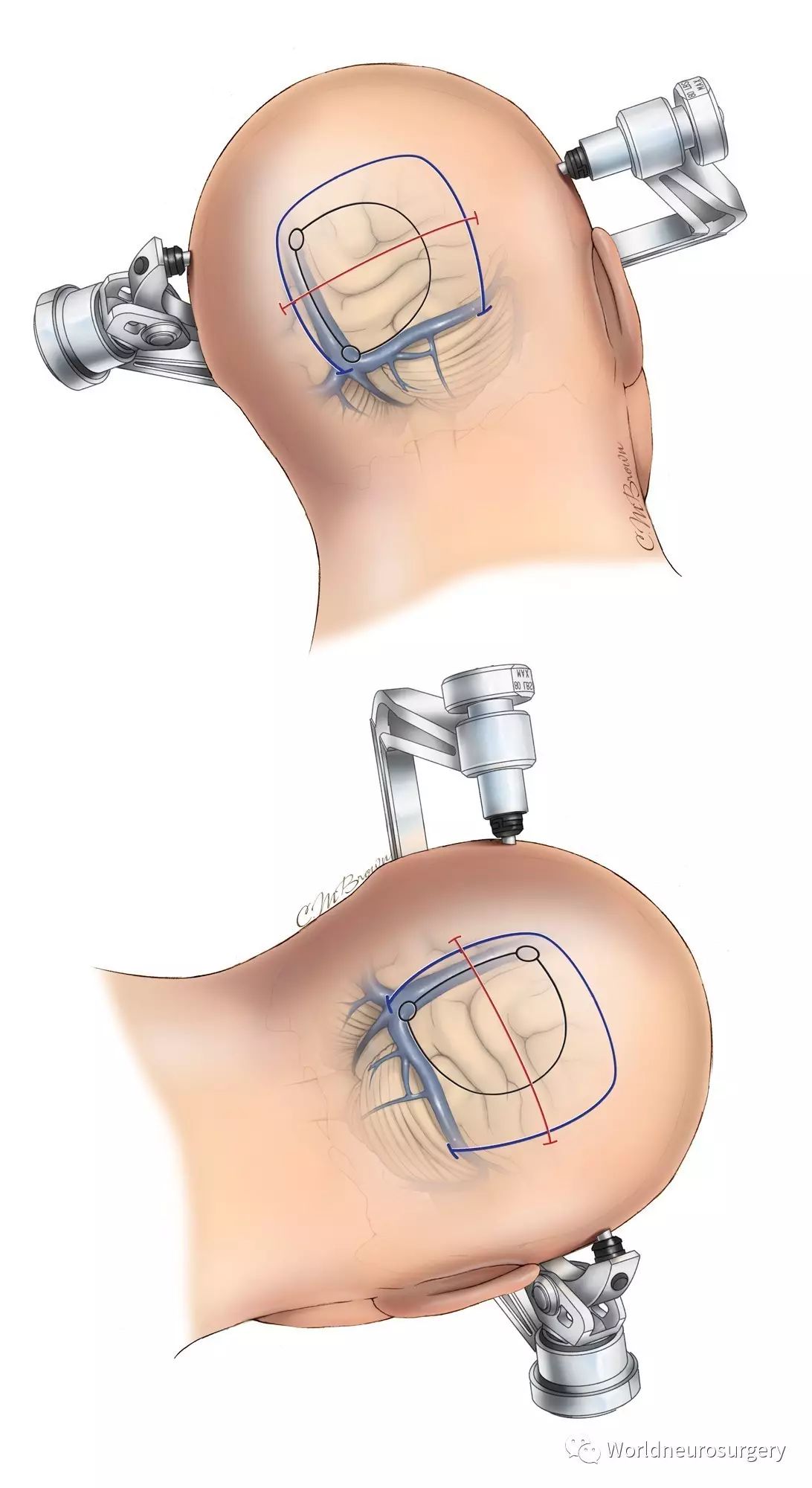
图3:各种手术切口(直线和马蹄形)。旁正中横向直线(红线)或纵向(平行于上矢状窦,见下文)切口可以提供充足的暴露。这个马蹄形切口(蓝线)通常用于较大的凸面脑膜瘤或胶质瘤(见上图)。它开始于上项线,斜向上跨过中线,于人字点转向外侧,向下到达星点。这个切口通常用于大的枕部病变、经天幕入路切除松果体区病变以及小脑天幕面的病变(下图)。颅骨切开轮廓已画出(黑色线)。使用神经导航和术前磁共振静脉成像/血管造影来确定开颅的位置。
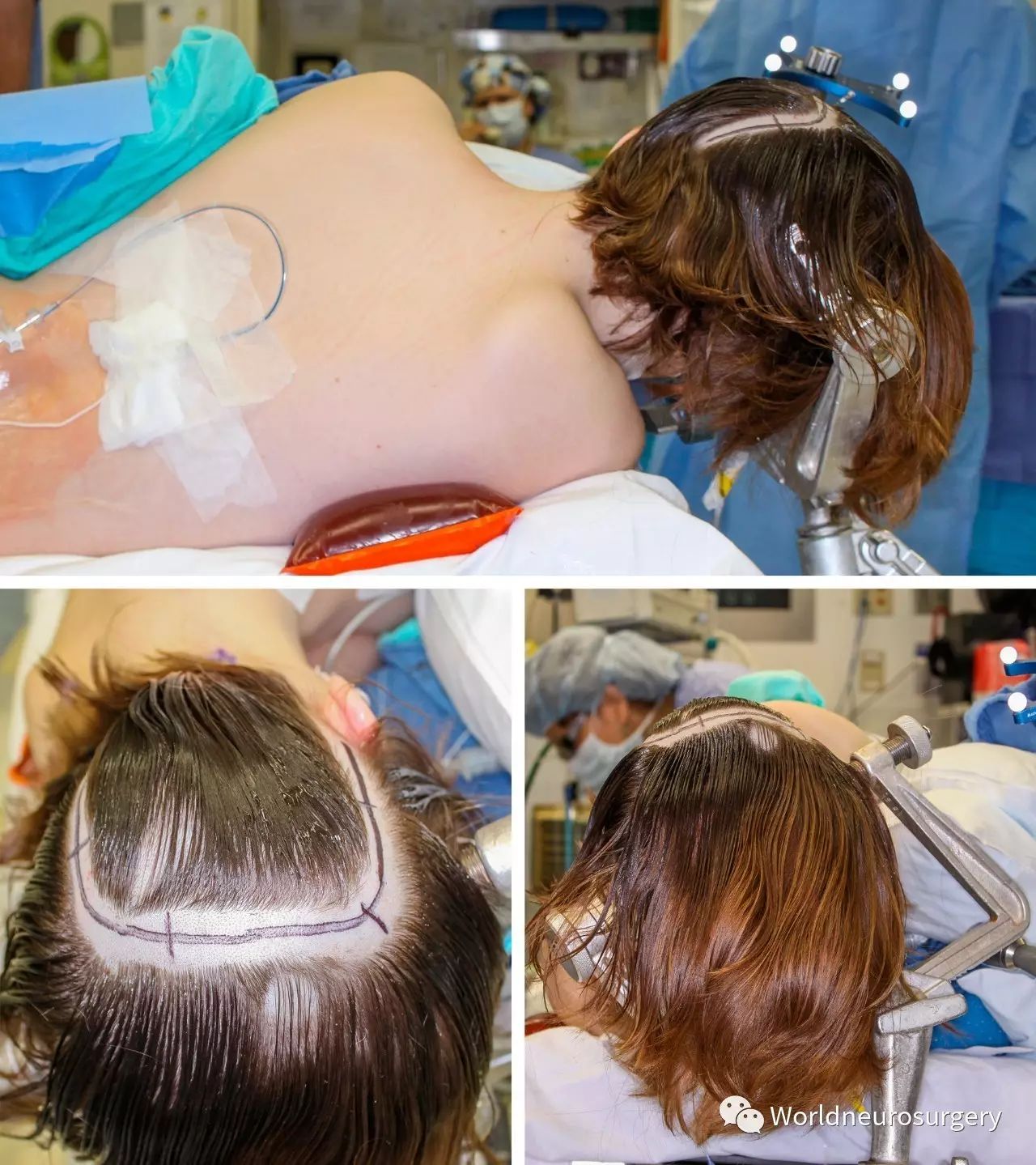
图4:传统马蹄切口用于巨大的脑实质内或轴外病变。体位和头位如图示。我的起码要求是放置腰大池引流,以尽量减少脑牵开的需要。
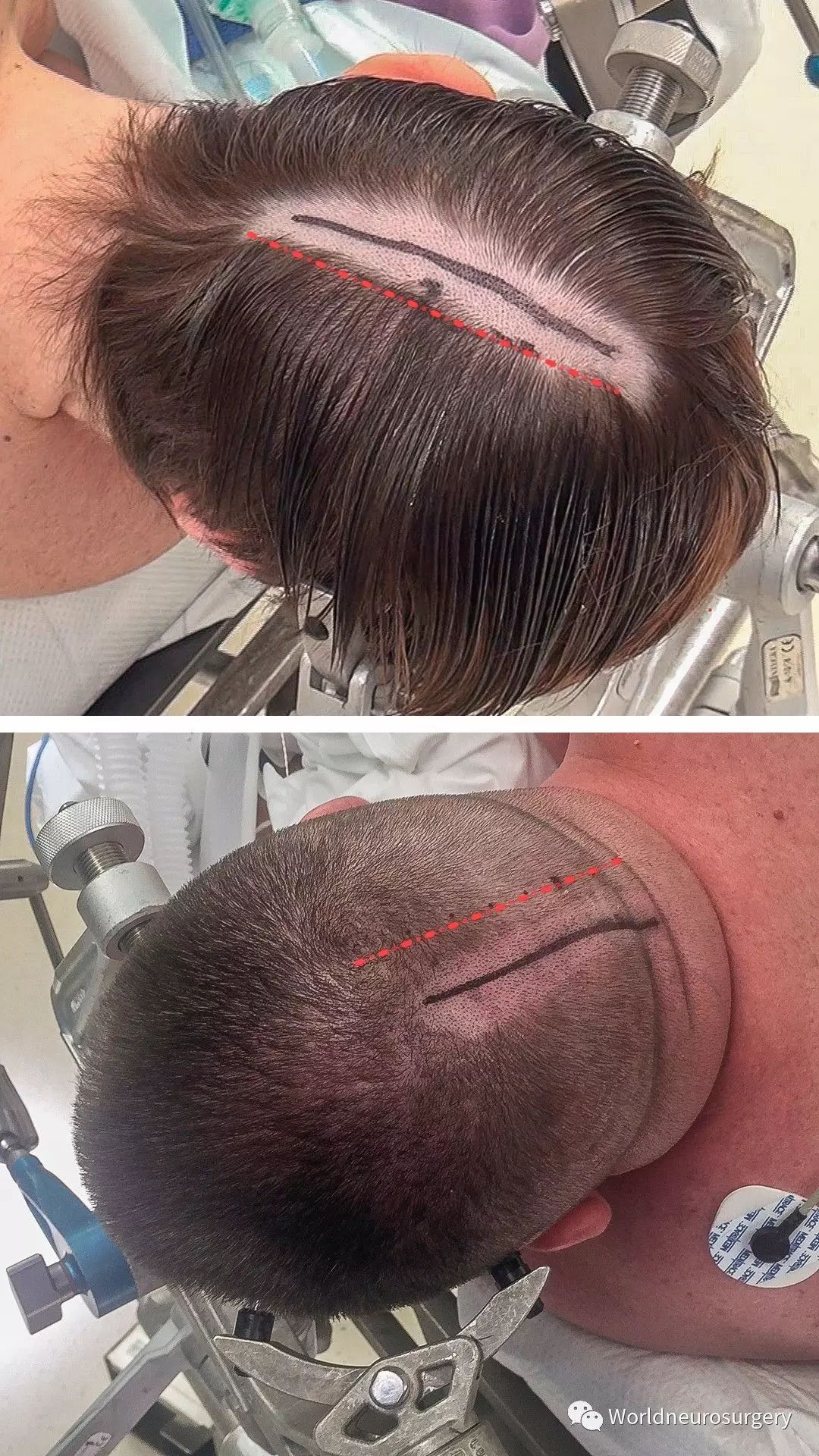
图5:旁正中直切口用于枕叶外侧病变(顶部)和大脑半球间病变或经小脑幕入路(底部)。红线所示为中线。
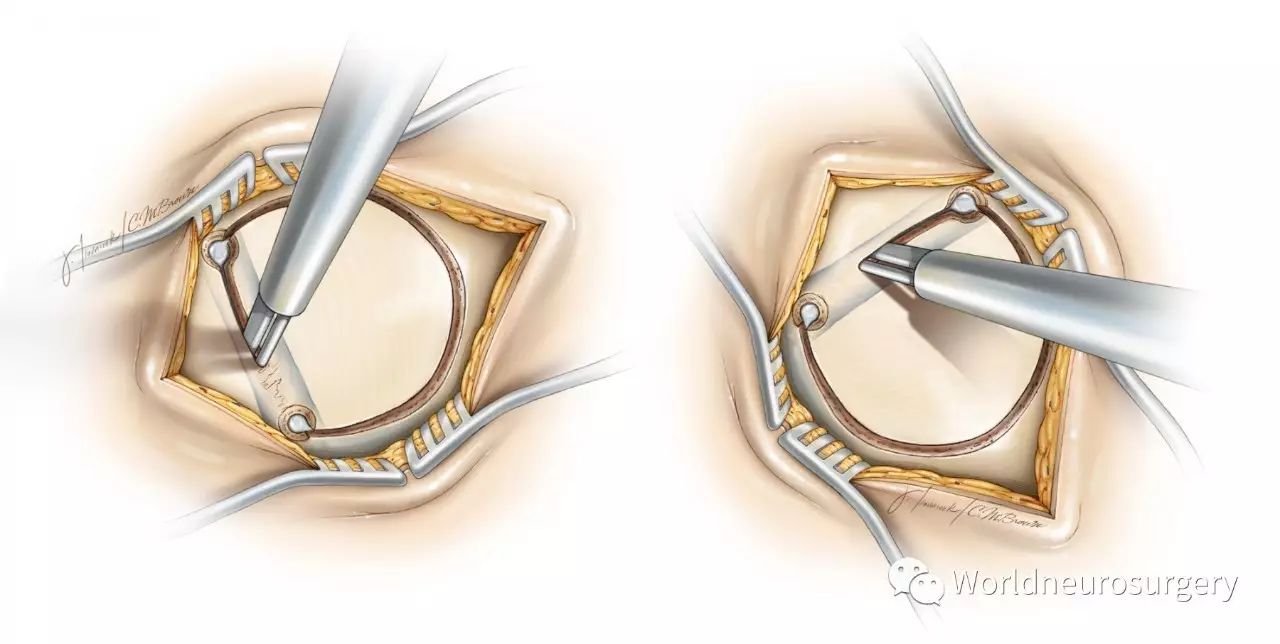
图6:对于凸面病变,根据神经导航对病变的定位,可于枕骨上钻一骨孔。对于旁正中或纵裂间病变(上面简图),可越过上矢状窦上放钻两个骨孔。在手术早期确定窦的位置可以帮助设计骨瓣的大小和位置。用3#剥离子顺利将颅骨内板和上矢状窦壁分开。通过腰大池引流使静脉窦壁和硬脑膜与颅骨分离,以避免被脑膜保护鞘将伤到。如果窦壁与颅骨粘连紧密,在静脉窦上应该打第三个骨孔;所有的骨孔在硬膜外是相对连续的。最后才铣开静脉窦上方的颅骨。一旦碰到出血和发生静脉窦损伤时,这样就能迅速掀开骨瓣。
切除枕叶底面病变的幕上枕下入路或者切除松果体区病变的枕部经小脑幕入路,静脉窦(上矢状窦、横窦和窦汇)应很容易被暴露。
向上翻开骨瓣时,轻到中度窦壁出血,可以用浸泡凝血酶的明胶海绵或速即纱®️(Ethicon, Somerville, NJ)控制。手术结束时速即纱®️留在原位。请参阅“颅脑手术原则中硬脑膜静脉窦损伤修复”这一章,可了解更多关于窦损伤的处理细节。
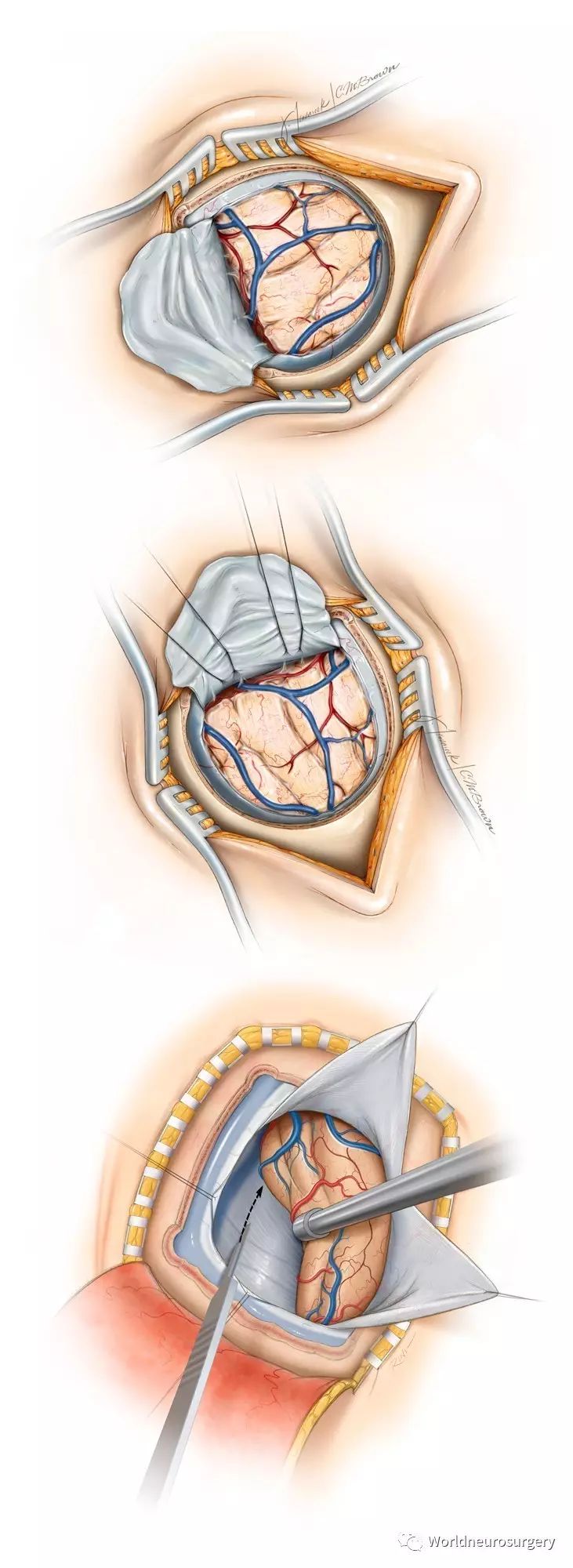
图7 对于凸面或实质内病变,可以硬脑膜静脉窦为基底,呈十字或弧形剪开硬膜(上图)。如果要进入半球间,可以上矢状窦为中心弧形剪开硬脑膜(中图)。然而对于松果体区或枕叶底面病变(下图),可以矢状窦和横窦为中心十字剪开硬膜。
当到达横窦的时候,术者必须小心避免损伤位于枕叶外侧和手术区域以外的大的引流静脉。但偶尔小的引流静脉可牺牲。绝大多数暴露区域缺乏静脉桥接。
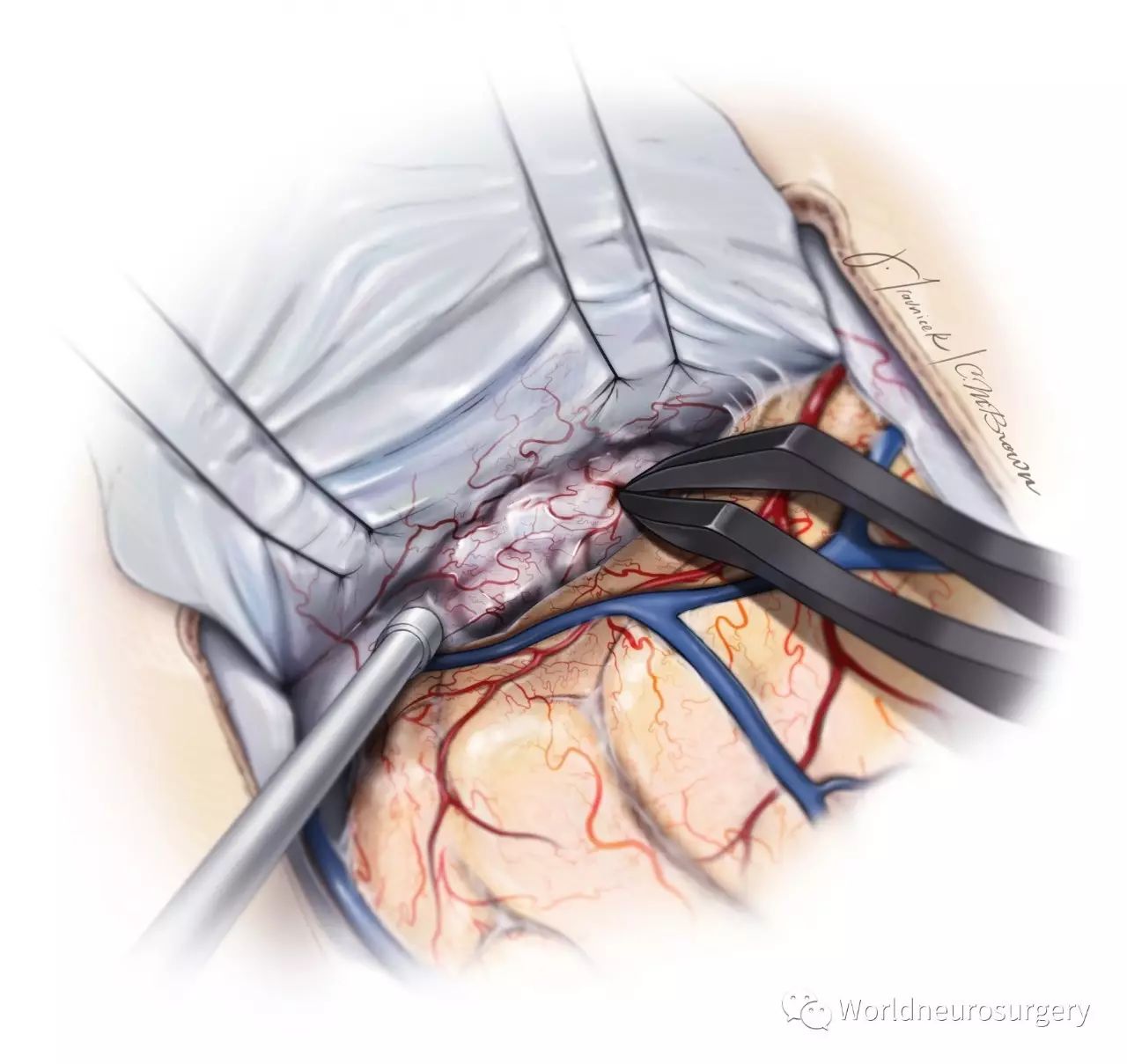
图8:两半球间的空间在此层面缺乏矢状窦旁的桥静脉,可以轻易进入。用缝合线在大脑镰上方穿过,轻柔牵拉和翻向上矢状窦,从而扩大在两半球间的操作空间和工作角度。为了到达枕下空间,枕叶底面必须仔细检查,避免损伤走行于小脑幕和天幕窦的桥静脉。我喜欢动态牵拉,尤其对于枕部纵裂入路,因为不适当的牵拉皮层会导致视野缺损。腰大池引流能使大脑半球较早地离开与中线和大脑镰。
关颅
一旦病理明确,止血满意后,外科医生的注意力将转向关颅。如果进入了脑室,可放置脑室内引流,术后早期来清理脑室内手术碎屑。
幕上开颅时,水密缝合硬脑膜不是常规。避免使用同种异体硬脑膜替代品,因为其有无菌性炎症或感染的风险。帽状腱膜下不放引流,头皮以标准的方式闭合。皮肤边缘仔细对合,而不是使用可吸收缝合线绞窄缝合。
术后注意事项
病人在重症监护室观察到1到2天,然后转移到病房。
经验与教训
Contributor: Marcus A. Acioly
DOI: https://doi.org/10.18791/nsatlas.v2.ch18
原著作者: Aaron Cohen ;
编译者:郜彩斌,主治医师,宁夏医科大学总医院神经外科,硕士。
审校:蔡金全,哈尔滨医科大学附属第二医院神经外科,博士,主治医师。
终审:澳门科大医院,神经外科,谭林琼教授。
官网
登陆
http://www.neurosurgicalatlas.com
(需注册)
;
The Neurosurgical Atlas
系列---基础部分系列
为了让大家之作全文原汁原味再现,平台集聚了
百位
神外临床一线专业医
师,译稿经过反复推敲斟酌出炉,
欢迎大家阅读。添加微信
149321040
即可加入平台(
点击下方链接就可以查阅全文翻译
)
腰大池置管引流
精准徒手脑室穿刺外引流技巧
头架放置
开颅技巧之钻孔与骨瓣形成
手术室那些事
体位摆放那些事
脑肿胀
术中硬膜静脉窦大出血的处理
头皮切口手术设计
术中止血技术
硬膜的打开及关闭
蛛网膜下腔的解剖技巧














