主要观点总结
本文讨论了血常规在判断儿童发烧细菌感染方面的作用,详细介绍了血常规检查的局限性以及其在不同情境下的参考意义。文章还指出,对于发烧的孩子是否需要查血常规需根据具体情况综合权衡,不应简单否认其诊断意义。
关键观点总结
关键观点1: 血常规并不能简单区分细菌或病毒感染,包括血培养在内的任何检查都不能绝对区分。
血培养等检查的假阳性和假阴性结果都可能出现,因此判断感染需综合考虑临床症状和其他检查手段。
关键观点2: 血常规在判断发烧病人细菌感染方面的敏感性和特异性低于其他指标如C反应蛋白(CRP)和降钙素原(PCT)。
但血常规具有快速、易行和价格低廉的优点,几乎所有的医疗机构都可以开展。
关键观点3: 在国内,由于流感嗜血杆菌和肺炎球菌疫苗的自费性质,这两种细菌仍是儿童发热的重要病原体,血常规的参考意义相对较大。
但在实际操作中,应综合考虑孩子的年龄、接种史、病史等多方面因素进行综合分析。
关键观点4: 滥做血常规和错误解读血常规是过度治疗、滥用抗生素的重要原因。
解决这个问题需要提高医生对血常规的认识,而不是简单否认其意义。
正文
很多人可能有这样的经验,孩子发烧去医院,医生问完病情检查一下身体,然后就叫去查血常规,查完血后再去看医生。
更有甚者,有的医院发烧看急诊的病人一律由护士先开好血常规,做完血常规再去看医生,医生看了查血的报告后说怀疑细菌感染或病毒感染。
血常规成为了孩子发烧最常做的检查,也是很多医生判断是否是细菌感染,是否用抗菌素的依据,血常规能区分细菌或病毒感染吗?发烧需要查血常规吗?
其实不光血常规区分不了,目前也没有任何一个检查能绝对区分细菌或病毒感染,包括血培养。
有人可能不认同,难道抽血培养出了细菌还不能证明有细菌感染吗?是的,虽然机会比较小,但抽血操作、存储时血样也可能被体表或体外的细菌污染,即便没有污染,血里培养出细菌也并不意味着一定会发生严重的感染,比如拔牙后短期内血培养阳性很常见
[1]
,但出现全身感染症状的并不多。
同样,抽血去培养,结果没有长出细菌,同样不能就说没有细菌感染,因为抽血的时机,血样的存放和培养方法等都可能影响结果。
所以,对于判断是否存在细菌感染,即便是血培养这样的所谓“金标准”,依然存在假阳性和假阴性的问题,但不能据此否认血培养在判断细菌感染上的意义。
判断一项检查是否有意义,应该从这项检查的
敏感性
和
特异性
来分析,判断结果更多的是
概率大小的问题
,而
不是有或者无
的问题。
那血常规用于判断发烧病人细菌感染,特异性和敏感性如何?
对于有局限性的感染灶,比如皮肤上长了大的疖肿,或者明显红肿渗液伤口的,这种明显是细菌感染才有的症状,自然不需要再靠血常规来判断是细菌还是病毒感染。同样,如果你根据临床症状已经诊断一个孩子为普通感冒,明确为病毒感染,自然也不需要常规做血常规来鉴别。
对那些只有发烧而没有其它症状的孩子,判断是病毒感染还是一些严重的细菌感染引起,才更有意义。血常规用于判断感染性质,主要是看白细胞计数(WBC)和中性粒细胞计数,尤其是前者。
能引起这两项指标升高的原因有很多,除了严重的细菌感染以外,病毒感染,非感染性的炎症比如类风湿性关节炎、血管炎,身体或精神创伤,一些肿瘤、药物,甚者运动都可能导致这两项指标升高。
白细胞升高对于严重的细菌感染判断的意义,结论也是五花八门,有的认为和C反应蛋白(CRP)和降钙素原(PCT)差不多,而且这些指标都比单纯的临床评估更优
[2]
。也有研究认为用WBC来识别出严重细菌感染有些价值,但不如CRP和PCT敏感,而用WBC来排除严重细菌感染没有价值
[3]
。也有研究认为中性粒细胞计数对于菌血症的预测意义最大
[4]
。也有认为WBC不准确
[5]
。
这些研究针对的年龄不一样,研究的时间、样本来源、数量也不一样,总的说来,早期的研究认为WBC用于判断细菌感染比单纯的临床评估更有优,但特异性差,敏感性不如CRP和PCT。在儿童普遍接种了流感嗜血杆菌和肺炎球菌疫苗的国家,疫苗的接种让儿童发热的疾病谱发生了明显的改变,细菌感染越来越少,病毒感染越来越多,WBC这种本来敏感性就更低的指标参考意义就更小了。
2014年澳大利亚的一项大样本研究认为WBC用于筛查5岁以下儿童发热严重细菌感染的准确性不足
[5]
。但这个结论还有待进一步的研究验证,目前还没有哪份权威指南完全否认WBC对严重细菌感染筛查的意义。
对于3个月以下的孩子,尤其是0-28天的新生儿,细菌导致这个年龄段的孩子发烧的比例更高,WBC用于这个年龄段的孩子的发烧判断的参考意义也就更大,所以,包括波士顿标准、罗切斯特标准、匹兹堡指南、费城协议等国外的指南,目前仍然把WBC计数当作判断1-3月发热孩子严重细菌感染风险的一个指标。
(来源:Nelson Textbook of Peadiatrics edition 20)
下图是美国家庭医生杂志2013年一篇综述里3岁内儿童发热的处置的流程图,从中也可以看出:不到29天的发热新生儿是收入住院,并做血常规培养之类的检查,非新生儿有严重疾病表现的,同样是收入住院,同样也要做血常规。没有严重疾病表现的,1-3个月的还是要做血常规筛查,但3个月以上的不常规推荐。
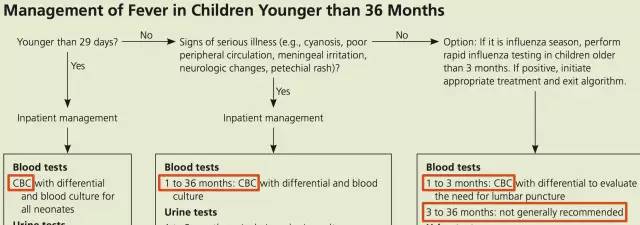
(来源:Am Fam Physician. 2013 Feb 15;87(4):254-60)
而国内的情况还和美国这些发达国家还不一样,国内流感嗜血杆菌和肺炎球菌疫苗都是自费疫苗,接种并不普遍,这两种细菌仍然是儿童发热的重要病原体,细菌导致的儿童发热比例仍高于发达国家,血常规鉴别细菌感染的参考意义肯定也更大。















