间皮素在许多实体瘤中均有表达,最常见于间皮瘤、上皮性卵巢癌和胰腺癌,但也见于肺和子宫恶性肿瘤以及胆管癌。间皮素在卵巢癌和间皮瘤中的表达最高,较高的表达与晚期肿瘤分期和较高的转移率相关。在IV期结直肠癌中,间皮素的高表达与化疗耐药性、侵袭性和不良预后直接相关。相比之下,胰腺癌的数据似乎表明,尽管间皮素有表达,但与癌症侵袭性无关。这表明间皮素的表达及其与预后和肿瘤侵袭性的关系具有肿瘤特异性。
间皮素的相互作用蛋白是CA125/MUC16,它是粘蛋白家族的一员,在卵巢癌和恶性间皮瘤中表达。CA125/MUC16和间皮素之间的相互作用在体外介导异型细胞粘附,因此被认为是卵巢肿瘤腹膜转移的潜在机制。CA125/MUC16与间皮素的结合通过SGK3/FOXO3信号通路下调DKK1(Dickkopf-1,WNT信号通路抑制剂),进而促进迁移。阻断CA125/MUC16和间皮素结合能够恢复DKK1水平并防止卵巢癌转移。
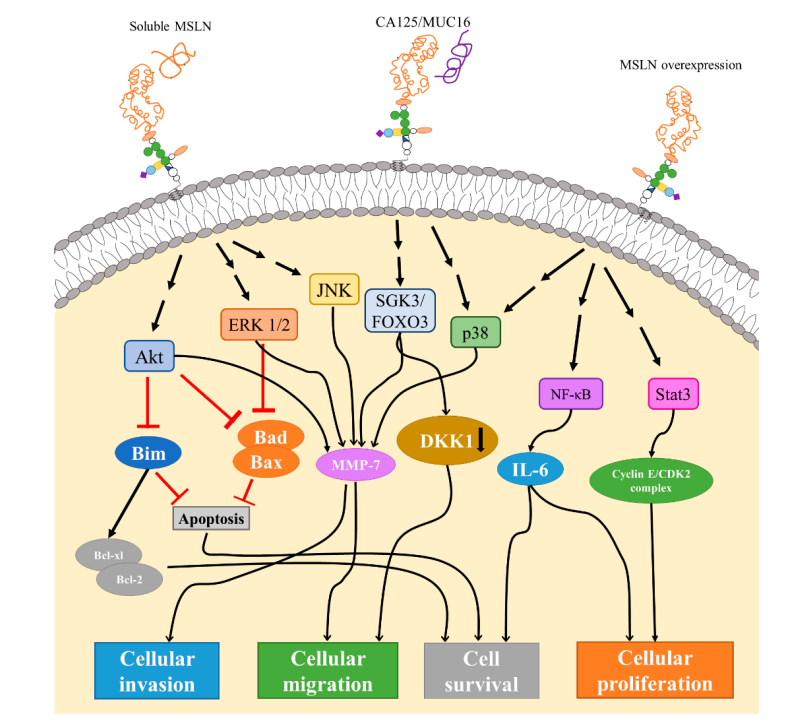
可溶性间皮素与表面锚定间皮素结合,通过ERK1/2(细胞外信号调节激酶)、Akt和JNK(c-Jun N-末端激酶)信号通路触发基质金属蛋白酶-7(MMP-7)的表达,导致迁移和侵袭增强。间皮素在卵巢癌细胞中的过表达也有类似的效果,并与MMP-7表达显著相关。此外,间皮素与CA125/MUC16结合也通过胰腺导管腺癌中的p38 MAPK途径触发MMP-7表达。
另外,与间皮素沉默的细胞系相比,过度表达间皮素的胰腺癌细胞系显著增加了增殖,加快了细胞周期进程。间皮素的过表达导致STAT3的组成性激活,导致细胞周期蛋白E、细胞周期蛋白E/细胞周期蛋白依赖性激酶2(CDK2)复合物的表达增加,以及更快的G1-S转换。
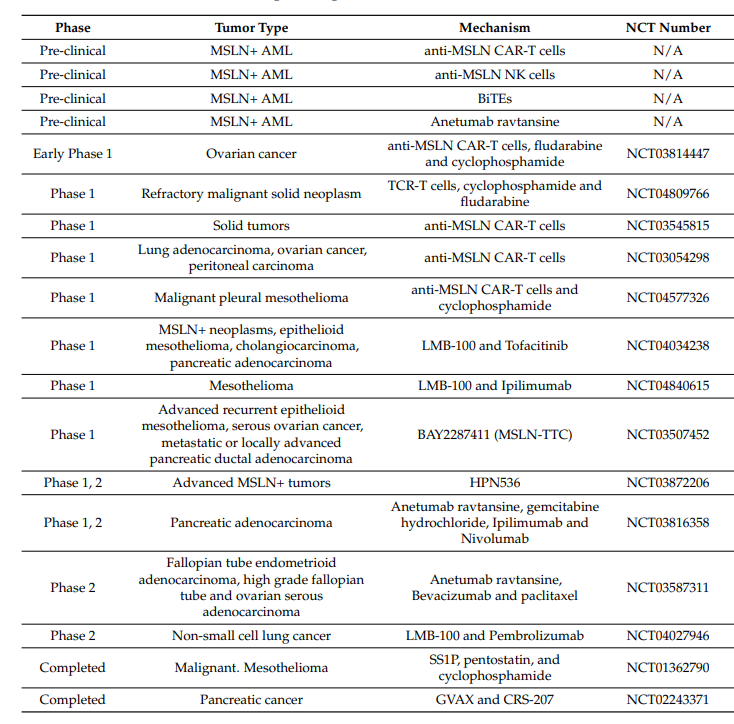
间皮素由于在正常组织中表达有限,在几种恶性肿瘤中过表达,因此是靶向治疗的理想候选。几项针对间皮素的免疫治疗药物临床试验的结果已被证明是安全的,这些药物包括免疫毒素疗法、单克隆抗体、疫苗、抗体偶联药物、CAR-T细胞、CAR-NK细胞和α靶向疗法。
单克隆抗体和免疫毒素
SS1P是一种抗间皮素免疫毒素,是一种基于抗体的细菌毒素疗法。该重组蛋白由与假单胞菌外毒素a有效载荷连接的小鼠Fv片段组成。尽管该毒素耐受性良好,并表现出显著的抗肿瘤活性,但其疗效受到中和抗体的限制。
LMB-100是第二代免疫毒素,包括人源化抗间皮素Fab片段和改良的假单胞菌外毒素a有效载荷,尽管其设计的免疫原性较低,但LMB-100同样受到了抗抗体的限制。在间皮瘤中,与单独治疗相比,LMB100和抗PD-1抗体治疗的结合提高了疗效。对于表达间皮素的实体瘤,这两种方法仍需结合化疗进行研究。
Amatuximab(MORAb-009)是一种针对间皮素的单克隆抗体,破坏细胞粘附并引发抗体依赖性细胞毒性。已完成的I期和II期临床试验结合化疗确定了抗肿瘤效果和最大耐受剂量。Amatuximab治疗增加了对吉西他滨的敏感性,降低了肝脏中c-Met和AKT的表达,同时降低了胰腺癌细胞转移率。
疫苗
GVAX是一种粒细胞-巨噬细胞集落刺激因子(GM-CSF)肿瘤细胞疫苗,表达多种抗原,并通过交叉启动机制诱导抗肿瘤免疫反应,以招募抗原呈递细胞,间皮素被确定为GVAX治疗的靶点之一。人们因此开发了表达间皮素的单核细胞增生性李斯特菌疫苗(CRS-207),CRS-207在受感染抗原呈递细胞的胞浆中分泌间皮素,由主要组织相容性复合体(MHC)处理和呈递,从而刺激免疫反应。
一项II期研究使用CRS-207联合GVAX和常规化疗治疗转移性胰腺癌患者,提高了总生存率;然而,一项随访的IIb期研究显示,生存率与化疗相似。CRS-207耐受性良好,几乎没有不良事件。
抗体偶联药物
Anetumab-ravtansine是一种ADC,由人源化抗间皮素抗体与DM4(一种maytansinoid微管蛋白抑制剂)偶联而成,显示出对表达间皮素的肿瘤细胞的有效杀伤作用。对晚期实体瘤患者进行的I期试验表明,anetumab-ravtansine可以安全地用于患者,并支持其抗肿瘤疗效。其他第一和第二阶段试验正在进行中。临床前研究表明,在卵巢癌模型中与标准化疗联合使用时,抗肿瘤效果得到显著改善。
DMOT4039A是一种人源化抗间皮素单克隆抗体与单甲基auristatin E(MMAE)偶联的ADC,具有抗有丝分裂作用,在I期临床试验中显示出良好的安全性。
另一种ADC BMS-986148是与微管溶素偶联,可破坏微管组装并诱导凋亡,在实体瘤中进行了评估。BMS-986148单独治疗或与PD-1抑制剂nivolumab联合治疗的1/2a期研究得出结论,具有可管理的安全性和临床活性,需要与其他检查点抑制剂联合进行进一步的临床试验。
CAR-T细胞
间皮素靶向CAR-T细胞的临床前研究显示,肿瘤显著减少。I期研究表明,以间皮素为靶向的CAR-T细胞耐受性良好,靶向非肿瘤效应很小,但临床活性有限。有许多正在进行的试验研究实体瘤中间皮素靶向的CAR-T细胞。
CAR-T细胞通常针对单一抗原设计,然而,靶向两种抗原的串联CAR-T细胞可能比靶向单一抗原的CAR-T细胞更有效,具有更高的抗肿瘤效果。这些串联CAR-T细胞可以识别多个抗原,并已用于血液系统恶性肿瘤,例如同时针对BCMA和CD38治疗多发性骨髓瘤。靶向肿瘤特异性上调的分子间皮素和叶酸受体1(FOLR1)的串联CAR-Ts同时具有IL-12分泌活性,与抗间皮素CAR-Ts相比具有更高的浸润性和持久性,并且IL-12的分泌增强了卵巢癌的治疗效果并减少了肿瘤抗原逃逸。这些数据表明,通过识别多个肿瘤相关抗原可能改善CAR-T细胞的效果。
与CAR-T细胞类似,自然杀伤(NK)细胞也可以表达嵌合抗原受体,并且可能比CAR-T细胞更有效。在一项关于卵巢癌的研究中,CAR-NK细胞被设计识别间皮素,与亲代NK细胞治疗相比,通过增加细胞因子分泌,CAR-NK细胞在消除间皮素+癌细胞方面是有效的。在使用抗间皮素NK细胞对抗胃癌的体外研究中,与转导的NK细胞相比,间皮素NK细胞在杀死间皮素+肿瘤和分泌细胞因子方面更具选择性,并且能够延长异种移植小鼠的存活率。
双特异性抗体
双特异性T细胞接合器一个靶向效应细胞(最常见的是T细胞上的CD3),另一个靶向肿瘤抗原。这些双特异性抗体将T细胞的细胞毒性作用导向特定的肿瘤细胞。HPN536是一种三特异性T细胞激活结构,被用于治疗表达间皮素的实体瘤。除了与CD3和间皮素结合外,HPN536还与血清白蛋白结合,以增加该分子的血浆半衰期。在食蟹猴的体内研究中,HPN536具有良好的耐受性,并表现出间皮素依赖的药代动力学。目前,HPN536正在进行治疗实体瘤的I期临床试验(NCT0387206)。
艾伯维的ABBV-428是另一种双特异性抗体,专为MSLN依赖性CD40激活而设计。由于CD40具有强大的免疫刺激作用,在某些情况下,全身毒性可能成为临床应用的挑战。因此,绝大多数CD40激动剂抗体需要交联作用,例如抗体Fc结构域与免疫细胞表面FcγR的结合,通过肿瘤抗原结合诱导交联和CD40激活。ABBV-428已被证实在肿瘤抗原存在时,能有效激活CD40,目前针对实体肿瘤的I期临床试验正在进行中。
靶向阿尔法疗法
靶向阿尔法疗法(TAT)代表了一种新兴的靶向癌症疗法,它利用阿尔法粒子的高能发射,在DNA中引发永久性双链断裂,最终导致细胞死亡。靶向钍-227结合物(TTC)代表一种TAT亚型,由共价连接的3,2-HOPO螯合剂与特定抗体组成,以确保钍-227传递到表达间皮素的细胞。
间皮瘤、卵巢癌和乳腺癌中的特异性间皮素TTC,BAY 2287411,在PDX模型中,在体外和体内均显示出抗肿瘤效力。BAY 2287411的细胞反应包括增加DNA双链断裂、氧化应激和凋亡标记物。这项研究的结果支持BAY 2287411开展一期临床试验,以治疗卵巢癌和间皮瘤。
肿瘤发生是一系列遗传和非遗传过程的综合和累积失调。由于肿瘤基因组固有的遗传不稳定性,在疾病进展过程中,大部分致瘤事件不可避免地以随机方式发生。这些随机事件在空间或时间维度上为异质性免疫微环境的发展创造了必要的条件。此外,对代谢物和营养素的竞争、治疗压力或关键癌基因的进化不断重塑免疫微环境。这最终为恶性细胞逃避免疫监视创造了机会,最终导致疾病进展和转移。
这种免疫异质性也是基于单个活检的预测性生物标记物表现不佳以及对免疫疗法产生耐药性的原因。因此,考虑到肿瘤基因组的不稳定性和异质性的无休止发展,有必要关注从异质性肿瘤模型中吸取的经验教训。一个复杂的、受控的模型使我们能够精确地理解对异质性的抗肿瘤免疫反应的调节机制。而治疗方法不仅应考虑致癌靶点或代表性免疫检查点,还应考虑免疫微环境的异质性和反应性。跟踪肿瘤和免疫细胞之间的时空相互作用对于指导免疫疗法的有效而持久的反应至关重要。













