临床上,对于股腘动脉病变的腔内治疗可以使用支架、DCB、DCB+支架等方式。那么,临床上是如何选择的?来自首都医科大学附属北京安贞医院血管科的唐小斌教授,在第七届上海交通大学血管病论坛(SJVF 2018)上,从优缺点、临床数据等方面对三种方式的选择进行详细分析。

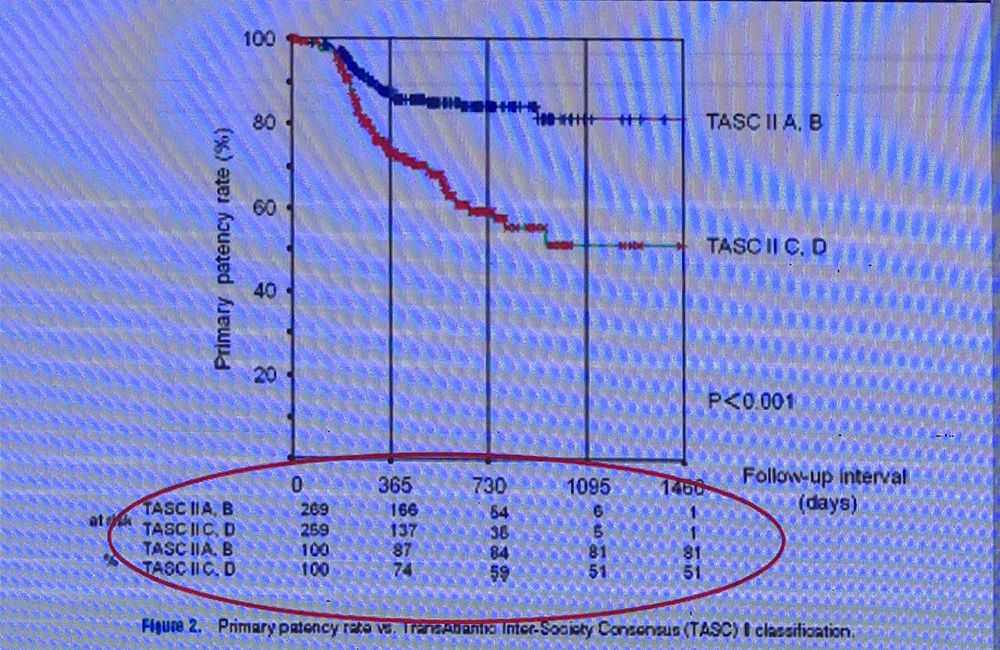
股腘动脉病变治疗上,支架植入的结果优于单纯球囊扩张术(POBA),尤其是长段病变,一度成为下肢介入的首选措施(Figure 1)。但是,股腘动脉腔内治疗的中远期通畅率较低仍是一个较为严峻的问题。支架术后仍需面临支架断裂、支架内血栓、支架内再狭窄等问题。
Figure 1
不同TASC分级一期通畅率
DCB使用
DCB优势:药物作用于血管壁;无金属异物遗留在体内;可用于不适合植入支架的病变部位;给予患者二次治疗的机会。
DCB局限:血管壁弹性回缩;不适合钙化病变严重的患者;限流性夹层需补救支架;长期(3年以上)血管通畅效果较差。
DCB角色定位:可就早期出现的问题及时干预,为靶血管提供物理支撑力。可以解决弹性回缩问题、解除斑块造成的残余狭窄以及夹层问题等复杂病变。做到药物持续释放,不留异物在体内,为再次介入治疗提供更多选择。
DCB与金属裸支架联合应用研究
1、DEBATE-SFA研究
前瞻性、单中心、随机对照研究,分为DCB+BMS组和POBA+BMS组,比较两组患者12个月再狭窄率。结果显示,随访12个月,DCB+BMS组再狭窄率为17.0%,POBA+BMS组为47.3%,DCB+BMS组结果优于POBA+BMS组(Figure 2)。
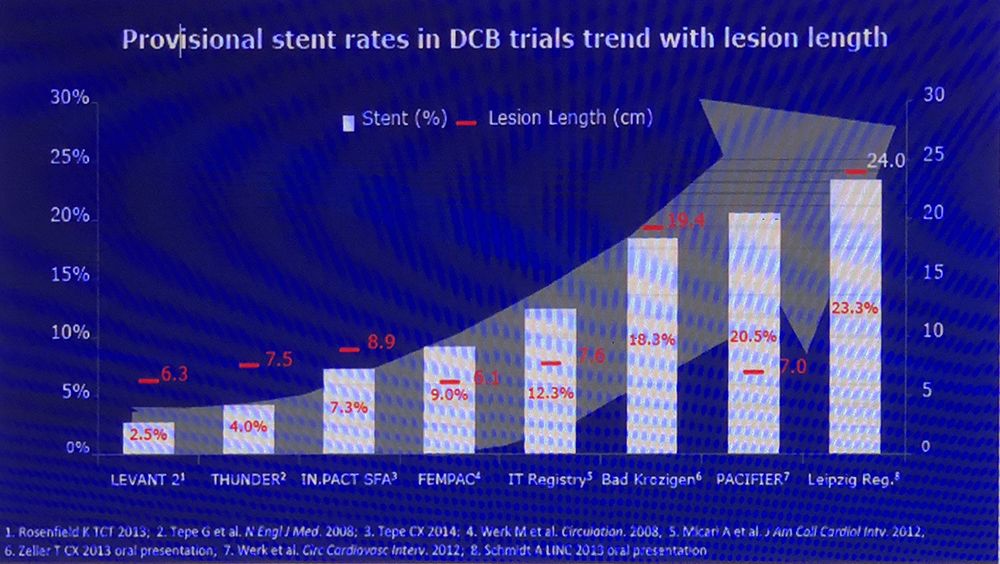
需要注意的是,DCB无法完全避免夹层、残余狭窄、严重弹性回缩。所以,现今每一项DCB研究中都有补救性支架植入的措施。补救性支架植入率随着病变长度有增加趋势(Figure 3)。
DEBATE-SFA研究结果
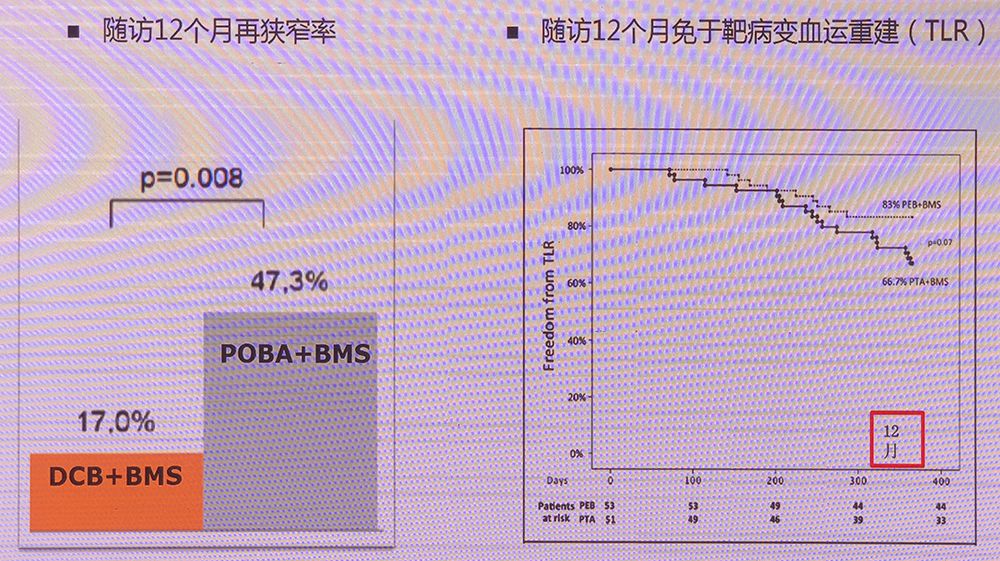
Figure 3
支架作用不能完全被取代
2、BIOLUX 4EVER研究
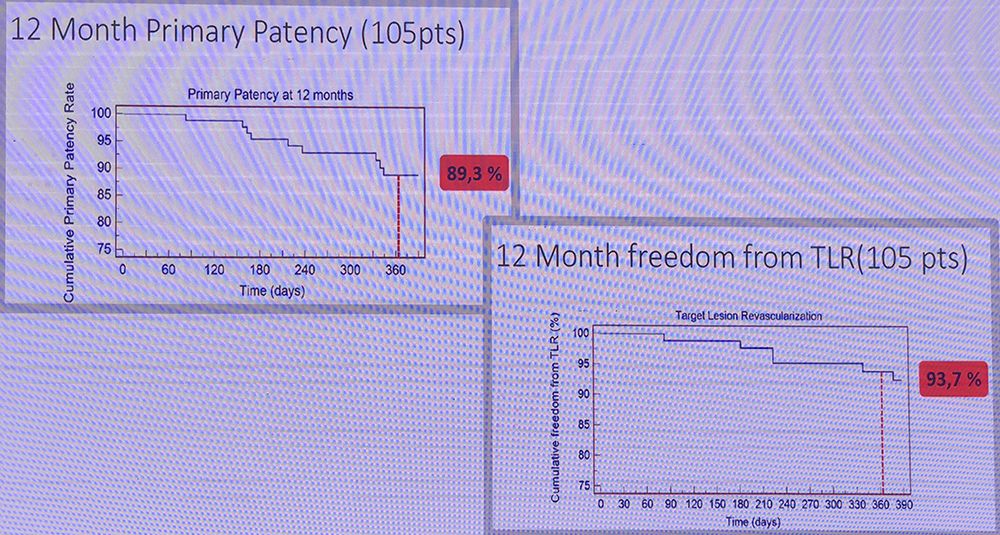
前瞻性、多中心、注册研究。纳入120位患者。研究DCB+BMS术后12个月通畅率。结果显示,腔内治疗术后12个月,一期通畅率可达89.3%(Figure 4)。
Figure 4
BIOLUX 4EVER研究结果
3、DEBAS研究
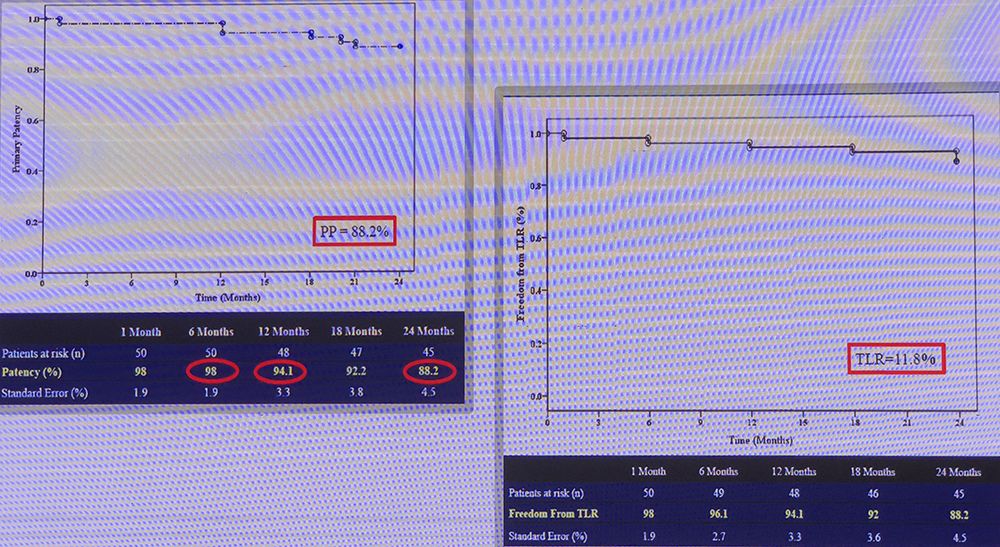
与之前的研究类似,但调整了DCB与BMS的使用顺序。同样为前瞻性、多中心研究。51位患者纳入研究。预扩后,在病变部位植入自膨式支架,再使用DCB对整个支架进行后扩。术后12个月一期通畅率为94.1%,24个月一期通畅率为88.2%(Figure 5)。
Figure 5
DEBAS研究结果
4、SFA-long研究
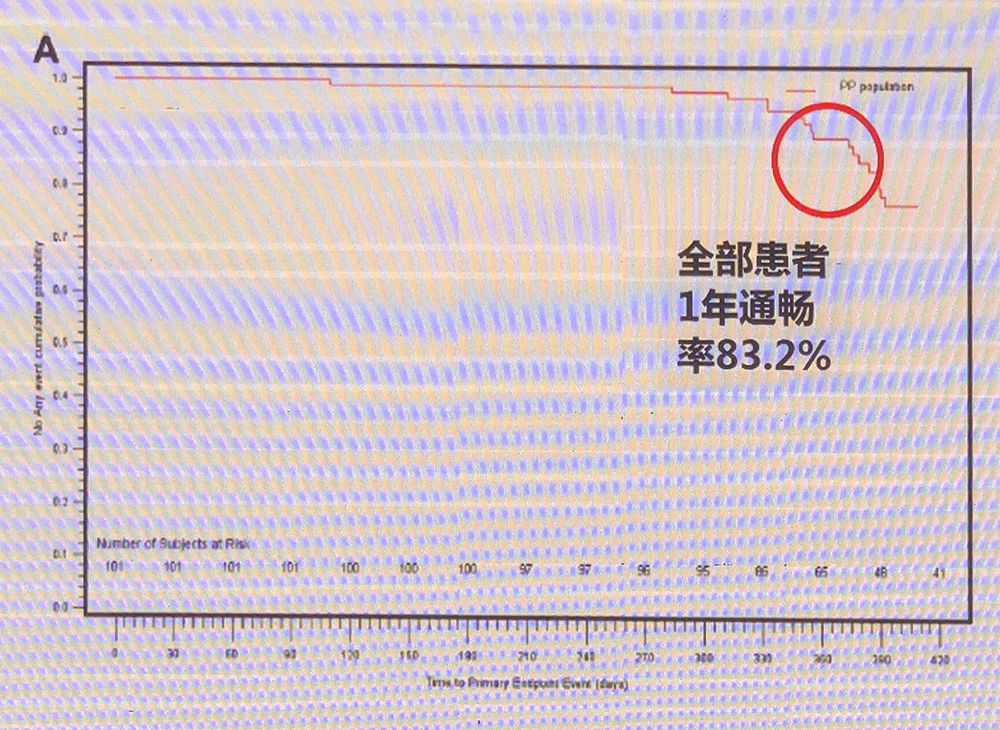
前瞻性、多中心、观察队列研究,纳入了105位患者。使用单纯DCB,研究>15 cm长段病变(251±71 mm)对术后通畅率的影响。其中,63.4%中重度钙化,含49.5%完全阻塞病变。结果显示所有患者12个月通畅率达到83.2%(Figure 6)。
不过,该研究缺乏“Head to Head”比较研究。优秀的数据可能来源于开通技巧,患者挑选及优化的管腔准备等因素。
Figure 6
SFA-long研究结果
总 结
综上所述,单纯使用DCB存在一定局限性,支架植入很多时候是不可避免的。DEBATE-SFA研究、BIOLUX 4EVER研究、DEBAS研究显示DCB结合支架效果良好,DCB也进一步提高了支架在下肢动脉腔内治疗的疗效。DCB与BMS的联合应用时,优选壁薄支架,金属含量低,效果更好。优化的管腔准备及对病情的充分评估下,长段股腘动脉病变单纯应用DCB的中远期通畅率有待考证。如再针对性的对特殊复杂病变(长病变、钙化、CTO)进行亚组分析,以及对不同技术间进行“Head to Head”比较研究,这样的研究设计可能更好。














