ESC2017期间ESC发布了4项重要指南,内容涉及ST段抬高型心肌梗死(STEMI)、双联抗血小板治疗(DAPT)、外周动脉疾病(PAD)的诊断和治疗、瓣膜性心脏病(VHD)。
一、STEMI指南看点
STEMI指南首次明确定义了何时开始计时PCI前的90分钟,推荐通过心电图诊断STEMI时开始计时。来自指南工作组的瑞典专家Stefan James表示,以往我们对何时开始计时没有明确的概念,是从患者出现第一次症状开始?从患者呼叫急救服务开始?从救护车到达现场开始?还是从患者到达医院开始?我们无法判定患者是否发生了STEMI,直到心电图检查证实这一诊断。这是个合理的起始点,医生必须在此后的90分钟内为患者开通血管。
指南剔除了“门球时间”这一模糊的术语,并将首次医疗接触(FMC)定义为医生、护理人员或护士首次对患者进行心电图检查及解读的时间点。来自西班牙的指南工作组专家Borja Ibanez表示,门球时间不再是一个实用的术语了。以往我们经常在院内起始治疗,但是现在医护人员在救护车中即可启动治疗,所以“门”的含义可能会视不同情况而定。
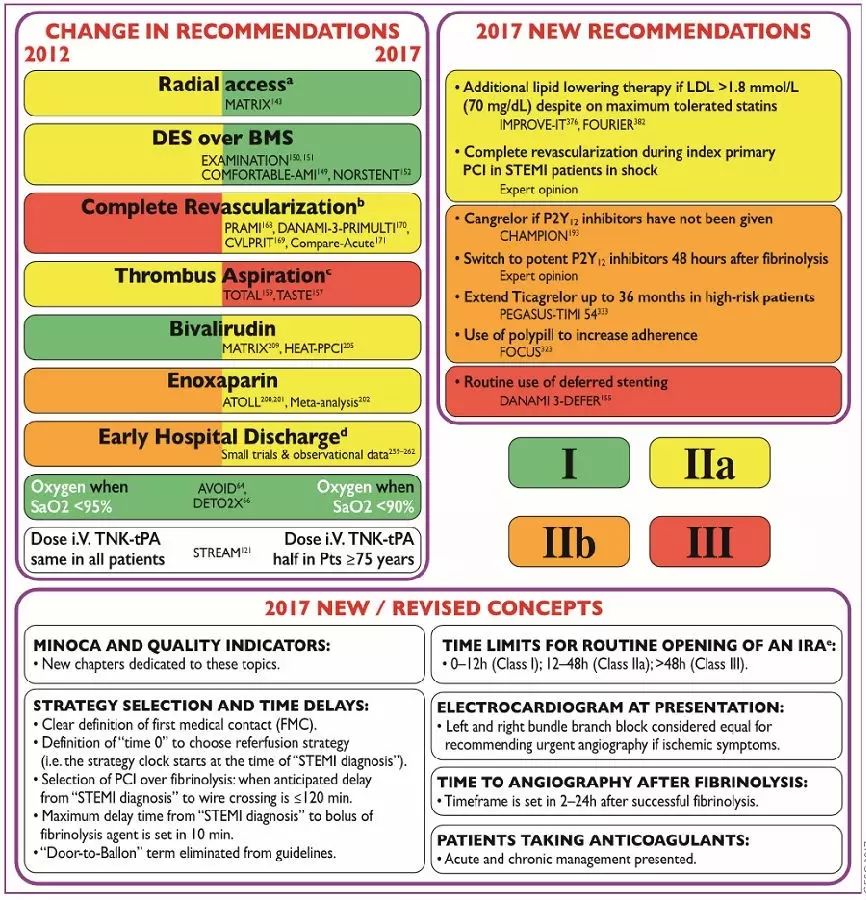
图 新版指南与2012版指南的区别(左)及部分新推荐(右)
二、DAPT指南看点
DAPT指南的主要章节集中于DAPT与经皮冠脉介入治疗(PCI)、DAPT与心脏手术、应用药物治疗急性冠脉综合征(ACS)者的DAPT、口服抗凝患者的DAPT、择期非心脏手术者的DAPT,以及特殊人群(例如女性患者、糖尿病患者、治疗期间发生出血者)的DAPT。
DAPT能够降低急性期至极晚期支架血栓的风险;在心梗或PCI之后,它还可降低原发性心梗的发生率。DAPT患者的出血风险与其治疗时程成正比。延长DAPT的获益(尤其是死亡获益)取决于既往心血管病史(例如既往ACS/MI vs 稳定性冠心病)。指南推荐使用预测模型来评估患者DAPT的出血风险,同时主张根据患者的缺血 vs 出血风险制定个体化治疗策略。
最具争议性的话题是ACS患者PCI后是否需要延长DAPT治疗至12个月以上。这种情况下,医生应该仔细考虑如何使患者获益最大化,医生应该铭记于心的原则就是——DAPT治疗的对象是患者,而不是已经植入的支架。广大临床医生需要接受这种新的治疗范式。
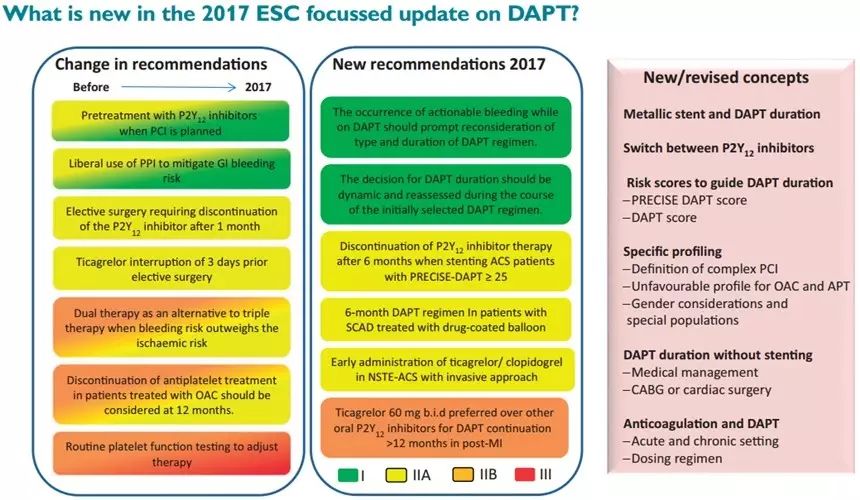
图 新指南与旧指南的区别(左)及新推荐(右)
三、PAD指南看点
PAD诊治指南首次用单独的章节介绍了抗栓药物,详细阐述了各部位外周动脉疾病的抗血小板及抗凝治疗方案。指南还在新章节中介绍了外周动脉疾病患者合并其他心脏病(例如心衰、房颤及瓣膜病)时的管理方法。虽然外周动脉疾病患者常合并其他心脏病,但是现在并没有特异性的证据,本次指南的相关推荐也多数是基于专家意见。
四、VHD指南看点
VHD指南放宽了经导管瓣膜治疗的适应证。在SAVR或TAVI治疗无症状主动脉狭窄方面,指南强调决策应由心脏团队(包括外科医生与心脏病医生)制定。开展两种手术的中心都应该有心外科医生与心脏病医生合作部门。
指南同时明确指出对治疗方式的选择不应简单的基于患者风险或年龄,心脏团队必须权衡两种手术的获益及风险,尤其是对中危人群。讨论内容应包括患者年龄、合并症、解剖特征以及该中心外科治疗和导管介入的预后。
抗栓治疗方面,现在有充分数据支持新型口服抗凝药物(NOAC)作为房颤合并主动脉瓣膜病或二尖瓣反流患者的抗凝选择,但是 NOAC 依然禁用于植入机械瓣及二尖瓣狭窄患者。












