免费订阅
点文章最下方原文链接----可免费注册---免费试用考试题库!!
201.完全性前置胎盘:子宫颈内口全部为胎盘组织所覆盖。
202.部分性前置胎盘:子宫颈内口部分为胎盘组织覆盖。
203.边缘性前置胎血:胎盘附着于子宫下段,边缘不超过子宫颈内口。
204.妊娠28周以前不宜诊断前置胎盘。
205.前置胎盘患者妇科检查无宫颈抬举痛,宫颈有炎症的表现不影响诊断。
206.接受保守治疗的前置胎盘患者,禁止阴道检查及肛查,嘱孕妇取左侧卧位休息,定时间断吸氧。
207.多胎妊娠的妊娠期、分娩期并发症多,围生儿死亡率、新生儿死亡率高,故属高危妊娠。
208.多胎妊娠的并发症有流产、胎儿畸形、胎儿宫内生长迟缓、贫血、妊娠高血压综合征、羊水过多、前置胎盘和早产。
209.胎儿体重达到或超过4000g者称为巨大胎儿。通过正常产道常发生困难,发生肩性难产机会多,需手术助产。
210.胎儿窘迫的主要表现为胎心音改变、胎动异常及羊水胎粪污染或羊水过少,严重者胎心消失。
211.急性胎儿窘迫多发生在分娩期,主要表现为胎心率加快或减慢,羊水胎粪污染和胎儿头皮血pH值下降等。
212.Apgar评分4~7分的新生儿属于轻度(青紫)窒息。
213.Apgar评分0~3分的新生儿属于重度(苍白)窒息。
214.重度新生儿窒息的临床表现有:新生儿皮肤苍白;口唇暗紫;无呼吸或仅有喘息样微弱呼吸;心跳不规则;心率
215.胎膜早破可致早产、脐带脱垂、胎儿窘迫甚至死亡。
216.试纸测定阴道流液,pH≥7协助诊断胎膜早破。
217.胎膜早破胎先露未衔接的产妇及时住院,绝对卧床休息,头低臀高左侧卧,注意胎心率监测。
218.胎膜早破孕妇禁忌灌肠,避免不必要的阴查和肛查。
219.胎膜早破孕周小于35周者,用糖皮质激素(如地塞米松10mg),促进胎肺成熟。
220.脐带脱垂的典型症状是胎膜已破,胎心率突然改变。
221.脐带脱垂主要原因是先露异常。
222.心功能分级是决定能否继续妊娠的依据。心功能Ⅰ~Ⅱ级不需终止妊娠。加强围生期保健,控制感染。Ⅲ~Ⅳ级者不宜妊娠,如已妊娠,人工流产术。若已发生心力衰竭应等病情控制后再终止妊娠。
223.妊娠合并心脏病者积极预防和治疗上呼吸道感染,及时给予有效的抗感染治疗。产程开始即开始抗生素预防感染。
224.合并心脏病的孕妇,第二产程避免产妇屏气用力,协助医生行阴道手术助产缩短产程。出血较多者加强宫缩时禁用麦角新碱。
225.妊娠合并心脏病者产后3日尤其24小时内需绝对卧床休息,密切监护生命体征,正确识别心衰征象。至少住院观察2周。
226.心功能Ⅲ级或以上者不宜哺乳,有便秘者给缓泻剂,预防性应用抗生素至产后1周左右。
227.妊娠合并心脏病者产后合理安排活动与休息,每日至少l0小时睡眠(比正常产妇多)。
228.孕妇不宜口服降糖药物,胰岛素是其主要的治疗药物。
229.糖尿病可发生巨大儿、胎儿生长,胎儿畸形、高胆红素血症、低血糖和酮症酸中毒。
230.妊娠合并糖尿病者如有异常一般选择36周左右终止妊娠。
231.孕妇患重度贫血时,胎儿生长发育所需要的气及营养物质供应不足,易造成胎儿生长受限、胎儿窘迫、早产及死胎等。
232.血红蛋白
234.第二产程初产妇超过2小时,经产妇超过l小时尚未分娩,称第二产程延长。
235.潜伏期延长,宫缩开始至宫口开大3cm为潜伏期。最大时限16小时,超过16小时为潜伏期延长。
236.不协调性子宫收缩乏力的处理原则是恢复子宫收缩的协调性,可酌情给镇静剂,恢复协调之前禁用缩宫素。
237.宫缩乏力的常见原因为头盆不称、胎位异常、子宫发育不良、内分泌失调,无大量使用催产素。
238.宫缩乏力对产妇的影响:产程延长,休息不好,进食少,可出现肠胀气等均使感染机会增加,引起产后出血。
239.协调性宫缩乏力,应加强宫缩,排空充盈的膀胱和直肠,给予温肥皂水灌肠。宫颈口扩张3cm或3cm以上、无头盆不称,胎头已衔接者,可行人工破膜,静脉滴注缩宫素,必须专人监护。
240.女性中骨盆和骨盆出口狭窄,入口正常,属于漏斗骨盆。
241.可疑头盆不称或有轻度头盆不称者,在严密监护下可以试产2~4小时。
242.骨盆外形属女型骨盆,骨盆入口、中骨盆及骨盆出口平面均狭窄,每个平面径线均小于正常值2cm或更多,称为均小骨盆。
243.骨盆出口狭窄者不宜试产。若出口横径与后矢状径之和大于15cm,多数可经阴道分娩;两者之和为13~15cm者,多数需阴道助产。
244.臀先露是最常见的胎位异常。
245.肩先露最不好,足月活胎不可娩出。
246.持续性枕后位避免过早用止痛剂,可采取胎背对侧卧位。
247.臀位30周者可采取胸膝卧位,纠正胎位。
248.子宫收缩乏力是产后出血最常见的原因之一,约占与70%~80%。
249.子宫收缩乏力所致产后出血特点:胎盘娩出后阴道多量出血,子宫软,轮廓不清。
250.软产道损伤所致产后出血特点:胎儿娩出后立即出现持续性阴道出血,呈鲜红色能自凝。
251.胎盘滞留所致产后出血特点:胎盘娩出前阴道出血,胎儿娩出后活动性出血。
252.凝血功能障碍所致产后出血特点:胎盘娩出前、后持续阴道流血,多而不凝。
253.产后出血处理要点:迅速止血,扩容、抢救休克,预防感染。
254.胎盘剥离后滞留,轻拉脐带协助娩出。
255.胎盘粘连、剥离不全行徒手剥离胎盘术。
256.胎盘嵌顿可手取胎盘,无效时可在乙醚麻酸醉下取出胎盘。
257.胎盘植入行次全子宫切除术,不能强行手取。
258.软产道裂伤所致产后出血者协助医生查找裂伤,及时缝合止血。
259.羊水栓塞发病急,病情凶险,是造成产妇死亡的重要原因之一,发生在足月分娩者死亡率可高达70%~80%。也可发生在妊娠早、中期的流产、引产或钳刮术中,但情况较缓和,极少造成产妇死亡。
260.子宫破裂是指子宫体部或子宫下段于妊娠期或分娩期发生的破裂,是产科最严重的并发症,威胁母儿生命。多发生于经产妇,特别是多产妇。
261.子宫破裂产妇突然感觉到下腹部发生一阵撕裂样的剧痛之后腹部疼痛缓解,子宫收缩停止。此刻稍感舒适后即出现面色苍白,出冷汗,脉搏细数,呼吸急促,血压下降等休克征象。
262.子宫破裂的病因有梗阻性难产、子宫瘢痕、宫缩剂使用不当和手术创伤。
263.先兆子宫破裂立即采取有效措施抑制子宫收缩,如乙醚全麻或肌注哌替啶。尽快行剖宫产术,迅速结束分娩。
264.先兆子宫破裂的四大主要临床表现是:子宫形成病理性缩复环、下腹部压痛、胎心率改变及血尿出现。
265.产褥感染的表现最常见的是急性子宫内膜炎,多在产后3~4日发病,轻者低热,下腹部疼痛,恶露量多,混浊有臭味,子宫有压痛,宫底高而软。
266.产褥病率是指分娩24小时以后的10日内,用口表每日测量体温4次,有2次达到或超过38℃。
267.盆腔及下肢血栓性静脉炎,多发生在产后1~2周发病,寒战高热,多为弛张热、下肢持续性疼痛,皮肤发白,称股白肿。
268.协助或指导产褥感染产妇采取半卧位或臀低位,可采取床边隔离防止交叉感染。
269.产褥期体温高于38℃者停止哺乳,超过39℃者给予物理降理。
270.产褥期会阴水肿疼痛者,局部用50%硫酸镁湿热敷。
271.产褥感染以混合感染多见,病原体以厌氧菌为主。
272.晚期产后出血多于产后1~2周内发生,也可推迟6~8周甚至10周发生。
273.子宫复旧不全引起的晚期产后出血多发生在产后2~3周。
274.足月儿是指胎龄满37周至未满42周的新生儿;早产儿是指胎龄未满37周的新生儿;过期产儿是指胎龄满42周以上的新生儿。
275.正常出生体重儿是指出生体重为2500~4000g的新生儿;低出生体重儿指出生体重不足2500g者;体重不足l500g者为极低出生体重儿;体重不足l000g者为超低出生体重儿;巨大儿指体重超过4000g的新生儿。
276.适于胎龄儿指出生体重在同胎龄儿平均体重第10~90百分位的新生儿;小于胎龄儿指出生体重在同胎龄儿平均体重第10百分位以下的新生儿;大于胎龄儿指出生体重在同胎龄儿平均体重第90百分位以上的新生儿。足月小样儿指胎龄已足但体重在2500g以下的新生儿。
277.由于呼吸中枢发育不成熟,新生儿呼吸节律常不规则,呼吸表浅;频率快,40次/分左右;腹式呼吸为主;可有短暂的呼吸暂停现象。
278.新生儿胃呈水平位,容量小,贲门括约肌松弛,幽门括约肌较发达,容易发生溢乳。
279.出生后l0~12小时开始排胎粪,呈墨绿色,约2~3天内排净,超过24小时仍无胎粪排出则需要检查。
280.新生儿特殊生理状态
(1)生理性体重下降:新生儿出生数日内由于摄人少、丢失水分比较多及胎粪排出,出现体重下降,但一般不超过l0%,生后l0天左右恢复到出生时体重。
(2)生理性黄疽。
(3)乳腺肿大和假月经:男女新生儿出生后3~5天可出现乳腺肿大,如蚕豆或鸽卵大小,2—3周内消失,切勿挤压,以免感染。有些女婴生后5~7天阴道可见少量血性分泌物,.可持续l周,称假月经。
(4)“马牙”和“螳螂嘴”:新生儿腭中线和齿龈切缘上有黄白色小斑点,或者面颊部有脂肪垫,两者均不应挑割以免发生感染。
(5)新生儿粟粒疹:新生儿在鼻尖、鼻翼两侧常有米粒大小、黄白色皮疹,原因是皮脂腺潴留。可自行消退,不必处理。
281.唯一经胎盘获得的抗体是IgG,6个月后逐渐减少直至消失;IgM抗体不能通过胎盘,故新生儿易发生革兰阴性菌感染;通过母乳获得的抗体是分泌型IgA(SIgA),在呼吸道和消化道起抗感染作用。
282.新生儿室应保持室温在22~24℃,相对湿度在55%~65%。在新生儿开始呼吸前应迅速清除口鼻部的黏液及羊水,以免引起吸人性肺炎或窒息;宜采取不同的取暖措施,如戴帽、母怀抱、热水袋、婴儿暖箱等,检查和护理时,避免不必要的暴露,定时监测新生儿的体温,每4~6小时测1次。
283.新生儿分娩后立即结扎脐带,消毒处理好残端。脐带脱落前不要用纱布包扎脐带。脱落后脐窝有分泌物的可先用3%双氧水擦拭,再用0.2%~0.5%的碘伏擦拭,并保持干燥。
284.新生儿体温稳定后每日沐浴1次,沐浴时室温维持在26~28℃,水温保持在38~40℃。尽量减少小儿身体暴露,注意保暖;擦洗面部时禁用肥皂;对头顶部的皮脂结痂不可用力清洗;勤换尿布,每次大便后用温开水清洗会阴及臀部并拭干,并涂护臀膏,以防发生尿布皮炎,尿布宜选用吸水性好的纯棉布,不可过紧过松。
285.早产儿常见的护理问题包括体温过低、营养失调、自主呼吸受损、有感染的危险。
286.早产儿首要的护理措施是保暖。体重小于2000g者,应尽早安置于保暖箱,根据出生体重和日龄来调节箱温,待体重增至2000g以上,体温稳定,吸吮良好,呼吸正常,即可出暖箱。体重大于2000g者在箱外保暖者应给予戴帽保暖。
287.早产儿应尽早开奶,防止低血糖。无法母乳喂养者以早产儿配方乳为宜。喂乳量以不发生胃潴留及呕吐为原则。吸吮能力差者可用滴管、胃管喂养和静脉高营养喂养。
288.早产儿在仰卧时可以在肩下垫一小枕,以保持呼吸道通畅,呼吸暂停者给予拍打足底、托背、刺激皮肤等处理。出现发绀时给予吸氧,吸人氧浓度以维持动脉血氧分压50~70mmHg为宜。切忌常规吸氧,避免引发视网膜病变导致失明。
289.Apgar评分是评价刚出生婴儿情况和复苏是否有效的可靠指标,内容包括:皮肤颜色、心率、对刺激反应(弹足底或插胃管反应)、肌张力和呼吸5项。8~10分为正常,4~7分为轻度窒息,0~3分为重度窒息。生后lmin评分可区分窒息程度,5min及10min评分有助于判断复苏效果和预后。
290.轻度窒息的表现:新生儿面部与全身皮肤呈青紫色;呼吸表浅或不规则;心跳规则且有力,心率减慢(80~120次/分);对外界刺激有反应;喉反射存在;肌张力好;四肢稍弯曲。
291.重度窒息的表现:新生儿面部苍白;口唇青紫;无呼吸或仅有喘息样呼吸;心跳不规则,心率
292.新生儿窒息应按ABCDE复苏方案。A是根本,B是关键,E贯穿于整个复苏过程。
A.通畅气道:新生儿娩出后立即吸净口、咽、鼻黏液。
B.建立呼吸:通气频率为40~60次/分,以心率增加接近正常、胸廓起伏、听诊呼吸音正常为宜。通气有效的主要指标是可见胸廓起伏。
C.恢复循环:胸外心脏按压。可采用双拇指法或中示指法有节奏地按压胸骨体下l/3
处,按压频率为120次/分,压下深度为1.5~2cm,按压放松过程中,手指不离开胸
壁。按压有效时可摸到股动脉搏动。
D.药物治疗:胸外心脏按压不能恢复正常循环时,遵医嘱给予l:10000肾上腺素。
E评价:复苏过程中每30秒评价新生儿情况。
293.新生儿窒息患儿在整个治疗护理过程中应注意保温,可将患儿置于远红外保暖床上,病情稳定后置暖箱中保暖或热水袋保暖:维持患儿肛温36.5~37℃。
294.缺氧缺血性脑病的主要表现是意识改变和肌张力变化。轻度表现为兴奋、激惹、肌张力正常,吸吮反射正常,拥抱反射活跃,不出现惊厥;中度表现为嗜睡、反应迟钝,肌张力降低,拥抱反射和吸吮反射减弱,可出现惊厥;重度表现为意识不清、昏迷、肌张力低下,拥抱反射、吸吮反射消失,惊厥频繁。引起脑损伤的部位与胎龄有关。
295.诊断新生儿缺氧缺血性脑病常用的辅助检查有头颅超声检查、CT检查、磁共振、脑电图。
轻度脑电图正常;中度可见癫痫样波或电压改变;重度脑电图及影像学诊断明显异常。头颅B超可见脑室及其周围出血,具有较高的特异性。如患儿无围生期窒息史,需要排除其他疾病引起的脑病时可行腰椎穿刺检查脑脊液。
296.缺氧缺血性脑病患儿疑有功能性障碍者,将
其肢体固定于功能位,早期给予患儿动作训练和感知刺激的干预措施,促进脑功能的恢复。
297新生儿颅内出血患儿常表现为易激惹、过度兴奋或嗜睡、昏迷等神志改变,为中枢兴奋或抑制症状交替出现;颅内压增高时常表现为脑性尖叫、前囟隆起、惊厥、角弓反张等;早期肌张力增高,以后减弱或消失。
298.新生儿颅内出血脑脊液检查呈均匀血性,有红细胞,蛋白含量明显增高,严重者糖定量降低。影像学检查首选B超,可确定出血部位和范围。
299.新生儿颅内出血患儿镇静止惊选用地西泮、苯巴比妥或水合氯醛灌肠;降低颅内压选用呋塞米;止血选用维生素K1。
300.新生儿颅内出血患儿护理时应注意:保持安静,减少噪声;尽量减少对患儿移动和刺激,集中护理操作;静脉穿刺用留置针保留,减少反复穿刺;喂乳时不宜抱喂;保持头抬高15°~30°体位;密切观察病情,应注意生命体征、神态、瞳孔、肌张力、前囟等改变。

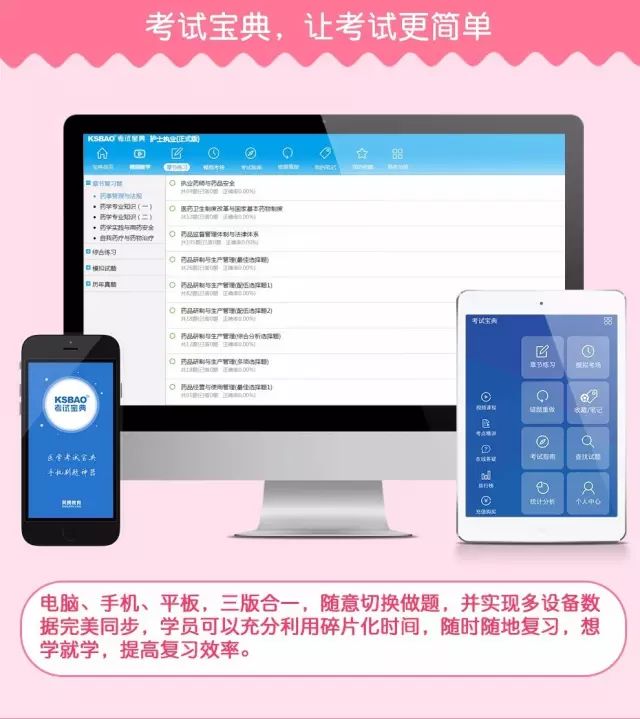



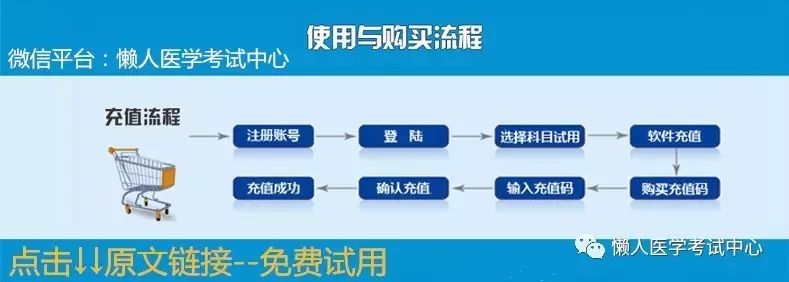
注意:必须是第一次新注册购买的,才能享受优惠折扣!
↓↓↓↓↓↓↓↓原文链接----免费注册使用















