在第十三届国际脑血管高峰论坛专设的中国脑血管病防治指南巡讲会场上,由中华医学会神经病学分会、中华医学会神经病学分会脑血管病学组、中华医学会中华神经科杂志编辑委员会主办,数位业内专家、指南制定者齐聚一堂,为参会者进行了精彩的指南讲座。以下内容是来自复旦大学附属华山医院董强教授的巡讲内容:自发性蛛网膜下腔出血指南。
美国脑血管疾病患者中约5%为蛛网膜下腔出血(SAH),并且每年影响了多达30万人。患者的发病年龄集中在40~60岁,平均≥50岁,男女比例为1:1.6,发病率上存在人种差异。我国尚无确切的流行病学资料,据小样本资料估计,其可能占总的脑血管病的9%~20%。
随着疾病治疗手段和观念的发展,蛛网膜下腔出血的治疗也发生了很大的转变。《中国脑血管病防治指南2005》将蛛网膜下腔出血作为其中一章节的内容,并做出了数项建议,主要强调了首诊专业科室、急诊诊断技术、风险的处理和主要治疗方式问题。《急性自发性蛛网膜下腔出血的规范化治疗2007》则进一步规范了临床流程、临床分级与风险评估。2009年,美国AHA / ASA发布的《动脉瘤性蛛网膜下腔出血处理指南》明确了SAH的治疗目标,即降低死亡率、减少残障率、缩短住院时间和适当的花费。
流行病学与危险因素
指南中指出,影响SAH患者死亡率的因素可分为三类:患者因素、动脉瘤因素和医疗机构因素。其中,医疗机构因素包括是否有介入治疗技术、SAH患者接诊量及首选的检查,这对患者动脉瘤的管理也有很大的影响,值得我们关注;动脉瘤的危险因素则包括其发生、发展和破裂的情况。
推荐意见:
➤ SAH病死率很高,应该尽快行脑血管检查,以明确病因,及时治疗(Ⅰ级推荐,B级证据)。
➤ 动脉瘤、高血压、吸烟、酗酒等为SAH的独立危险因素,滥用多种药物,如可卡因和苯丙醇胺与SAH的发病相关(Ⅰ级推荐,B级证据)。
➤ 如果一级亲属中有2例以上动脉瘤性SAH者,建议做CTA或MRA进行动脉瘤筛查(Ⅲ级推荐,C级证据)。
急诊诊断、评估和处理
推荐意见:
➤ 突发剧烈头痛伴脑膜刺激征阳性的患者应高度怀疑SAH诊断(Ⅰ级推荐,B级证据)。
➤ 对可疑SAH患者应首选CT检查。
➤ 当CT结果阴性时,腰椎穿刺检查有助于进一步提供诊断信息(Ⅰ级推荐,B级证据)。
➤ 对于SAH患者宜早期行DSA检查,以明确有无动脉瘤(Ⅰ级推荐,B级证据)。
➤ 在DSA不能及时实施时,可予CTA或MRA检查(Ⅱ级推荐,B级证据)。
➤ 动脉瘤介入治疗后,同时再做血管造影,以判断动脉瘤治疗的效果(Ⅰ级推荐,B级证据)。
➤ SAH评分有助于判断预后及采取不同的治疗手段。SAH早期应该使用GCS等工具进行评价(Ⅱ级推荐,B级证据)。Hunt-Hess量表简单方便,临床常用于选择手术时的参考。在预后评估方面,PAASH量表比WFNS量表的效能更好。
蛛网膜下腔出血是神经科急症之一,需要迅速、正确的诊断和处理。蛛网膜下腔出血与脑动脉瘤的诊断与治疗的规范化研究结果显示,中国的SAH以动脉瘤为主,非动脉瘤原因中烟雾病比例较高。在诊治方面,急诊DSA的诊断价值是必须的,CTA是一种很好的无创诊断技术,但尚不能替代DSA。
院内急诊识别SAH涉及神经内科、外科和影像医学,误诊率较高,早期发现病因至关重要。指南提出了蛛网膜下腔出血的诊断流程图:
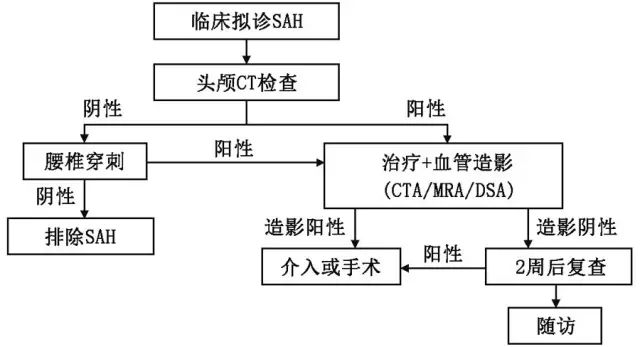
在神经功能和影像学评估方面,推荐急诊时使用至少一种量表对患者进行评分并记录在案,可选的评分包括Hunt-Hess量表、Glasgow昏迷量表、WFNS量表、Claassen CT评分、Fisher等级量表。
SAH的监测和一般处理
至今尚无病例对照研究明确急性SAH患者控制血压对再出血的影响。有综述分析发现,服用降压药的患者其再出血风险降低,再出血风险可能与血压波动的关系较血压本身更密切。
一项纳入了179例患者的回顾性研究发现,在发病24小时内入院的SAH患者,17%的再出血患者收缩压曾达150 mmHg;救护车上或初级医院中发病2h内的患者,再出血率为13.6%,且收缩压高于10 mmHg的患者更易出血。
推荐意见:
➤ 注意保持呼吸道通畅(Ⅰ级推荐,B级证据)。
➤ 注意监测血压,保持在收缩压<160mmHg和平均动脉压>90mmHg(Ⅰ级推荐,C级证据)。
➤ 重视心电监护,采取积极的预防措施,保护心功能(Ⅱ级推荐,B级证据)。
➤ 注意诊治低钠血症(Ⅰ级推荐,B级证据)。
➤ 空腹血糖需控制在10mmol/L以下。
➤ 治疗发热,但是亚低温(33℃)治疗存在争议。
动脉瘤介入和外科手术治疗
推荐意见:
➤ 外科手术夹闭或弹簧圈栓塞均可降低动脉瘤再破裂出血的风险(Ⅰ级推荐,B级证据)。
➤ 应尽可能选择完全栓塞治疗动脉瘤(Ⅰ级推荐,B级证据)。
➤ 动脉瘤的治疗方案应由经验丰富的神经外科与神经介入医师根据患者病情与动脉瘤情况共同商讨后决定(Ⅰ级推荐,C级证据)。
➤ 对于同时适用于介入栓塞及外科手术的动脉瘤患者,应首先考虑介入栓塞(Ⅰ级推荐,A级证据)。
➤ 支持手术夹闭的因素:年轻、合并血肿且有占位效应以及动脉瘤的因素(位置:大脑中动脉和胼胝体周围血管的动脉瘤;宽颈动脉瘤;动脉分支直接从动脉瘤囊发出);支持栓塞的因素:年龄超过70岁,无具有占位效应的血肿存在,动脉瘤因素(后循环、窄颈动脉瘤、单叶型动脉瘤),WFNS量表评分为Ⅳ级和Ⅴ级的危重患者(Ⅱ级推荐,C级证据)。
➤ 早期治疗可降低再出血风险,球囊辅助栓塞、支架辅助栓塞和血流导向装置等新技术可提高早期动脉瘤治疗的有效性(Ⅱ级推荐,B级证据)。
ISAT研究是一项比较介入与手术治疗效果的大型、前瞻性、随机对照试验。研究入选了2413例SAH患者,随机分为介入或手术治疗组,评估1年随访情况,结果显示,手术治疗比介入治疗可能带来更高的致死、致残率,不过研究的前提是患者年轻、清醒、为前循环动脉瘤。对此,AHA / ASA的《动脉瘤性蛛网膜下腔出血处理指南2009》做出如下推荐:
➤ 手术夹闭或介入治疗均可减少动脉瘤性SAH的再出血率(Ⅰ类推荐,B级证据)。
➤ 与完全性栓塞相比,不完全夹闭或栓塞都会增加再出血风险(Ⅰ类推荐,B级证据)。
➤ 医生和医院对预后有明显影响(Ⅱa类推荐,B级证据)。
➤ 早期动脉瘤治疗是合理的,且适用于绝大多数病例(Ⅱa类推荐,B级证据)。
蛛网膜下腔出血与脑动脉瘤的诊断与治疗的规范化研究结果显示,在动脉瘤夹闭术的时机方面,早期手术的效果良好,权衡中心水平,分级手术可行。
预防再出血的药物和其他治疗
1967年,人们首次应用抗纤溶药物防止再出血。Hillman等随机选择了505例发病48小时内的SAH患者,首先给予1g的氨甲环酸,随后每6小时给予1g,直到动脉瘤得到治疗,最长治疗时间不超过72小时。结果显示,这种早期、短疗程、足量的止血治疗能够使患者早期再出血率从10.8%降至2.4%,且死亡率也下降80%之多。
推荐意见:
➤ 针对病因治疗是预防再出血的根本措施(I级推荐,A级证据)。
➤ 卧床休息有助于减少再出血,但需结合其他治疗措施(Ⅱ级推荐,B级证据)。
➤ 早期、短疗程抗纤溶药物如氨基己酸或氨甲环酸治疗可减少再出血的发生(Ⅱ级推荐,B级证据)。
血管痉挛的监测
动脉瘤性SAH发生后,血管造影可发现30%~70%的患者出现血管痉挛,目前仍有15%~20%的患者因血管痉挛导致卒中或死亡,50%做过手术但仍旧死亡的患者死因与血管痉挛有关,因此对血管痉挛进行监测与管理十分重要。
推荐意见:
➤ 规口服或静脉滴注尼莫地平,可有效防止动脉痉挛(Ⅰ级推荐,A级证据)。
➤ 维持有效的循环血容量可预防迟发性缺血(Ⅰ级推荐,B级证据)。不推荐预防性应用高容量治疗和球囊扩张(Ⅲ级推荐,B级证据)。
➤ 动脉瘤治疗后,如发生动脉痉挛性脑缺血,可以诱导血压升高,但若血压已经很高或心脏情况不允许时则不能进行(Ⅰ级推荐,B级证据)。
➤ 如动脉痉挛对高血压治疗没有反应,可酌情选择脑血管成形术和(或)动脉内注射血管扩张剂治疗(Ⅲ级推荐,B级证据)。
脑积水的治疗
急性脑积水(<72小时内脑室扩张)的发生率在15%~87%之间,临床评分或Fisher评分较差的病例更易出现。约1/3的患者没有症状,大约1/2的患者在24小时内脑积水会自发缓解。而慢性脑室扩大的患者需行永久性分流术,手术适合于年龄较大、早期脑室扩大、脑室内出血、临床情况差的患者及女性。
推荐意见:
➤ 伴第三、四脑室积血的急性脑积水患者可考虑行脑室引流(Ⅰ级推荐,B级证据)。
➤ 伴有症状的慢性脑积水患者可行临时或永久的脑脊液分流术(Ⅰ级推荐,C级证据)。
痫样发作的治疗
一项回顾性研究报告发现,SAH患者痫样发作的发生率为6%~26%,大多数患者的痫样发作发生于就诊之前,在入院后给予抗癫痫药物治疗后则几乎不发作,迟发性癫痫约占7%。此外,血管内弹簧圈栓塞在操作前后未诱发痫性发作,但迟发性癫痫发生率为3%。总体来说,SAH患者发生痫样发作的治疗措施与脑卒中相似。
推荐意见:
➤ 有明确癫痫发作的患者必须用药治疗,但是不主张预防性应用(Ⅱ级推荐,B级证据)。
➤ 不推荐长期使用抗癫痫药物(Ⅲ级推荐,B级证据)。但对既往有癫痫、脑出血、脑梗死、大脑中动脉动脉瘤破裂的癫痫样发作的高风险人群,可考虑长期使用抗癫痫药物(Ⅱ级推荐,B级证据)。
董强教授强调,无论是神经内科、神经外科还是急诊科的医生,都应当建立SAH的标准临床流程,使用规范化的治疗措施对患者进行治疗。虽然SAH的发生率并不高,但作为一种高致死率的神经科急症,希望通过规范的治疗,能够有效降低患者的病死率。
>>>点击“阅读原文”查看《中国蛛网膜下腔出血诊治指南2015》全文!













