
这个国庆前周四上午的门诊,完全可以用「身在曹营心在汉」来形容。
但就在这时候,却来了一例急腹症老年女病人。
从门诊获得的情况,这例病人有急诊剖腹探查指证,需要尽快行手术治疗。
患者 68 岁,持续性剧烈腹胀痛并不为保守治疗所缓解,体查右下腹有孤立的胀大压痛肠袢,CT 提示:小肠梗阻(肠系膜扭转),小肠穿孔可能(如下图)。
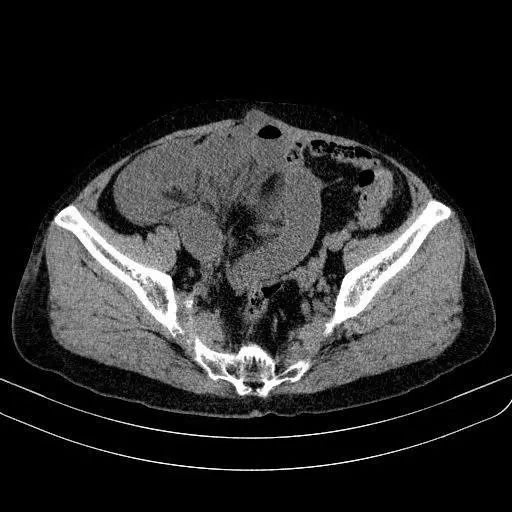
患者急诊腹部 CT
但马上就要放假,不管是门诊、病房、手术室人手都不足。进行急诊手术是有风险的。
一时间,我心中非常矛盾:一方面,我心中盼望着时间过得慢一点,让我们病房里的医生护士有足够的时间来进行该患者的术前准备工作,有足够的时间与家属沟通,让家属有时间商议并拿定主意;另一方面,我又盼望着时间过得快一点,能够赶快去看病人。
好不容易等到门诊赶紧结束,我马上赶去病房为其诊治。
之所以如此关心这个该病人,是因为她让我不由地想起 10 多年另外一个病人。
那是一次急会诊,刺耳的电话铃急促的响着,我强打精神,接通了电话,是急诊外科新来的一例腹痛病人!
两点说明:当时我刚晋升主治 1 年多,在医院当住院总;当时的医院的情况是,急诊外科医生完全能够胜任一般的腹痛处理,很少找住院总急会诊,而一旦求助于我了,说明问题很可能相当棘手。
我不敢有丝毫大意,立刻从床上弹起,披上白大褂,开门便跑了出去……
外面的天是灰白的,一看表:六点一刻。
我奔到急诊外科,见一个 70 多岁的男病人躺在检查床上,面容极其痛苦。上前进行腹部触诊,见右下腹孤立压痛的肠袢。立马心里咯噔一下。
绞窄性肠梗阻!
须紧急手术,刻不容缓!
一边告知家属病情危急,快去办理入院手续;一边联系 CT 室,急行腹部增强 CT;接着马不停蹄地联系手术室,做好急症手术准备。
很快,病人被推进手术室。予剖腹探查,发现长约 60 cm 的小肠被纤维条索带束住卡死,肠管严重缺血。
术中立即予以松解,见被卡肠管回位,仔细观察半小时,见复位的肠管恢复了血供,有活力、有生机,无坏死穿孔,不由得松了一口气……随后轻松关腹,结束手术。
时隔十余年,现在回想起来依然惊心动魄。如果当时手术延迟半个小时进行,会怎样呢?恐怕半米多的肠管要缺血坏死而不得不切除了。
如果再晚 1 个小时呢?就不只是切除肠管的问题了,恐怕一条生命就此没了。
每个外科医生都有自己永远难忘的一位病人,而对于我来说,这种绞窄性肠梗阻的病人对我印象各位深刻。
而新入院的这例病人,也有着类似的危急状况。
临床上有太多因小肠被卡束未能及时手术松解,而不得不切除肠管、甚至丢掉性命的案例,血的教训时刻在提醒着我,每次遇到类似的情况,我都丝毫不敢大意。
所幸,一切术前准备都很顺利。
中午时分,病人被推入手术室。体温 37.9℃,心率 109 次 / 分,血钾 2.0 mmol/L,白蛋白 22.10 g/L,血乳酸 7.6 mmol/L……这样的指标,我们没有时间去想了。
一边调指标,补钾、输白蛋白、补液等;一边施行全麻。快、快、快剖腹进去,打开了,术中见:腹腔内有约 500 mL 的鲜红色血性液体,右下腹有大段的紫黑小肠堆积扭在一起(图 2)。
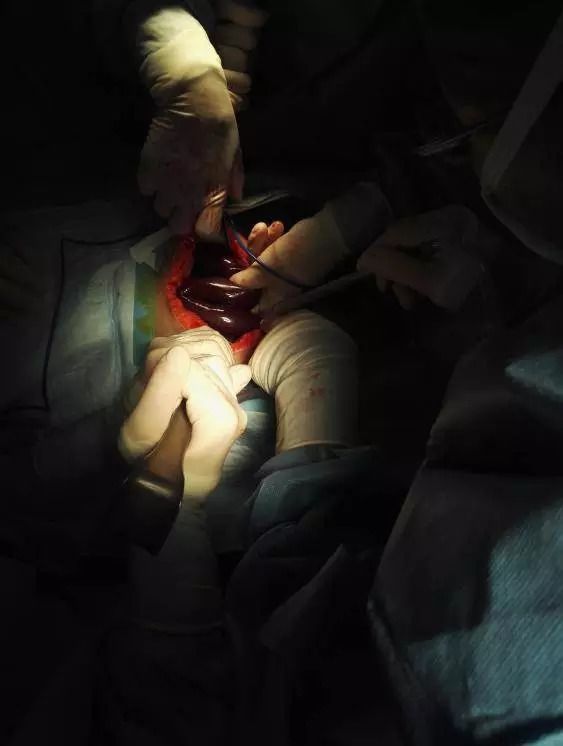
术中所见肠管已出现坏死样改变
看到肠管坏死一大片,我们不由得深吸了一口气,这病情太严重!但,毕竟现在打开了腹腔,病情已由我们接管掌控,而不必再做无用的祈祷了,这反倒令我们松了一口气。
很快,我们找到了罪恶的纤维条索带,松解、切除纤维条索带,将扭转的肠管及其系膜复位。
将半湿纱布覆盖肠管,观察 30 分钟后,依然可见长约 90 cm 的肠管未能恢复生机,于是只好将其切除,将两端正常的小肠管端端吻合起来。
手术结束后,测血乳酸 3.30 mmol/L,其他指标也立竿见影地改善了很多。
术后第 2 天,病人就可以下床解小便,很快康复出院了。
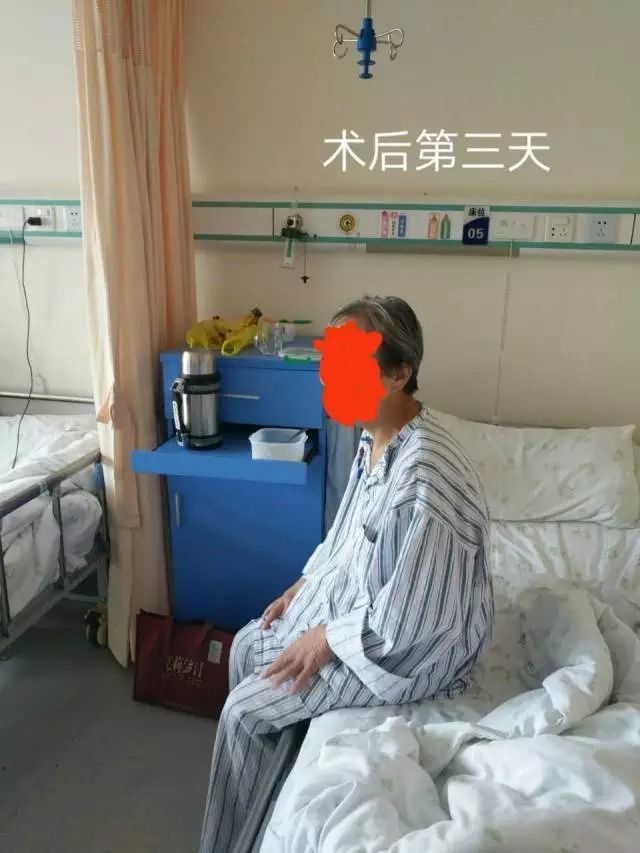
手术做完,患者恢复立竿见影
如果当时我们没有认识到疾病的危急程度,没有采取急症手术;如果患者家属反复犹豫不愿签字……真的不敢想象。














