小脑AVMs
小脑动静脉血管畸形(Cerebellar arteriovenous malfor- mations ,AVMs)占所有脑动静脉血管畸形的10%-14% ,与大脑AVMs相比,小脑AVMs更易形成血肿和造成神经系统功能障碍,考虑到它的破坏性,提倡早期对未破裂的病灶进行手术干预是合理的,通过传统的枕下后正中、乙状窦后和小脑幕下小脑上入路和这些入路的联合就可以较为容易的暴露小脑AVMs。
手术解剖
每一侧小脑半球均有小脑幕面、岩面和枕下面,并且每面都有与之相关连的沟,分割小脑半球为小叶,小脑镰走行于两个小脑半球之间,形成小脑后切迹,与小脑蚓部相邻。在小脑的下部,小脑扁桃体延伸入小脑延髓池,在中线被小脑谷分割,小脑谷深部通过正中孔进入第四脑室。
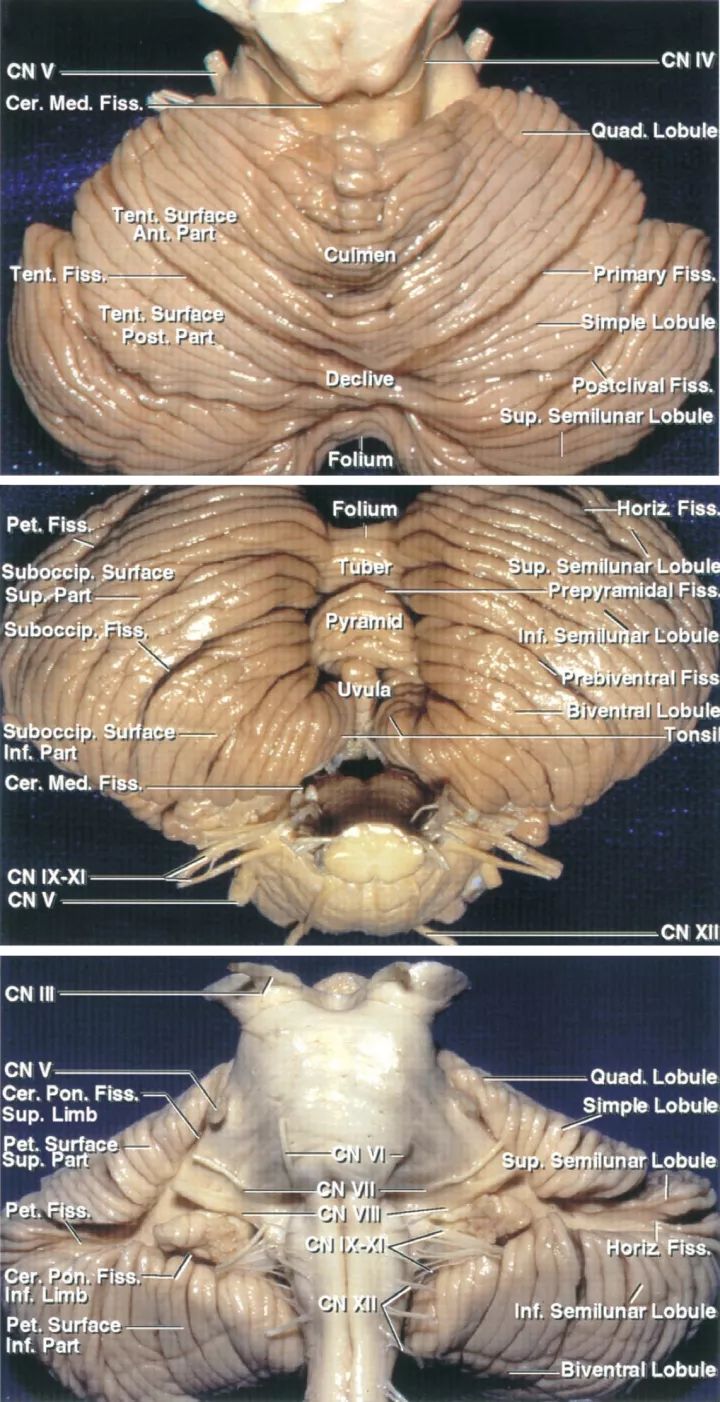
Figure1:小脑的幕面(顶部)、枕下面(中间)和岩面(底部)及相关的解剖,这些面的命名基于其表面覆盖的解剖结构。
小脑上动脉皮质支、小脑前下动脉和小脑后下动脉形成小脑的主要供血动脉并参与形成小脑AVMs.
小脑上动脉(SCA)可分为四段:
1. 脑桥中脑前段(S1):此段从SCA的起始部到脑干的前外侧,行经动眼神经的下方。
2. 脑桥中脑外侧段(S2):从脑干前侧向尾侧达三叉神经根部,进入小脑中脑裂。
3. 小脑中脑段(S3):此段走形于小脑中脑裂中最后与颅神经( IV)相伴行通过一系列发夹样弯曲达小脑幕缘。
4. 皮质段(S4):起自小脑中脑裂,供应小脑幕部表面。这段分叉形成头侧干和尾侧干,分别供应上蚓部和半球表面,这些主干也发出细小的小脑前动脉供应深部的小脑核,当它们成为穿通动脉供应AVMs时显得尤其重要。
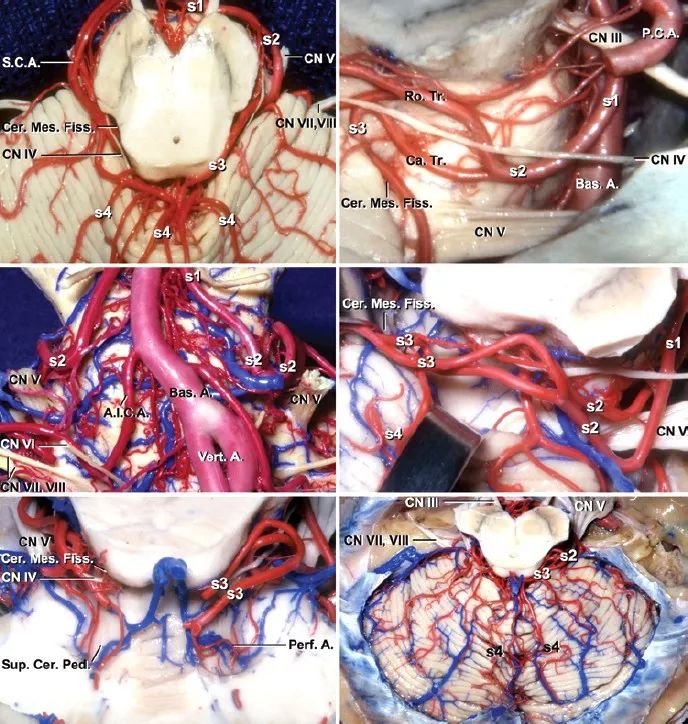
Figure2:图示SCA相关的分段解剖,早期辨认和闭塞起源于这些血管干的与AVM相关的动脉是处理幕面及小脑桥脑角AVMs的关键操作。
小脑前下动脉可分为四段
1. 脑桥前段(A1):从AICA的起点至下橄榄长轴的延长线,与颅神经(VI)出脑部分相接触。
2. 脑桥外侧段(A2):从脑桥前外侧边缘通过桥脑小脑脚向上达绒球,其终末分支包括:迷路动脉,回返穿通动脉,弓状下动脉。
3. 绒球小脑脚段(A3):从绒球上部到小脑桥脑裂,一般头侧和尾侧干围绕颅神经(VII/VIII)。
4. 皮质段(A4):起自小脑脑桥裂远端,供应小脑岩部表面。

Figure3:图示小脑前下动脉相关的分段解剖。
小脑后下动脉(PICA)可分为五段:
1. 延髓前段(P1):此段位于延髓的前方,穿过舌下神经根,到下橄榄的中部边界。
2. 延髓外侧段(P2):此段始于下橄榄的最突出处,终止与橄榄外侧的舌咽神经、迷走神经和副神经根的起点水平。
3. 延髓扁桃体段(P3):此段于橄榄的外侧下降至小脑扁桃体下极,腹侧折返上升止于扁桃体内侧中部水平。
4. 膜帆扁桃体段(P4):此段于扁桃体内侧中部上升至第四脑室顶转向尾部向后至扁桃体二腹裂(扁桃体上/头侧弯曲) 此段发出分支供应第四脑室脉络丛和下髓帆。
5. 皮层段(P5):此段离开扁桃体二腹裂,内外两条分支分别供应下蚓部及扁桃体/小脑半球。扁桃体上动脉分支是供应大的AVMs的穿通血管的来源。

Figure4:图示小脑后下动脉相关的分段解剖。
小脑的静脉解剖结构被分为三组
浅静脉供应
1. 幕部表面:半球上静脉和上蚓静脉。
2. 枕下表面:半球下静脉和下蚓静脉。
3. 扁桃体部:扁桃体内、外侧静脉和扁桃体回返静脉。
4. 岩部表面:半球前静脉。
深静脉供支
1、 小脑中脑裂静脉:紧邻第四脑室顶上半部走行。
2、 小脑延髓裂静脉:邻近第四脑室顶下半部引流。
3、 小脑脑桥裂静脉:临近外侧隐窝。
桥静脉
1. 大脑大静脉组:引流小脑上表面,在中线加入Galen静脉。
2. 幕部组:引流小脑幕部表面,进入窦汇或幕窦。
3. 岩部组:引流小脑岩部表面,进入岩上窦和岩下窦。
上述动脉的皮质段大部分与小脑AVMs维持动静脉分流相关,这些皮质段包括 s4 SCA 及a4 AICA也包括 p4 和p5 PICA。S3和 s4远端(嘴侧)的分支发出令人敬畏的深部白质的供支血管,这给切除深部AVMs时带来巨大的技术挑战。
小脑动静脉血管畸形切除术
处理小脑AVMs显微手术的复杂性源于后颅窝的有限空间和附近脑干及颅神经的脆弱性,神经结构直接相关只有小脑AVMs浸润及到达小脑核团时才可以被观察到(枕下型),小脑AVMs 基于解剖分布分为五个亚型。
我发现处理大的小脑AVMs深部白质的供血动脉比处理大脑深部的AVMs更具有挑战性,技术难度最可能与小脑存在的大量白质动脉丛相关。
小脑幕AVMs
小脑幕AVMs是单边的实性结构,主要接受来自于SCA的半球分支,这些分支沿前和外侧边缘汇聚到病灶,静脉回流通过半球上静脉向前汇入Galen静脉和向后汇入窦汇。
这些病灶的手术入路通过旁正中幕下小脑上入路,病人侧卧位,颈部弯曲,有助于小脑幕面的充分暴露,在小脑幕上的分离中,腰大池引流装置的安置便于早期脑脊液引流,避免需要清除小脑延髓池上的颅骨,这种方法去除覆盖横窦的颅骨,便于移动横窦抬高硬膜,这样提供一个直达小脑上的通道。
在暴露AVM的基础上,我仔细观察病灶表面的边界及动脉化的半球引流静脉,为了获得足够的小脑上空间可能需要牺牲非动脉化的桥静脉。核心操作是沿引流静脉周围将病灶切除,并阻断来自于SCA皮质分支的供血动脉,血肿形成为这步操作提供理想的突破面。
进一步环形切除病灶,向上移动病灶,辨认深部供血动脉,随着这些动脉的中断,引流静脉变成深蓝色,一旦所有的供血动脉分离和切断,这时可以阻断主要的引流静脉,切除病灶,注意避免对滑车神经的热损伤和牵拉损伤,滑车神经行走在小脑幕切迹的硬膜小叶内。
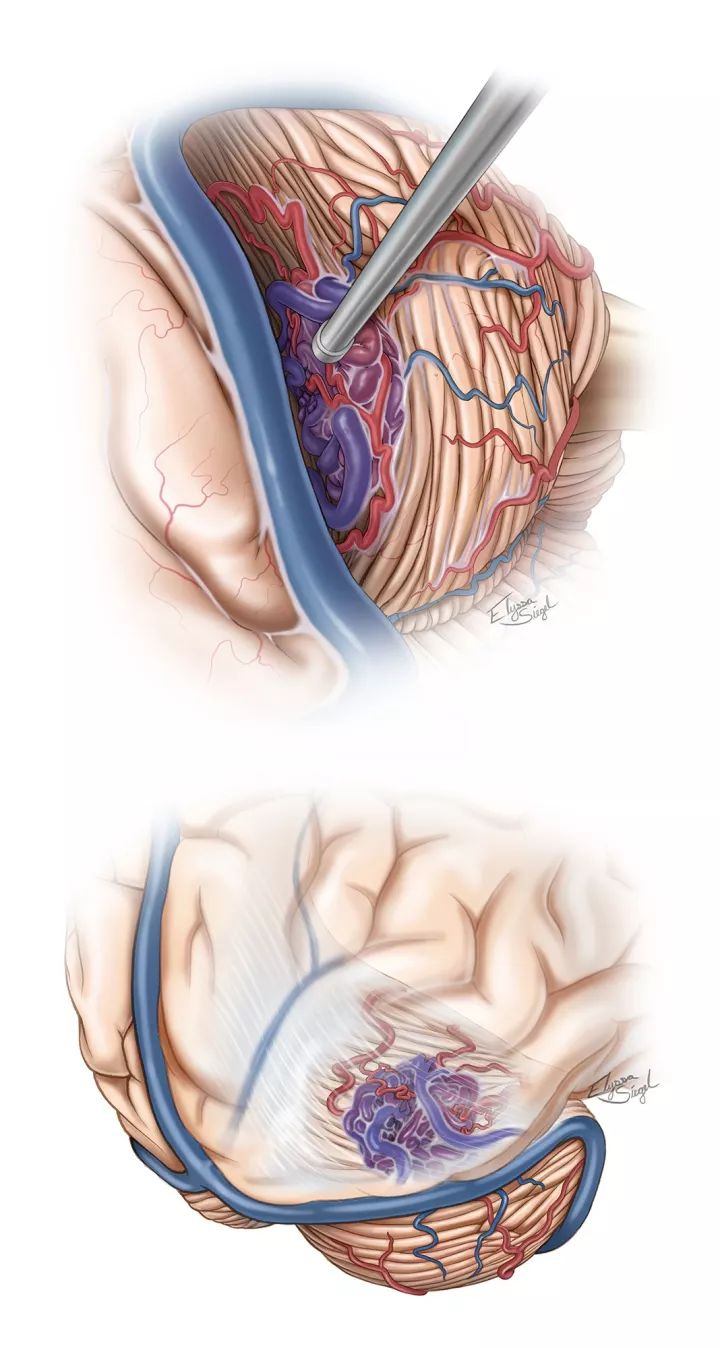
Figure5:展示一个典型的小脑幕部AVM的术者视角,注意供血动脉和引流静脉,第二张素描图展示另一个视角的血管结构。通过小脑幕上切除AVM,其与AVM相关的桥静脉需要被保留,这些静脉的一部分行走在小脑上进入Galen静脉。
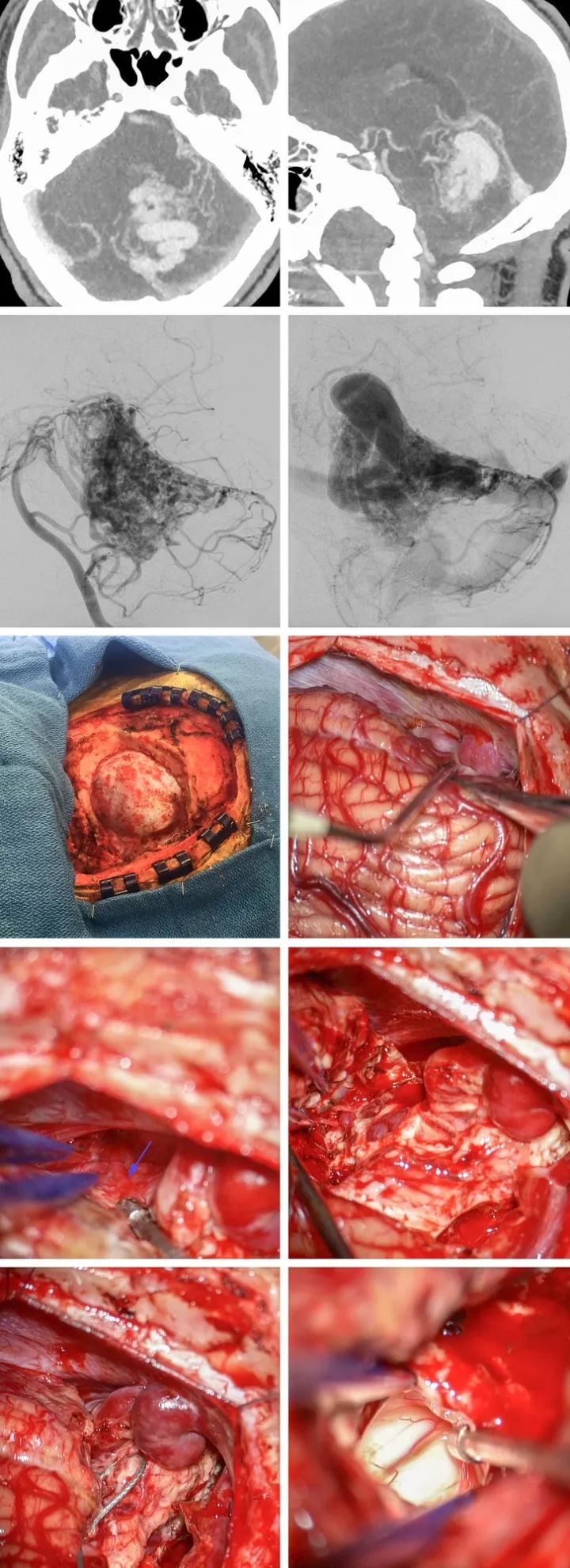
Figure6: 一个大的小脑幕部AVM及术中相关解剖,前两排展示畸形的血管构筑情况,病人侧卧位,常规单侧枕下开颅,辨认大的动脉化的半球引流静脉并保护(第三排),SCA的分支供血动脉正位于引流静脉的后部,辨认分离阻断,病灶环形分离(第四排),病灶分离后,引流静脉变暗,阻断后分离,进入第四脑室确保畸形的室周部分被完整切除(最后一排)。
枕骨下AVMs
枕骨下AVMs也是单边的实体结构,上部接受来自SCA(s4)的血液供应,外侧是AICA(a4)及下部是PICA(p5),静脉回流通过半球表面的静脉及蚓静脉,进入窦汇后横窦融合。
我采用单侧枕下入颅,向外侧或上部延伸大的病灶分别采用枕下联合乙状窦后入路和或联合小脑上入路。
我更喜欢病人侧卧位,颈部稍弯曲,这种体位能让我在显微操作时长时间坐下操作,这样也可以依靠重力引流术区的血液及脑脊液,中线旁直切口或曲线切口开颅,硬模十字打开,打开正中孔引流脑脊液(或腰大池引流)使小脑压力降低。
枕骨下AVMs和引流静脉都是表浅的,硬膜打开就很容易发现,在外侧和内侧分别识别半球静脉和蚓静脉,上述供血动脉分支依次电凝切断。
枕骨下AVMs无需关注言语中枢,除非深部白质的供血血管延伸入小脑核,一旦表浅动脉分离开,沿病灶实质环形切除病灶,并同时处理深部供血动脉。

Figure7:显示了枕骨下AVMs的血管构筑结合,术者观点强调早期分离皮质表面供血动脉的重要性(上图),深部白质的供血动脉也是相当强大和复杂的(下图),这些供血动脉扩展到四脑室水平并接近深部小脑核(穿支)。
小脑扁桃体部AVMs
扁桃体部AVMs是小脑AVMs最不常见的亚型,位于枕骨下表面的尾侧区域,这些病灶通常是单侧的,主要由同侧PICA供血,引流静脉通过内/外扁桃体静脉和小脑回返扁桃体静脉。
标准后正中枕下开颅,旁正中或曲线切口就很容易暴露病变,更靠近尾侧的病灶,暴露正中孔上部顶和C1椎板切除能达到最佳的暴露。在小脑扁桃体下辨认近侧PICA,并向远端追寻AVM的终点,起源于PICA近端的分支血管需要被保护。标准环形切除病灶使病灶向上移动可扩大操作视野,并能很好的控制PICA的p4/p5段的分支血管。言语功能不需要关注,但是延髓、 颅神经IX, X, XI, 和PICA的热损伤必须避免。
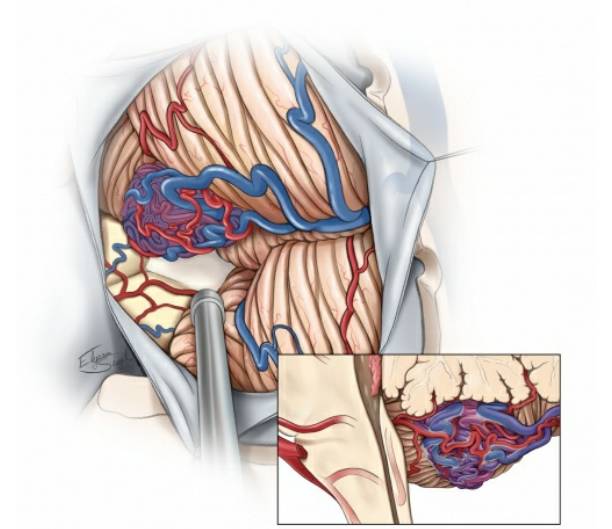
Figure8: 小脑扁桃体部AVMs的血管构造,注意PICA的分支分布。
小脑岩部AVMs
岩部AVMs是单侧病变,供血动脉通过AICA分支,静脉引流通过半球前静脉和小脑脑桥裂静脉,后融入岩上窦。这些AVMs是唯一在解剖上与脑桥延髓结合部相关,尤其与CN V 和CN VII/VIII复合体临近。

Figure9:岩部表面AVM的解剖相对脑干和颅神经是高度变异的,注意来自AICA和SCA的供血动脉分支,和融入岩上窦的引流静脉。
暴露病灶扩大乙状窦后入路是理想的选择,病人被放置为公园长椅位,肥胖和体积庞大的病人需要侧卧位避免颈部过度扭曲,术中采用脑干听觉诱发电位监测。开颅暴露横窦-乙状窦的结合处及去除乙状窦的覆盖,沿静脉窦边缘切开硬膜。
分离小脑桥脑池上的蛛网膜,并释放脑脊液,可首先暴露病灶的前部边界,脑干和颅神经与病灶前缘相对,所以在AVM的切除过程中,可处于无损伤状态。
在三叉神经平面头侧辨认供血动脉SCA的分支,尾侧颅神经IX, X和 XI 平面是AICA和PICA的分支为供血动脉,AVM深面的切除,需要切除病灶外侧小脑的一部分,向前移动病灶从小脑中脚分离,以至于到达病灶的内侧边界,这种操作为AICA的a3和a4段的供血动脉分支提供足够的视野,这些血管分离,完整的环形切除病灶。
尽管岩部AVMs无功能区定位,但术区前部神经结构是很危险的,因此,掌握脑桥、小脑中脚和颅神经V/VII/VIII复合体的毗邻解剖结构是至关重要的。

Figure10:一个65岁的男性自发小脑出血,诊断岩部AVM,由SCA和AICA供血(第一排)。左侧乙状窦后入路暴露一个动脉化的岩静脉(紫箭头)和一个在三叉神经附近的正常的引流静脉(蓝色箭头), 暴露起源于AICA的供血动脉分支(红色箭头)(第二排,左侧图片),其它的AICA的供血动脉分支在AVM的下极被发现并分离(第三排),最后,SCA的分支血管离断,病灶切除(最后一排)。
蚓部AVMs
蚓部AVMs是最常见的小脑AVM的亚型,大部分位于上蚓部,上蚓部病灶接受双侧SCA的分支供血,另一方面,下蚓部病灶接受双侧PICA的分支供血。正如我们想的一样,静脉引流类型是不同的,上部的病灶进入上蚓静脉后汇入Galen静脉,下部病灶进入下蚓静脉后进汇入窦汇。

Figure11:一个典型的蚓部AVM的病理解剖,SCA供血动脉和引流静脉(术者视角,上图),从非手术视角的矢状位模式图可进一步阐明病理。
蚓部AVMs通过适当的枕下开颅暴露,对上蚓部病变,另外行小脑上颅骨切除,病人侧卧位或公园长椅位,颈部弯曲使小脑幕表面大致垂直于病人冠状面。
对于上蚓部的病变,其坐位和协和体位也是适用的,术前腰大池引流使脑张力下降,避免硬膜打开时小脑疝出,基于AVM头尾侧位置切除平面是不同的。
蚓部AVM这种类型的独特的特点是接受双侧动脉供血,因此需要双侧枕下开颅,在手术切除过程中,寻找蚓部双侧的供血动脉,这种特点具有重要的实际意义。
因为蚓部AVM体积可以很大,我有时切除覆盖病灶边缘的小脑后蚓部的一小部分,为移动病灶得到很好的暴露,并能切除深部的供血动脉,这个步骤对于切除深部蚓部AVM尤其重要。
枕下入路通道接近SCA a4段分支,其供应顶盖及中脑后部,需要被很好的保护,通过相对保守蚓部横切的方式,最小程度的降低小脑缄默症的风险, 蚓部AVMs危及小脑核,深部白质供血动脉需小心处理,避免动脉回缩进入深部白质,形成后颅窝血肿,导致术后致命的危险因素。
 Figure12:一个相对弥散的小脑上蚓AVM,椎动脉血管造影的侧位及前后位(顶图), AVM通过中线枕下入路切除(第二组)。小脑上入路暴露AVM上蚓引流静脉,注意动脉化的引流静脉汇入Galen静脉(第三排),AVM在小脑山顶部表面,在最底部图片中病灶是很明显的。
Figure12:一个相对弥散的小脑上蚓AVM,椎动脉血管造影的侧位及前后位(顶图), AVM通过中线枕下入路切除(第二组)。小脑上入路暴露AVM上蚓引流静脉,注意动脉化的引流静脉汇入Galen静脉(第三排),AVM在小脑山顶部表面,在最底部图片中病灶是很明显的。
术后管理
在后颅窝AVMs,术后2-3天的护理中严格控制收缩压(~20%正常术前血压以下)尤其重要,与高血压相关的血肿使病人产生不可逆和令人失望的结果。此外,术中血管造影尤其重要,因为AVM病灶剩余小的部分,也会形成扩大的血肿。以上两个因素对小脑AVMs尤其适用。
Contributor: Farhan A. Mirza, MBBS
DOI: https://doi.org/10.18791/nsatlas.v3.ch02.9
参考文献
Lawton MT. Seven AVMs: Tenets and Techniques for Resection.New York, Stuttgart: Thieme Medical Publishers, 2014.
Spetzler RF. Comprehensive Management of Arteriovenous
Malformations of the Brain and Spine. Cambridge: Cambridge
University Press, 2015
原著作者: Aaron Cohen ;
编译者:刘关政,开封市中心医院, 神经外科, 主治医师。
审校:王剑新,中国医科大学航空总医院,神经外科,博士后、主任医师。
终审:张洪钿,陆军总医院附属八一脑科医院 副主任医师,德国Frankfurt大学和汉诺威神经外科研究所博士后,北京军区神经外科研究所神经再生研究室主任。
【The Neurosurgical Atlas】血管病部分往期回顾
(点击下方链接就可以查阅全文翻译)
动脉瘤术中临时阻断技术的应用技巧
脑动静脉畸形手术的基本原则
动脉瘤术中破裂的处理策略
后交通动脉瘤手术技巧
后循环动脉瘤:夹闭还是栓塞?
巨大大脑中动脉瘤手术技巧
动脉瘤性蛛网膜下腔出血的诊断和评估
前循环动脉瘤:夹闭还是栓塞?
基底动脉动脉瘤:颞下入路
胼周动脉瘤手术技巧及策略
基底动脉瘤:翼点入路
脉络膜前动脉动脉瘤手术技巧
脑干海绵状血管瘤
AVM术中破裂和并发症处理
硬脑膜动静脉瘘的手术原则
面肌痉挛微血管减压术的手术技巧及策略
动静脉畸形手术切除细节
微血管减压术治疗三叉神经痛
大脑中动脉动脉瘤
顶枕叶动静脉畸形
栓塞治疗后动脉瘤的二次手术夹闭
脑干动静脉畸形
幕上海绵状血管畸形
床突旁动脉瘤
颞叶动静脉畸形
海绵状血管畸形的评估
会议信息和学习班的发布、咨询、报名,参与编译及审稿投稿,品牌合作,请找“神外助理”!加好友方式:微信搜“149321040”; 注:会议信息免费发布。
神外专业微官网,识别二维码体验



点击下方“阅读原文”查看英文原文(下载需要等待2分钟)
↓↓↓














