病例资料
孕妇,
38
岁,临床孕周
20
周
+4
,腹胀
3
个
月余,间断腹痛
20
余天收住消化内科,既往人工流产史及剖宫产史。查体
:
血压
107/67 mmHg
,
中度贫血貌
,
腹膨隆
,
全腹压痛
,
宫体增大至孕
4
~
5
个
月大小,双下肢轻度水肿。既往检查:临床孕
6
周时首次
B
超示宫内早孕,胚胎存活;孕
17
周时因左下腹阵发性胀痛就诊,
B
超示宫内环状无回声区,子宫前壁回声杂乱,子宫腺肌症可能,宫内活胎,左肾盂扩张积液;孕
18
周时彩超示腹腔积液,血常规示血红蛋白
88 g/L
。入院考虑腹水原因待查、失血原因待查。入院复查血常规示:血红蛋白
66 g/L
。妇科彩超示:胎儿存活,瘢痕子宫。腹盆部超声示腹腔积液、左肾盂输尿管扩张,孕
21
周
+1
复查妇科三维彩超示宫腔内异常强回声、腹腔积液。孕
22
周
+3
孕妇腹痛加重,腹部拒按,左右子宫不对称,行
MRI
检查示:宫体、宫颈呈空虚状态,腹盆腔内可见
17.6 cm×11.0 cm
妊娠物,成形胎儿、羊水、胎盘均可见,胎盘体积偏小,邻近腹盆腔内组织受压移位,腹盆腔积液(血),孕妇压迫性肾积水,多考虑子宫间质部妊娠或腹腔妊娠
(图1~3)
。进一步阴道
B
超检查示左侧肌壁至间质部妊娠,单活胎,孕妇腹腔积液
。急诊手术,术中诊断:肌壁间妊娠,孕
23
周
+1
,疤痕子宫,子宫破裂,左侧子宫角处陈旧性出血,大网膜覆盖粘连,孕妇双侧压迫性肾积水,腹腔内陈旧性积血。
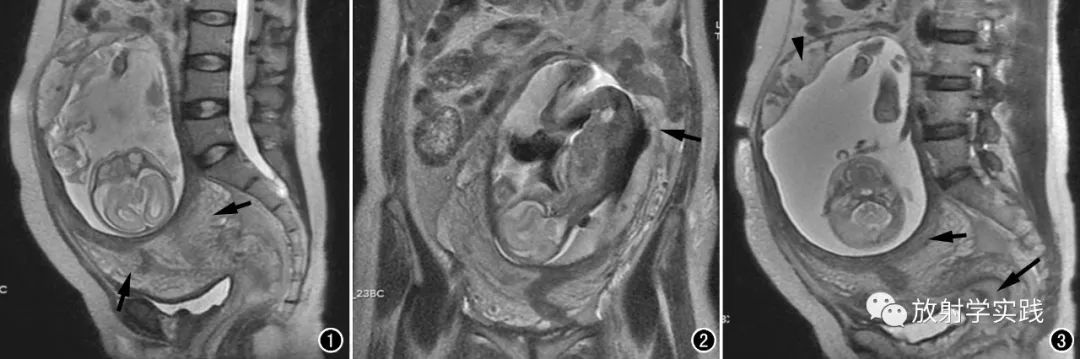
图1 矢状面SSFSE序列示妊娠囊、胎儿、羊水、胎盘等附属物,以及未撑开而增厚堆积的子宫肌壁(箭)。
图2 冠状面SSFSE序列示子宫形态为孕期非正常形态,整体左偏,妊娠囊左上方周围包膜较正常的子宫壁薄,为大网膜覆盖包裹(箭)。
图3 矢状面SSFSE序列示孕妇后下盆腔内空虚的子宫下段(长箭),妊娠囊与其关系密切,但未见其相通,余方位则与下方子宫肌层分界不清(短箭),胎盘(P)体积较小且不均质,可能因其附着处血供不足并伴缺血坏死。
讨论
异位妊娠是妇产科最常见的急腹症之一,指受精卵在子宫体腔以外着床
[1]
。子宫肌壁间妊娠(
intramural pregnancy
,
IMP
)是指受精卵在子宫肌层内着床发育,四周被肌层组织包围
[2]
,其与宫腔及输卵管腔不相通,在所有类型异位妊娠中其发生率低于
1%
[3]
。腹腔妊娠也是一种罕见而严重的异位妊娠,指妊娠位于输卵管、卵巢及阔韧带以外的腹腔内,分原发性和继发性两种,后者较多见,此类病早期误诊率极高。本病孕妇属高龄孕妇,有人工流产史及剖宫产史
,
为疤痕子宫,受精卵相对较易植入子宫肌层。植入子宫肌层的孕囊随孕周增大,周围包饶的肌层不完整较菲薄而极易发生破裂,孕妇孕
17
周左右自感下腹痛与此进程相关,增大的孕囊破入腹腔继发腹腔妊娠,继发双侧压迫性肾盂积水,腹腔妊娠通常会有典型的持续性腹痛和
/
或胃肠道症状
[4]
,进入腹腔的孕囊可形成慢性网膜包裹,形成假子宫壁,胎盘由于附着处血运减少,实质体积发育较小。若未及时明确诊断,到了孕中晚期,孕囊持续增大,周边包膜将破裂,直接危及孕妇生命。
孕妇早孕超声无异常发现,可能与子宫、孕囊较小有关,其与正常妊娠表现均为由四周肌组织包饶的妊娠囊
,
同时也跟此类病极为罕见有关。孕
17
周
超声显示子宫前壁肌回声杂乱,提示子宫腺肌症可能,临床上肌壁间妊娠发病率极低,早期较子宫腺肌症较难鉴别。入院后多次超声检查未见明显妊娠异常,与孕妇腹痛明显,腹部拒按检查受限、操作者手法有关,且此时孕囊较大,子宫肌层受压变薄,与孕囊的关系异常较难发现。
早期子宫肌壁间妊娠与正常宫内妊娠、其他部位异位妊娠超声图像相似,易混淆。鉴别要点包括准确评估妊娠囊与子宫腔、子宫内膜、子宫肌层关系以及子宫形态
[2]
,必要时需结合
MRI
检查。中晚期子宫肌壁间妊娠,需着重观察孕囊与子宫的位置关系,其与子宫腔、输卵管腔均不相通,且子宫没有小囊、憩室及先天畸形均为关键点
[5]
,关注孕囊包膜粗细及形态,联合
MRI
检查具有重要价值。
本病例患者孕早期出现腹胀、腹痛、贫血等临床症状后,多次超声检查未见明显异常,至孕中期(约22周)胎囊于左侧子宫角处已穿破子宫肌层继发腹腔妊娠,症状加重。MRI有明显优势:有良好的软组织分辨力、能大视野观察,能更准确的掌握这些重要信息














