姚银蓥 熊季霞 周亮亮 葛玉芳
南京中医药大学卫生经济管理学院
【摘要】
目的
为建设健康中国,进一步完善分级诊疗体系提供对策建议。
方法
从基层首诊和双向转诊入手,运用系统动力学对推行分级诊疗体系的影响因素进行模拟分析。
结果
基层医疗机构服务质量有待提升,加上基层缺乏优质的设施、设备条件,医院医师下转积极性不强,医疗保险差异化比例不明显等问题影响了基层首诊率的提高和双向转诊的顺利推行。
结论
为推进健康中国建设,完善分级诊疗体系,应提高基层医疗机构的实力,推进基层首诊,加强医疗机构之间的分工协作,实现双向转诊,合理调整医疗保险报销差异化比例,加强医疗保险的激励与约束机制。
【关键词】
分级诊疗;系统动力学;基层首诊;双向转诊
2015年,国务院《关于推进分级诊疗制度建设的指导意见》中,提出建立适应国情的分级诊疗制度,形成“基层首诊、双向转诊、急慢分治、上下联动”的新秩序。2017年,国务院印发《“十三五”深化医药卫生体制改革规划》提出:为建立科学合理的分级诊疗制度,应坚持居民自愿、基层首诊、政策引导、创新机制,鼓励各地结合实际推行多种形式的分级诊疗模式,到2020年,建立基本符合国情的分级诊疗制度。近年来,各地因地制宜,制定适宜本地区的分级诊疗政策,但在推行的过程中仍存在诸多不顺。因此,本研究以系统动力学模型分析影响分级诊疗体系推行的主要因素,为分级诊疗制度的进一步完善提供意见。
1.1 资料来源
本研究通过在中国期刊全文数据库(CNKI)上查找、阅读有关分级诊疗影响因素的相关文献和收集《中国卫生和计划生育统计年鉴》公布的2015年有关医院和基层医疗机构的相关数据进行分析,以了解分级诊疗的实施情况。
1.2 研究方法
系统动力学是一门吸取系统论、反馈理论和信息论的精髓,运用计算机模拟技术融合诸家于一炉,能进行定性和定量研究的学科
[1]
。本研究根据文献查阅和理论分析找出影响基层首诊和双向转诊的主要因素,使用系统动力学软件 VensimPLE6.4绘制因果关系图及流图,从而构建系统动力学模型,根据 2015 年医院和基层医疗机构就诊量的相关数据,对不同的转诊率进行仿真模拟,定量描述就诊量随之产生的变化,为分级诊疗体系的顺利推行提供建议。
目前,学术界对影响分级诊疗体系推行的因素研究较多,有的从患者角度,有的从医护人员角度,有的从医疗保险角度。朱小凤等
[2]
通过对遂宁市各级医疗机构的患者调查发现医疗保险报销类型和就业状况的不同,患者的就医意向会表现出差别;辛艳等
[3]
提出基层医师服务能力弱,医疗设备和医院环境影响患者就诊选择;刘寿等
[4]
对青海省2个市和6个民族自治州的卫生人员进行抽查,发现基层业务水平和医疗设施、设备情况是影响分级诊疗的第一因素;Goldfield O等
[5]
提出,美国的基层医疗卫生服务机构关注本卫生服务机构患者的健康状况,对患者进行健康管理,同时为患者开展常见病的首诊和出院后的康复治疗服务;付强
[6]
指出,医疗保险能报销是成功建立分级诊疗模式付费制度的保障;方鹏骞等
[7]
指出,当前我国医疗保险差异化报销比例不明显,影响了患者去基层就医。
综合以上学者的观点,可以发现推行分级诊疗体系的影响因素主要有患者自身情况、基层医师服务能力、基层医疗机构医疗设施、设备条件、基层医疗机构就医环境、基层医疗机构的服务质量、医疗保险报销差异化比例。除了以上影响因素外,还包括基层医师工作积极性、基层医师薪酬水平、医院的创收动机和医院医师的行为规范等方面。
3.1 分级诊疗体系中影响基层首诊的因果关系
影响分级诊疗制度建立的因素有很多,而基层首诊无疑是一个重要的影响因素。基层首诊的增加一定程度上表明基层医疗机构就诊的患者量也会增加,其因果关系可见图1。
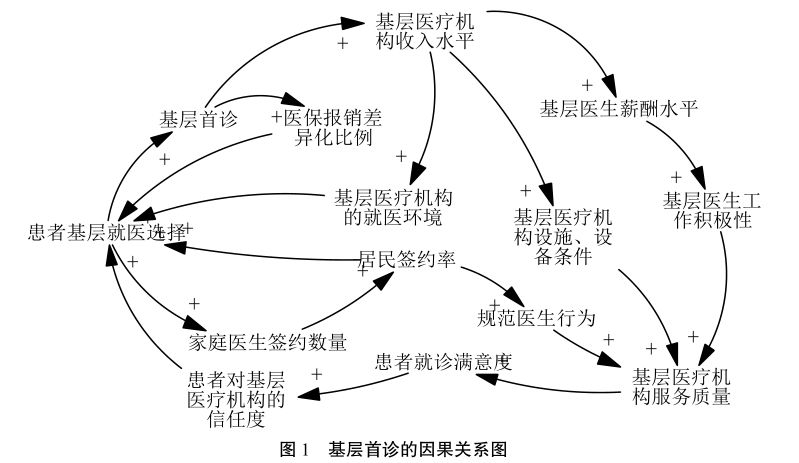
✔与基层首诊直接相关的正反馈回路共有四条,分别为:a:基层首诊→医疗保险报销差异化比例→患者基层就医选择→基层首诊;b:基层首诊→基层医疗机构收入水平→基层医疗机构的就医环境→患者基层就医选择→基层首诊;c:基层首诊→基层医疗机构收入水平→基层医疗机构设施、设备条件→基层医疗机构服务质量→患者就诊满意度→患者对基层医疗机构的信任度→患者基层就医选择→基层首诊;d:基层首诊→基层医疗机构收入水平→基层医师薪酬水平→基层医师工作积极性→基层医疗机构服务质量→患者就诊满意度→患者对基层医疗机构的信任度→患者基层就医选择→基层首诊。
✔分析这四条反馈回路,可以发现既存在相同的环节,又存在不同的作用机制,从反馈回路 a 可知,通过影响医疗保险报销差异化比例可以进一步影响患者就医选择;从反馈回路b可知,基层医疗机构收入水平的增加有利于改善基层医疗机构的就医环境,从而使患者基层就医选择受到影响;从反馈回路c可知,基层医疗机构收入水平的提高进一步改善了基层医疗机构设施、设备条件和服务质量,从而提高了患者就诊的满意度和对基层医疗机构的信任度,使基层首诊增加;从反馈回路d可知,基层医疗机构收入水平的增加会使基层医师薪酬水平增加,影响基层医师的工作积极性,而基层医师积极性的提高又会影响其提供的服务质量,进一步提高患者的满意度。总之,影响基层首诊的主要因素是医疗保险报销差异化比例、基层医疗机构就医环境、基层医疗机构设施、设备条件、基层医疗机构服务质量、患者就诊满意度、患者对基层医疗机构的信任度、基层医师薪酬水平、基层医师工作积极性、患者基层就医选择。
3.2 分级诊疗体系中影响双向转诊的因果关系
根据上文可知,双向转诊也是影响推行分级诊疗体系的一个十分关键的因素。而当前向上转诊容易,向下转诊难影响了分级诊疗的顺利推行,因此以下分析双向转诊的影响因素,如下图2。
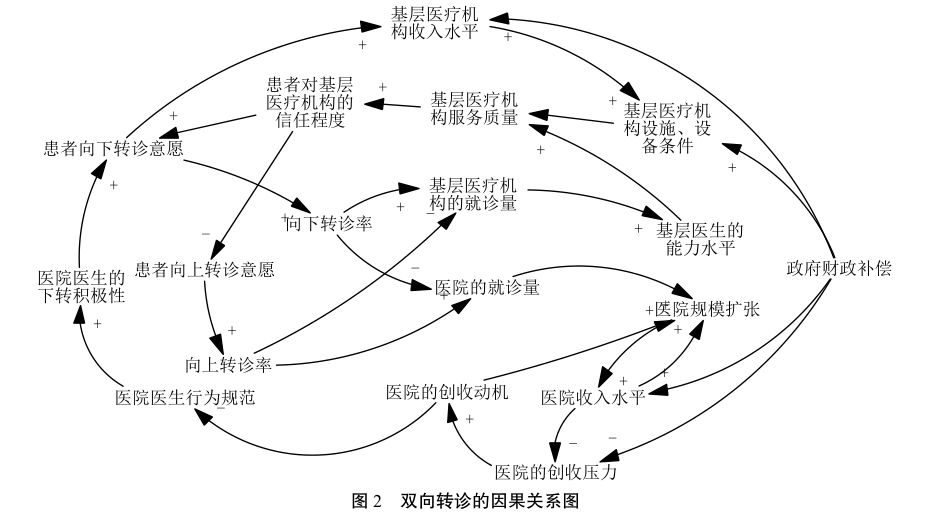
✔与向下转诊率直接相关的反馈回路有两条:a:向下转诊率→基层医疗机构的就诊量→基层医师的能力水平→基层医疗机构服务质量→患者对基层医疗机构的信任度→患者向下转诊意愿→向下转诊率;b:向下转诊率→医院的就诊量→医院规模扩张→医院收入水平→医院的创收压力→医院的创收动机→医院医师行为规范→医院医师的下转积极性→患者向下转诊意愿→向下转诊率。
✔分析这两条反馈回路可以发现,a为正反馈回路,向下转诊率的增加影响基层医疗机构就诊量的增加,提升基层医师的能力水平,提高了基层服务质量和患者对基层医疗机构的信任度,促进患者向下转诊。b为负反馈回路,向下转诊率的增加使医院的就诊量减少,进而影响医院规模扩张,减少了医院的收入水平,增加了医院的创收压力,增强医院的创收动机,医院医师行为规范减弱,从而影响了医院医师的下转积极性,减少了患者向下转诊意愿,降低向下转诊率。
✔与向上转诊率直接相关的反馈回路也有两条:c:向上转诊率→医院的就诊量→医院规模扩张→医院收入水平→医院的创收压力→医院的创收动机→医院医师行为规范→医院医师的下转积极性→患者向下转诊意愿→基层医疗机构收入水平→基层医疗机构设施、设备条件→基层医疗机构服务质量→患者对基层医疗机构的信任度→患者向上转诊意愿→向上转诊率。d:向上转诊率→基层医疗机构的就诊量→基层医师的能力水平→基层医疗机构服务质量→患者对基层医疗机构的信任度→患者向上转诊意愿→向上转诊率。
✔分析这两条反馈回路,可以发现这两条均为负反馈回路。其中 c反馈回路表明,向上转诊率的增加使医院就诊量也增加,进一步扩大了医院的规模,提高了医院的收入水平,减轻了医院的创收压力,减弱医院的创收动机,进一步规范医院医师行为,提高医院医师的下转积极性和患者向下转诊意愿,同时,使基层医疗机构的收入水平增加,基层医疗机构设施、设备条件进一步完善,提高服务质量,增强患者的信任度,减轻患者向上转诊意愿。而 d反馈回路表明,向上转诊率使基层医疗机构的就诊量减少,影响基层医师的能力水平,降低基层医疗机构服务质量,患者对基层的不信任度增加,最终导致患者向上转诊率增加。
✔综上所述,影响双向转诊的因素主要有基层医疗机构就诊量、基层医师的能力水平、基层医疗机构服务质量、基层医疗机构收入水平、基层医疗机构设施、设备条件、患者向下转诊意愿、患者对基层医疗机构的信任度、医院就诊量、医院规模扩张、医院收入水平、医院的创收压力、医院的创收动机、医院医师的行为规范、患者向上转诊意愿。
3.3 推行分级诊疗体系影响因素的模型流图
根据上文的因果关系图和相关文献分析可知,影响分级诊疗制度顺利推行的主要因素为是否能实现基层首诊和双向转诊,其中最主要的因素为是否能实现向下转诊,因此本研究建立分级诊疗体系影响因素的模型流图(图3)。

本系统动力学模型包含两个子系统:医院就诊量子系统和基层医疗机构就诊量子系统,医院就诊量与向上转诊人次数有关联,基层医疗机构就诊量与向下转诊人次数及基层首诊人次数有关联,因此通过调整向上转诊率、向下转诊率和基层首诊率分别影响向上转诊人次数和向下转诊人次数及基层首诊人次数。
4.1 模型工具的选择
Vensim可以用来描述系统动力学模型的结构,模拟系统运行,通过以图形和编辑系统语言的方式建立系统动力学模型
[8]
。本研究使用系统动力学建模软件Vensim PLE 6.4进行仿真模拟,时间设定为5年,步长为1年。
4.2 模拟结果分析
依据2015年全国医院和基层医疗机构的诊疗人次数,运用Vensim PLE 6.4模拟各方案对未来五年医院和基层医疗机构就诊量的影响。
4.2.1 影响基层医疗机构就诊量的模拟结果分析
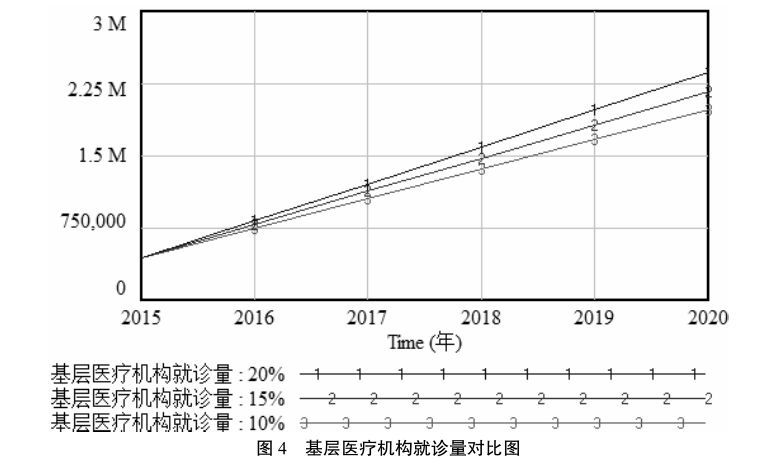
以2015年的基层医疗机构就诊量为基线,通过改变向下转诊率和基层首诊率来影响基层医疗机构的就诊量。从图4可以看出,随着向下转诊率的提高,基层医疗机构的就诊量随之增加,当2015年基层医疗机构的就诊量为434 193万人次,基层首诊率固定不变,向下转诊率为10%时,到2020年基层医疗机构的就诊量增加到1.972 88e+006万人次,当向下转诊率提高到 20%时,基层医疗机构的就诊量显著上升。说明向下转诊率对基层医疗机构就诊量有显著影响。
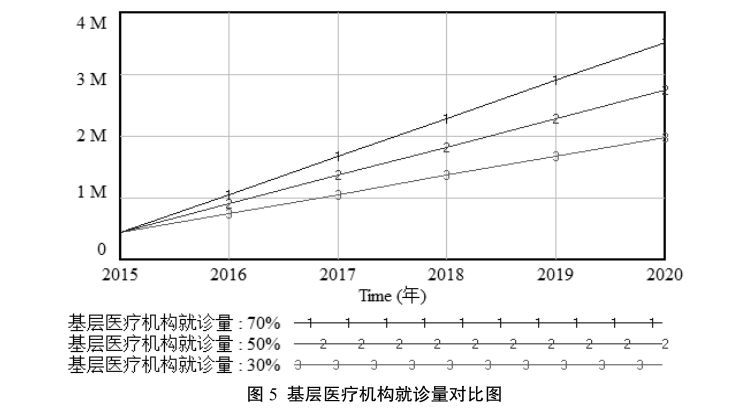
从图5可知,通过改变基层首诊率,对基层医疗机构就诊量也有显著影响。目前,为积极推行分级诊疗体系,各地相关部门规定到 2018 年基层首诊率不低于 70%,促成基层的就诊人数增加。但是向下转诊率和基层首诊率的提高并不是一帆风顺的,基层医疗机构的就诊量难以显著提升,阻碍了分级诊疗体系的建立。主要原因是基层医疗机构设施、设备不健全,基层医师能力水平有限影响了其提供的服务质量,增加了患者对基层的不信任度,影响基层首诊人数的增加,再加上基层医疗机构认为接受向下转诊的患者所获收益明显低于接受首诊患者所获收益,导致其不愿接受下转,同时,医院医师的下转积极性不高,医院为追求自身利益最大化,不愿下转患者
[9]
。
4.2.2 影响医院就诊量的模拟结果分析
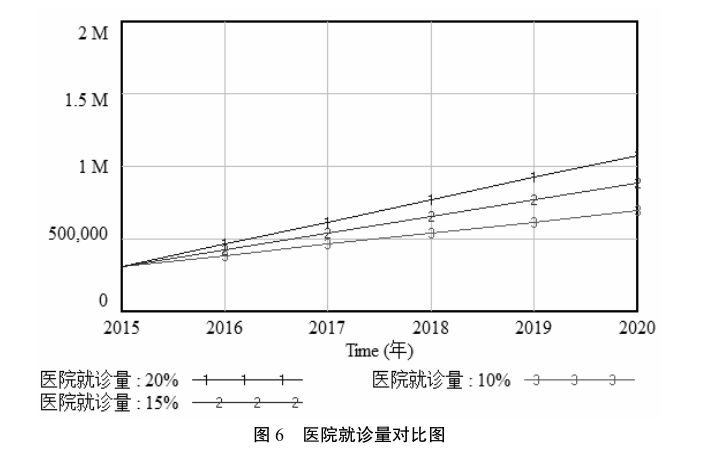
根据2015年医院就诊量为基线,通过改变向上转诊率来影响医院就诊量。从图 6 可以发现,随着向上转诊率的增加,医院就诊量亦会增加。但是,要想顺利推行分级诊疗,单纯依靠提高向上转诊率固然是不正确的,需要合理控制向上转诊率,降低医院门诊就诊量,将一般性疾病下沉到基层医疗机构。
4.2.3 影响医院和基层医疗机构就诊量的模拟结果分析
分级诊疗的顺利推行需要有效控制医院就诊量和提高基层医疗机构就诊量。根据上文可知,可以通过改变向上转诊率来影响医院就诊量,改变基层首诊率和向下转诊率来影响基层医疗机构就诊量,该方案为突出双向转诊对分级诊疗体系建立的影响,因此仅考虑向上转诊率和向下转诊率,将基层首诊率视为固定值。从图 7 可知,当向上转诊率与向下转诊率都为 5%时,医院与基层医疗机构就诊量所受影响并不显著,要想实现双向转诊,推动分级诊疗制度顺利建立,需要将向下转诊率控制在15%左右,甚至超过 15%,以此提高基层医疗机构的就诊量,而向上转诊率应保持在 10%左右,能有效控制医院就诊量的增长速度。

综合以上分析结果可以发现,双向转诊的实施程度对分级诊疗体系的顺利推行影响很大。向下转诊率和基层首诊率的提高促使基层医疗机构就诊量的增加,向上转诊率的提高促使医院就诊量的增加。因此,应合理调控基层首诊率、向下转诊率和向上转诊率,不能仅提升一方面,应逐步使基层首诊率提高到70%以上,大幅度提高向下转诊率,使向下转诊率不低于 15%,合理控制向上转诊率,使其控制在10%左右。
5.1 提高基层医疗机构的实力,推进基层首诊
根据上文所述,影响基层首诊的因素很多,主要问题存在于基层,加上我国对人们要求的基层首诊并非强制意义上的基层首诊,人们仍然有自由选择就诊的权益
[10]
,从而阻碍了分级诊疗的顺利推行。因此,为解决上述问题,推进基层首诊,需要提高患者对基层医疗机构的信任度,做到政府强制要求实施基层首诊,对不按规定的患者实施惩罚;政府还要加大财政补贴力度,改善基层医疗机构的设施、设备条件和基层就诊环境
[11]
;为激发基层医师的工作积极性,需提高基层医师的薪酬水平;同时,基层医疗机构加强重视人才培养,定期组织医师参加学术研讨会,交流彼此的经验和教训,提高自身的实力。
5.2 加强医疗机构之间的分工协作,实现双向转诊
从目前我国分级诊疗实施的情况来看,阻碍其推行的一个重要原因就是上转容易下转难,上转容易主要是因为向上转诊具有明确的标准,而向下转诊缺少明确的标准,使向下转诊存在难题,因此需要建立适合当前发展的向下转诊标准,明确患者和医师的职责,使其严格遵守相应的规定
[12]
;同时,为解决这一问题,还需要加强医疗机构之间的分工协作,有效协调医疗机构之间的利益关系。医院相比基层医疗机构拥有充足的医疗卫生资源和优秀人才,为实现患者向下转诊,可以将医院的优质医疗资源下沉到基层医疗机构;医院也可以安排专科医师坐诊基本医疗机构,向基层医师提供咨询和培训服务;同时,可以实行上级医疗机构全面托管基层医疗机构,如基层医疗机构的日常医疗行为、学术培训等,以提升基层医疗机构流程的标准化和规范化;基层医疗机构需树立责任意识,按照规定及时上转患者,加强与其他医疗机构之间的联系与合作。
5.3 合理调整医疗保险报销差异化比例,加强医疗保险的激励与约束机制
当前,我国的医疗保险政策尚需完善,一些社区卫生服务机构提供的医疗服务尚未归入医疗保险的报销范围,加上医疗保险报销差异化比例并不明显,使患者感受不到在基层医疗机构就诊的便利程度,影响了分级诊疗制度的推行。因此,政府应进一步完善我国的医疗保险报销政策,合理制定医疗保险报销范围,适当提升医疗保险报销差异化比例,使患者主动去基层医疗机构就诊;同时,根据医疗保险的承受能力,适当增加向下转诊的报销比例,从而提高患者在基层医疗机构就诊的积极性。