临床工作中,药物性/医源性疾病是指在药物治疗过程中产生的有害于患者的不良反应,有些是单一药物产生,而有些是药物之间的相互作用。后者往往较难识别,因此要求临床医生在疾病的治疗过程中必须掌握丰富的药理学知识。
患者,女性,75 岁,因「头晕 1 周,加重 3 天」入院。
现病史:
患者 1 周前无明显诱因下出现头晕,伴恶心呕吐,有步态不稳,多次摔倒,曾就诊于我院急诊,查颅脑 CT 示右侧枕部皮下血肿,未予特殊处理,近 3 天自觉头晕症状加重,为进一步诊治入院。病程中无言语含糊,无肢体麻木无力,无视物重影,无吞咽困难,无耳鸣耳闷听力下降,无发热、上感史。
既往史:
有「高血压病、冠心病、抑郁症」病史,长期口服「非洛地平 2.5 mg bid,舍曲林 50 mg qd,奥氮平 5 mg qn」。
查体:
BP145/85 mmHg,神志清楚,言语流利,对答切题,双侧瞳孔等大等圆,直径 3.0 mm,对光反射灵敏,眼球各方向活动自如,无口角歪斜,伸舌不偏,四肢肌张力、肌力正常,双侧指鼻试验阴性,双侧巴氏征(-),脑膜刺激征阴性。
辅助检查:
颅脑 MRI 示:大脑皮层下动脉供血不足伴老年性脑改变,两侧基底节区、放射冠多发腔梗(陈旧性),左侧顶部钙化。心电图:T 波低平。心脏彩超:左室舒张功能减退,二尖瓣钙化伴轻度返流,主动脉瓣钙化伴轻中度返流。
治疗:
氯吡格雷 75 mg qd,阿托伐他汀 20 mg qn,非洛地平 2.5 mg bid,舍曲林 50 mg qd(自备),奥氮平 5 mg qn(自备),己酮可可碱 0.2 g 静滴 qd,病程中呕吐曾 2 次肌注甲氧氯普胺止吐。
病情演变:
患者经治疗后,头晕和呕吐症状改善,但出现意识水平下降(昏睡)、高热,伴肢体肌张力强直表现。
完善血、尿、粪便常规、降钙素原、血培养,胸腹部 CT 等检查均未见异常。
建议腰穿检查,家属未同意。脑电图亦未能配合检查。
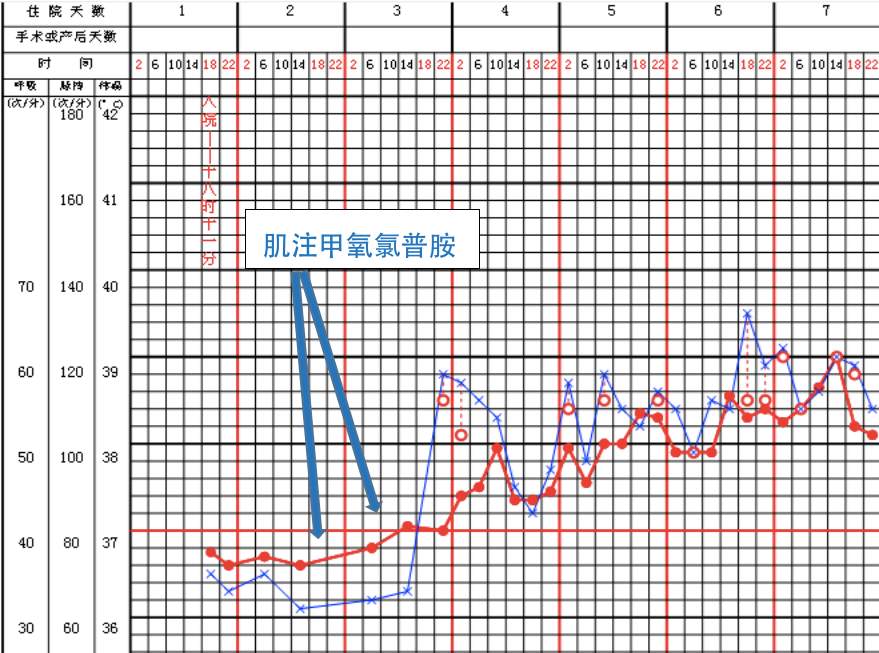
来源:作者提供
随着体温的波动,患者生化肌酸激酶由入院时的正常水平(
85U/L
)进行性上升至 608U/L。
患者入院体温正常,入院后出现高热,结合患者高热、意识水平下降、肌张力增高、肌酸激酶升高,同时病程中有应用多种多巴胺受体拮抗剂(甲氧氯普胺、奥氮平),考虑恶性综合征。
调整治疗:
停用舍曲林及奥氮平,加用金刚烷胺 0.1 g tid 鼻饲,溴隐亭 2.5 mg tid 鼻饲。
患者体温迅速下降,意识状态好转至清醒,肌酸激酶水平下降。
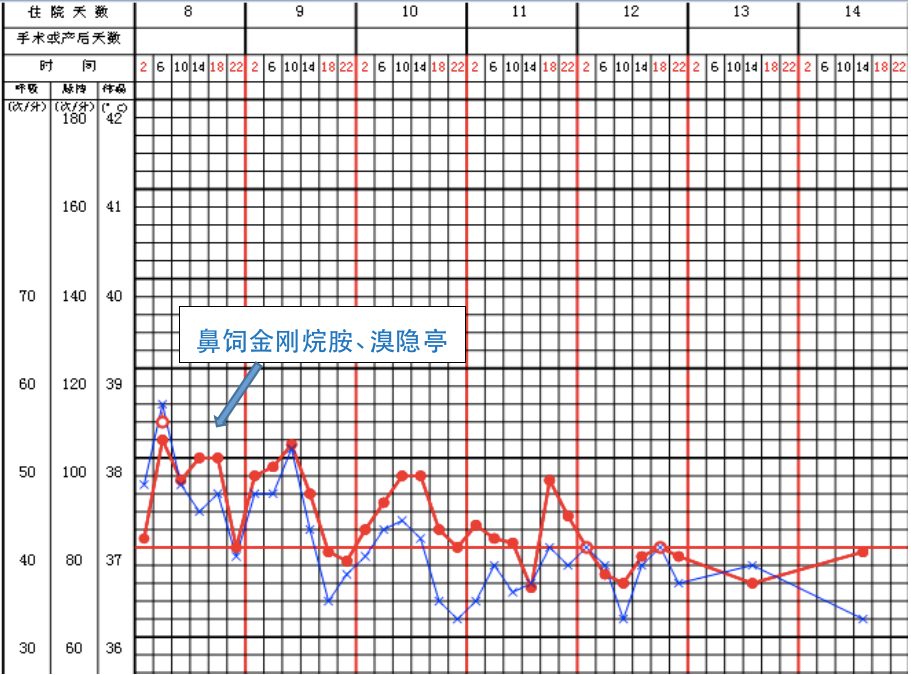
来源:作者提供
什么是恶性综合征
恶性综合征( Neuroleptic malignant syndrome, NMS)由法国精神病学者 Delay 于 1960 年首次报道,是指抗精神病药物所致的一种少见的、严重的药物不良反应,其临床特征主要为发热、肌强直、自主(植物)神经功能紊乱和明显的精神症状 [1]。
哪些药物可导致
-
几乎所有抗精神病药物,精神分裂症与中枢多巴胺功能紊乱高度相关,绝大部分抗精神病药通过拮抗多巴胺 D2 受体改善症状,如氯丙嗪、氟哌啶醇、氯氮平、奥氮平等。
-
阻断中枢多巴胺通路的一些非抗精神病药物(甲氧氯普胺等)。
-
帕金森病治疗过程中一些抗帕金森病药物如普拉克索、金刚烷胺和左旋多巴的减量和停药也能引起 NMS。
可以看出,抗精神病药物并非是造成恶性综合征唯一的原因。
天天肌注的甲氧氯普胺,你真的了解它吗?看看说明书

来源:截图自用药助手
发生机制
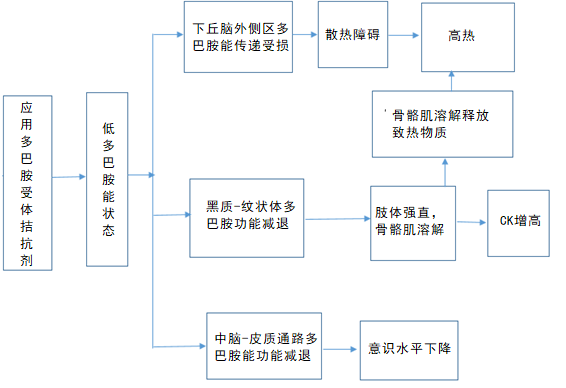
来源:作者提供
诊断标准
DSM-5 有关 NMS 的诊断要点 [2]:
-
在症状发生前 72 小时内使用过多巴胺受体拮抗剂;
-
体温过高(至少两次口腔测量> 38.0℃),伴大量出汗;
-
广泛的肌肉僵直,严重时被描述为「铅管样」,可能与其他神经性症状相关(例如,震颤、流涎、运动不能、肌张力障碍、牙关紧闭、肌阵挛、构音障碍、吞咽困难、横纹肌溶解症);
-

















