1.基本情况
李某,女,2岁。神经母细胞瘤外院1程化疗后3周入我院。
2.现病史
患者于2013-12月无明显诱因出现双侧髋关节疼痛伴跛行,当地医院腹部CT:左侧肾上腺区占位性病变,约7.7cm*6.5cm,考虑神经母细胞瘤。
骨扫描:左侧额顶骨、枕骨骨质代谢异常,考虑骨转移,胸骨骨质代谢增高。头颅MRI:脑膜多发病变,转移?骨髓涂片:小圆细胞,呈巢状或菊花团状排列肿瘤细胞,提示神经母细胞瘤骨髓转移。N-myc(-)。
外院按神经母细胞瘤Ⅳ期高危组于2013-12-27行CAV(环磷酰胺、吡柔比星、长春新碱)方案化疗1程,化疗后骨痛症状消失。
2014-1-16转诊至我院,查神经元特异性烯醇化酶(NSE)升高 ,VMA(香草扁桃酸)/Cr(肌酐)及HVA(高香草酸)/Cr(肌酐) 升高,骨髓涂片提示神经母细胞瘤骨髓转移。彩超:左侧肾上腺区实质性肿块,大小约54*53mm。胸片未见异常。
3.体格检查
浅表淋巴结无明显肿大,左侧额部可扪及一约2.0cm
*
1.5cm大小结节,眶周无瘀斑。心肺无特殊。腹平软,无压痛和反跳痛,未扪及包块,肝脾无肿大。
4.辅助检查
2013-12-24外院CT:左侧肾上腺区占位性病变,约7.7cm*6.5cm,考虑神经母细胞瘤。
2013-12-27外院颅脑MRI:脑膜多发病变,转移可能。
2013-12-30外院ECT:左侧额顶骨、枕骨骨质代谢异常,考虑骨转移。
2014-1-14本院会诊外院骨髓片:见散在和成团分布的恶性肿瘤细胞,此类细胞体积较大,圆或类圆形,胞浆量多,浅蓝色,有脱落感,细胞之间有纤维丝相联,核圆形、椭圆,偶见凹陷,核染色质较粗,大部分可见数量不等核仁。
2014-1-14我院骨髓片:片尾偶见恶性肿瘤细胞,此类细胞体积较大,圆或类圆形,胞浆量多,浅蓝色,有脱落感,细胞之间有纤维丝相联,核圆形、椭圆,偶见凹陷,核染色质较粗。
2014-1-16本院NSE 87.56ng/ml,VMA/Cr 51.8mmol/mmol, HVA/Cr 95.7mmol/mmol。
5.入院诊断
左肾上腺神经母细胞瘤Ⅳ期 高危组
6.治疗及转归
2014-1-18至2014-3-26在我院继续行
VIP
(依托泊苷、异环磷酰胺、顺铂)/CAV化疗3程。3程后骨髓:
完全缓解(CR)
。4程后复查CT:左肾上腺一约6cm*6cm*5.8cm肿块,伴腹膜后淋巴结转移,未除外盆腔左侧淋巴结转移,疗效:原发灶及额部转移灶疾病稳定(
SD
),骨髓转移灶CR。
2014-4-17在中山一院行左肾上腺肿瘤完整切除术+腹膜后淋巴结清扫术。术后病理示:节细胞神经母细胞瘤,盆腔膀胱后方髂血管旁转移(2/2),腹腔淋巴结未见肿瘤(0/14),术后复查腹部CT未见肿瘤残留。
2014-4-20于外院行奈达铂+VP16方案化疗1程。考虑原方案效果欠佳,2014-5-13、2014-6-4我院改VIT(长春新碱、替莫唑胺、伊立替康)化疗2程。复查颅脑MRI:左侧额部肿块,大致同前。经本院儿童肿瘤MDT会诊,建议手术切除额部转移灶及术后行腹部原发灶及颅脑转移灶放疗。
2014-7-7在我院神经外科行左额骨病变显微切除术及左额部肿物切除,将受累颅骨完整切除并予钛网行颅骨修补。病理:节细胞神经母细胞瘤(分化型),累及颅骨。术后本院颅脑MRI未见肿瘤残留。术后继续行VIT化疗4程。
2014-8-29开始行颅脑放疗(适形调强),第一段全脑放疗,剂量20.8Gy/13F,第二段脑膜转移灶局部推量14.4Gy/9F。
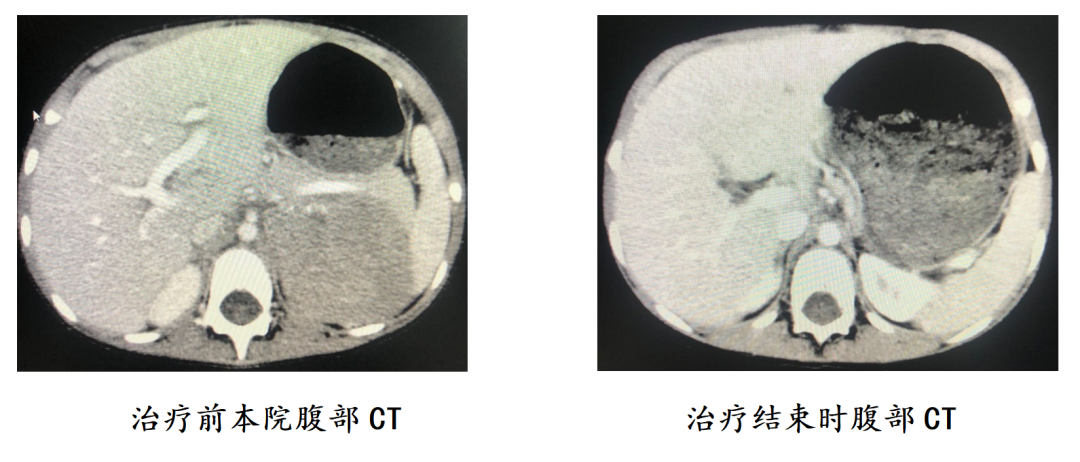
2014-10-23开始行腹部术区及淋巴引流区放疗(三维适形),剂量20Gy。放疗后复查胸腹盆CT、颅脑MRI、ECT、骨髓等检查,均未见肿瘤,疗效:CR。
2014-12月至2015-6月口服CTX+NVB维持化疗。
7.随访
患儿现停治疗5年,随访至2021-3-22,持续完全缓解。
神经母细胞瘤是最常见的儿童颅外实体肿瘤,三分之二患者初诊时已为晚期,原发部位多见于肾上腺、腹膜后等部位,远处转移常累及骨、骨髓。本例患者原发部位为左肾上腺。转移至腹膜后淋巴结、骨髓、额部及额顶骨,分期为Ⅳ期。患者年龄大于1.5岁,危险度为高危。
神经母细胞瘤可分泌儿茶酚胺,经体内代谢成VMA和HVA,经尿液排出体外。因此,尿的VMA和HVA相应升高,对于神经母细胞瘤具有较高灵敏度和特异度。在缺乏肿物病理的情况下,根据患者骨髓穿刺涂片发现特征性神经母细胞(小圆细胞,呈巢状或菊花团状排列)同时伴随尿儿茶酚胺代谢产物升高,可临床诊断神经母细胞瘤。本例初诊达到临床诊断标准,经化疗和手术后切除肿物病理,最终得到明确诊断。
高危组神经母细胞瘤预后差,
目前在化疗+手术+放疗±自体造血干细胞移植+免疫治疗的综合治疗模式下,5年总生存率约50%~60%。但目前对国内多数患儿而言GD2单抗尚不可及,国内儿童神经母细胞瘤患者的治疗主要为化疗+手术+放疗±移植+维持治疗的综合治疗模式。
本例患者为高危组神经母细胞瘤治疗的成功案例,该患者经化疗、手术、放疗多学科综合治疗后,达到完全缓解,至今停药无复发生存69月。究其原因:
另需注意的是,高危神经母细胞瘤也存在生物学上的异质性。N-myc扩增、ALK突变、节段染色体1p, 1q, 3p, 11q, 14q和17p的异常都是预后不良因素。本例患者无N-myc扩增,初诊时对化疗敏感,加上分层指导下的化疗、原发灶和转移灶完整切除,及原发灶、颅脑和局部放疗等一系列规范治疗,患者最终获得完全缓解,长期生存。
随着研究深入,危险度分层还需要结合生物学检查进一步细分。高危神经母细胞瘤需依靠多学科综合治疗,随着GD2单克隆抗体的引入,有望进一步提高中国高危神经母细胞瘤患者生存。





