
拔牙是最常见的口腔外科手术,常用于治疗牙周病、牙外伤、智齿炎症等多种口腔疾病。口腔是一个复杂的微环境,受口腔运动、唾液流动和细菌生物膜的影响。这些因素可能导致牙槽骨愈合延迟和拔牙后并发症的发生,给患者的美观和功能康复带来负担。
实现有效的拔牙窝愈合需要多学科的方法。
近年来,材料学和生物工程的最新进展为开发新的拔牙窝愈合的策略铺平了道路。

鉴于此,四川大学
韩向龙教授、赵行研究员等人
总结了拔牙窝愈合的基本过程和细胞-分子相互作用,深入研究了目前用于拔牙窝愈合的新兴生物材料,并提出了未来的发展方向,同时确定了生物材料在拔牙窝愈合的临床应用中所面临的挑战。
1.主要内容
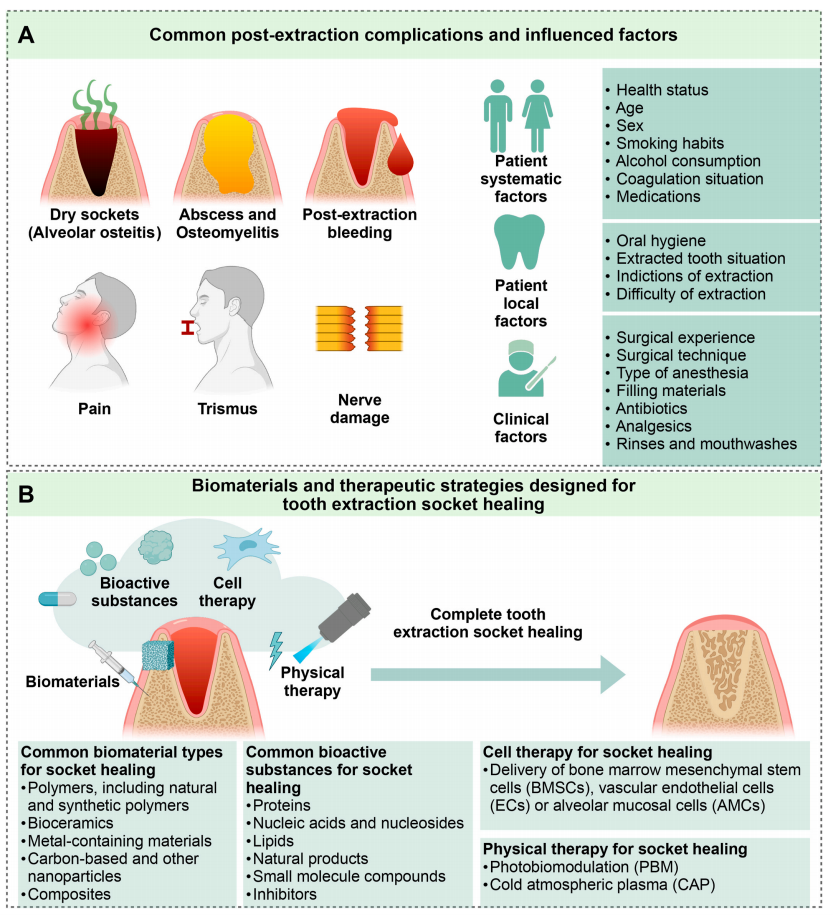
图1 拔牙窝愈合的并发症及处理策略
拔牙术后最常见的并发症包括牙槽骨炎、拔牙后出血、下牙槽和舌神经损伤等。在某些情况下,一些并发症可能扩展到上颌或下颌导致
骨折和皮下气肿
,严重的甚至会引起
脓毒性栓塞性脑梗死
。导致临床拔牙后并发症发生的因素可分为两大类:患者相关因素(全身和局部因素)和临床相关因素。患者全身性因素主要通过影响
免疫反应
导致愈合过程延迟和并发症风险增加,局部因素主要通过口腔菌群状态和手术创伤程度、口腔卫生状况、拔牙特征、拔牙指征和拔牙困难程度等因素影响愈合。临床相关因素包括外科医生的经验、所采用的手术技术、麻醉的类型、处理拔牙创面所用的材料等。因此,管理好拔牙部位,对于控制术后并发症,加速牙槽窝愈合,支持进一步种植和恢复性康复治疗具有重要的临床意义。促进拔牙窝愈合的策略包括使用物理疗法、细胞疗法、生物活性物质以及生物材料的使用。
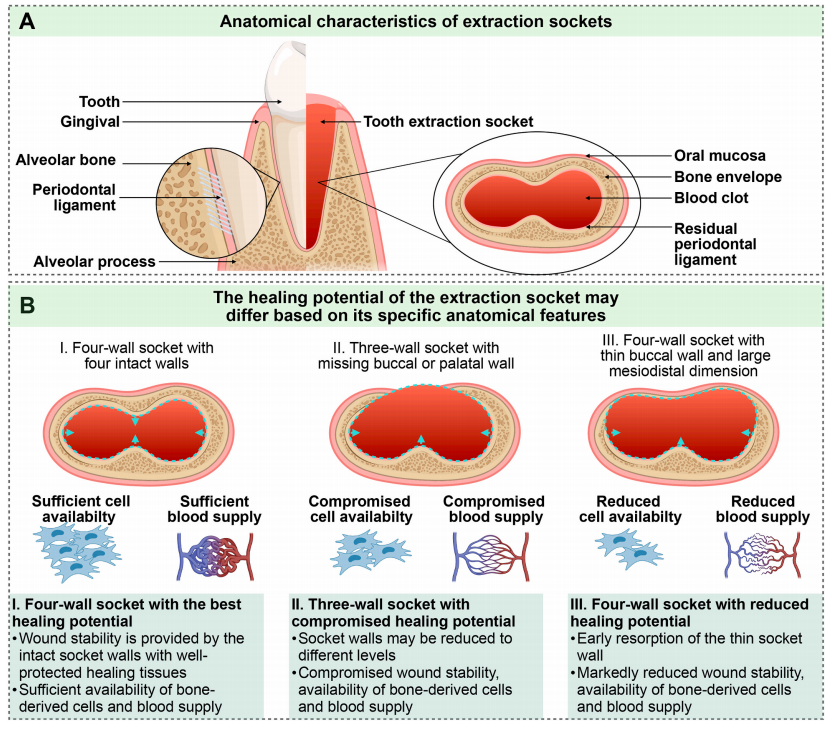
图2 拔牙窝愈合的解剖学基础
拔牙窝的解剖结构和自然愈合过程为新型生物材料的设计提供了灵感。首先,
牙槽突在牙齿发育、出牙和咀嚼功能中起着至关重要的作用
,是拔牙窝愈合的解剖学基础。牙槽骨构成了拔牙窝内窝壁的一部分,拔牙窝的形态特征则取决于牙齿的位置、倾斜度和缺陷的大小和形状。其次,
窝壁的数量也会显著影响拔牙窝的愈合和伤口的稳定性
。如果拔牙窝有四个完整的壁,通过稳定的血凝块、充足的血液供应和足够的骨细胞数量能够促进其愈合。然而,当其中一个骨壁受损或发生骨质流失时,愈合可能会受到影响。除此之外,周围骨壁的厚度也会影响窝骨愈合。因此,在开发材料时,必须考虑拔牙窝的稳定性,并为细胞和因子迁移提供一定的空间,从而促进组织愈合。
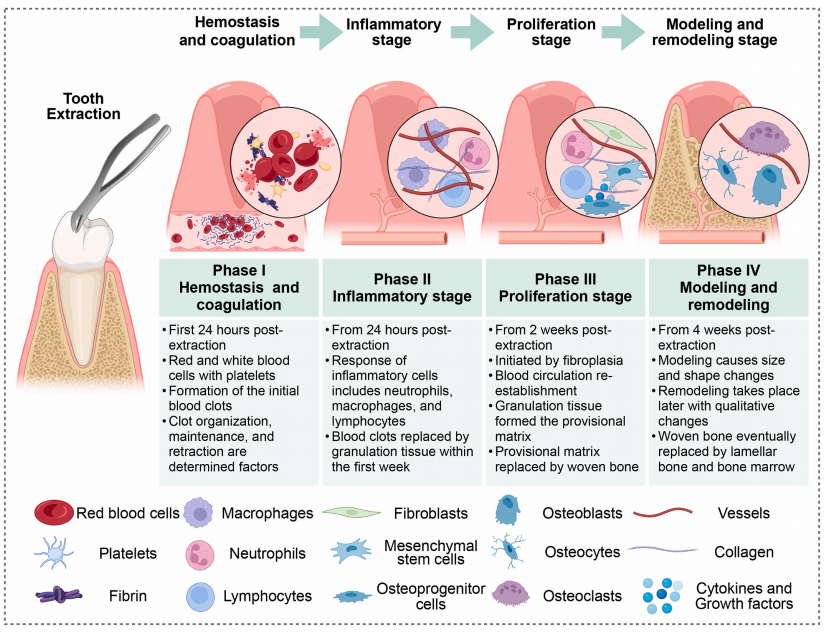
图3 拔牙窝愈合过程中的四个阶段
拔牙窝的愈合过程分为四个循序渐进的阶段,包括
止血凝血期、炎症期、增殖期和骨重塑期
。通常在拔牙15-30分钟内停止出血并形成血凝块,血凝块含有细胞因子和生长因子,能够招募免疫细胞和再生细胞,协调拔牙窝愈合的炎症和增殖阶段。在48-72小时内,炎症细胞向牙槽区迁移,
并释放生长因子招募间充质干细胞向成骨细胞迁移和分化
,
为新组织形成铺平道路。随后,成纤维细胞不断迁移和增殖,胶原蛋白和细胞外基质的分泌增加,为细胞粘附提供了额外的位点,促进组织修复。同时,血管和循环也在不断重建形成毛细血管网络。最后,拔牙窝的
新骨逐渐形成
,不断重塑直至出现正常的骨结构。
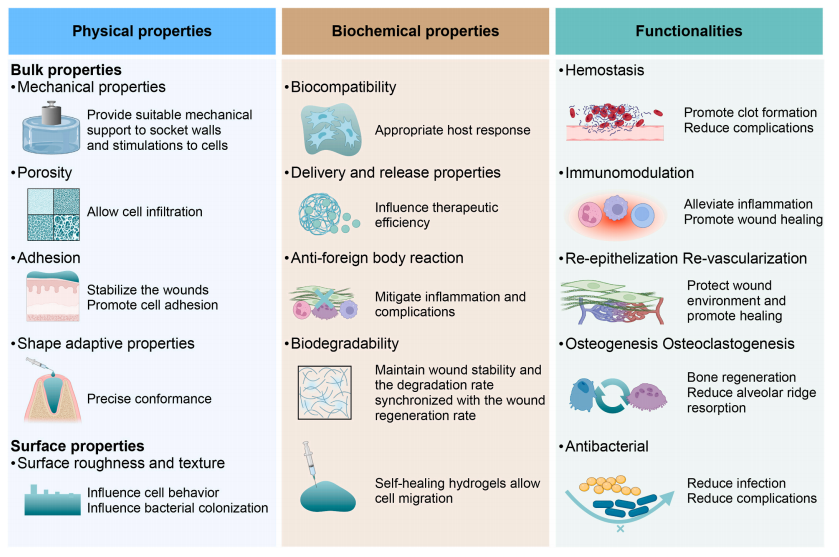
图4 临床应用的拔牙窝愈合生物材料的性能研究
拔牙窝的愈合过程中为拔牙窝愈和生物材料策略设计提供了基本原理。针对不同患者的临床需求,在设计生物材料时,必须有策略地开发具有特定临床需求的材料,仔细考虑每个关键特性,以维持生理微环境并达到治疗效果。目前,用于拔牙窝愈合的生物材料可分为填充生物材料和以膜为屏障的生物材料。
生物材料的设计需要注重其物理生化以及功能特性
。
物理特性主要包括生物活性和生物相容性,以及表面特性、孔隙度和厚度等;生化特性则需要考虑生物材料与微环境的相互作用以及治疗剂的释放等。功能特性要求生物材料能够适应伤口愈合的四个阶段。
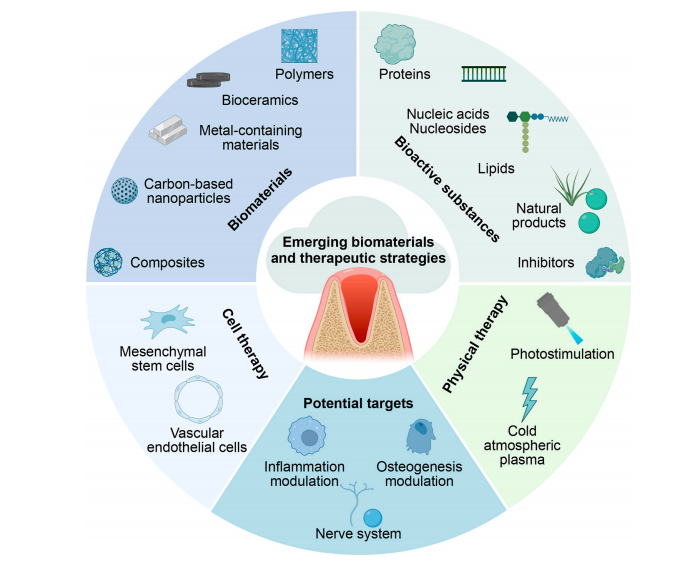
图5 拔牙伤口愈合的新兴生物材料和治疗策略
新兴生物材料疗法在拔牙窝愈合方面显示出巨大的潜力。与传统刚性支架材料相比,
许多新材料具有灵活性和可靠性,能够快速止血,加速组织愈合,降低感染风险
。
聚合物、生物陶瓷、纳米纤维、水凝胶和其他功能化的生物材料已经显示出良好的生物相容性和调节愈合微环境的能力。各种促进拔牙窝愈合的技术,包括
生物活性物质输送、组织工程、基因和细胞治疗、物理治疗和潜在靶点
,都在这些新的生物材料中取得了巨大的进步。
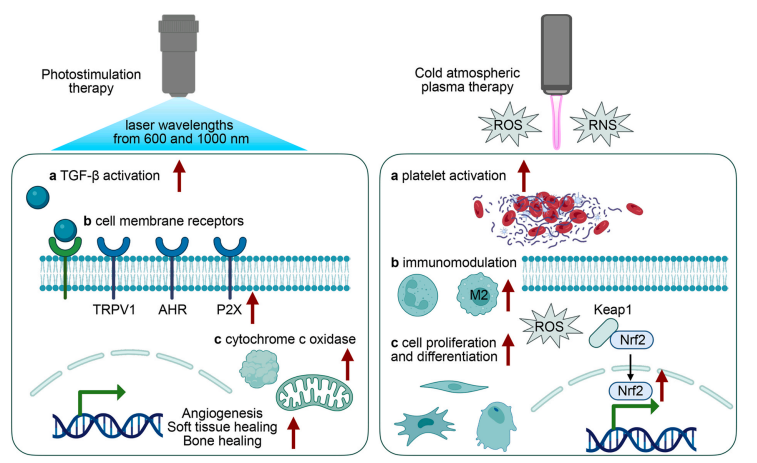
图6 物理治疗在促进拔牙窝愈合中的作用







