撰文:步步先生/南山小仙
来源:干细胞者说
自身免疫性疾病影响了世界上5%~8%的人口,给患者造成了巨大的痛苦,其中女性受到的影响尤为严重。近年来,干细胞疗法被用作一种新的治疗方法,逐步迈向临床试验,如自身免疫性疾病。
自身免疫性疾病
(Autoimmune Disease)
简称AID,
是一种免疫应答紊乱,机体免疫系统对自身抗原攻击,造成组织器官损伤和功能障碍的疾病,具有较高的致残率和致死率。
目前,至少有100种自身免疫性疾病(可查阅:
关于自身免疫性疾病,你知道多少种
),我们持续关注的主要有:
-
类风湿性关节炎
(RA)
-
多发性硬化
(MS)
-
系统性红斑狼疮
(SLE)
-
炎症性肠病
(IBD)
-
干燥综合征(
(SS
)
-
自身免疫性肝病
(AIH
)
-
01
-
炎症是抵御有害物质入侵生命的一种防御机制。通常,
炎症可由创伤、感染、恶劣环境因素和不良生活方式
(如吸烟酗酒,长期熬夜)
等引发
。免疫细胞保护机体,抵抗感染和其他疾病进展过程,并帮助机体损伤组织愈合。当察觉到敌人时,免疫细胞会派出促炎分子形成“
即时
炎症
”,一旦愈合过程发生就消失了,这对修复机体和对抗感染至关重要(
此时炎症反应对机体是有利的
)。
但当“即时
炎症”持续成“慢性炎症”,并影响
整个机体,炎症才成为身体真正的"问题"。慢性炎症是自身免疫性疾病的标志。
在自身免疫性疾病中,免疫反应被劫持。正常有序、有限的免疫过程失去控制,变成破坏性的炎症免疫反应。于是,这就开始恶性循环,促进全身性慢性炎症(造成机体免疫系统自我无序的攻击)。
炎症反应,相当于一个在“帮助”你开车的同时,长期反应过度的后座司机
。炎症反应会导致血液流动减少。没有良好的血液循环,细胞死亡和疤痕开始形成,最终导致组织和器官退化。
自身免疫性疾病
会破坏关节、肠道、结缔组织、内脏、神经和脑细胞。
-
02
-
在疾病或损伤部位,
间充质干细胞
可调动附近的细胞进行有效地工作。通过调节各种免疫细胞和刺激局部内源性组织特异性干细胞增殖分化,恢复机体工作,尽其所能减少炎症,平息过度活跃的免疫反应
。一旦“后座驱动”功能减弱,间充质干细胞就会继续工作,通过增加血液循环和血管新生,防止细胞进一步凋亡,并减少疤痕大小。最后,间充质干细胞成为组织再生的基石。
机体的自然愈合,有时候只是需要增援而已
。机体修复过程,涉及全身炎症和免
疫系统的恢复平衡机制。除了调节自身免疫病中的炎症免疫反应,愈合过程可以扩展到包括自身免疫病影响的器官的修复行动。 由于间充质干细胞的多种功能,可以促进血管新生,保护和支持神经元。可以再生隔离神经的髓鞘,支持肌肉和骨骼的结缔组织,以及关节软骨。
那么,间充质干细胞
(MSCs)
会是合格的炎症调控大师吗?
大约超过7000篇关于MSCs的论文在2018年发表,788项已经完成或正在进行的MSCs临床研究。自从20世纪70年代Friedenstein等人发现MSCs以来,MSCs就一直是学术界和临床转化研究的焦点。
MSCs具有自我更新和多向分化的潜能。由于易分离和易扩增的特点,MSCs成为再生医学中最常用的细胞。此外,因为具有
免疫调节特性
,MSCs 疗法为自身免疫病、炎症和血液病等疾病提供了一个很有前景的治疗手段。
-
03
-
在临床前和临床试验中,科学家一直努力探索间充质干细胞的治疗潜力,以期证明对自身免疫病治疗的安全性和有效性。
既往研究表明
,
间充质干细胞可以
抑制T淋巴细胞的增殖和功能,降低TNF-α的浓度,增加Treg细胞数量,调节炎症介质的表达。因此,间充质干细胞可用于调节自身免疫性疾病失衡的免疫状态。
类风湿关节炎
(Rheumatoid arthritis,RA)
是
全球最常见的全身性自身免疫性疾病
。其特征是关节炎症、滑膜增生以及进行性关节损害、软骨和骨破坏,最终导致残疾。
研究表明
RA的发病与机体免疫失衡有关。Th17细胞和Treg细胞的不平衡导致自身免疫反应激活,从而免疫细胞攻击关节。
利用MSCs的免疫调节功能来重构免疫系统,是当下研究方向。MSCs可通过不同的机制改善RA症状
(例如抑制Th17细胞,减少炎性因子并增加抗炎因子,上调Treg细胞水平等)
。
据文献报道
,研究者对9名难治性RA患者静脉注射1×10*6个自体骨髓间充质干细胞
(BM-MSCs)
。结果显示:BM-MSCs注射后,Th17细胞百分率显著下降,Treg细胞显著增加。疾病活动性评分
(DAS28-ESR)
及评价患者疼痛水平的视觉模拟评分
(VAS)
均明显降低。这些数据表明,
间充质干细胞对改善难治性RA有一定效果
。
▉
多发性硬化(MS)
多发性硬化症
(Multiple Sclerosis,MS)
是
最常见的一种中枢神经脱髓鞘疾病,属于慢性自身免疫性疾病
。目前,患病机制尚不清楚,一般认为反应性T细胞在自身反应性抗原的刺激下,造成中枢神经系统脱髓鞘和进行性神经变性。目前,药物治疗
(激素或免疫调节剂)
有助于减缓疾病进展,但副作用严重,且不能逆转。
据文献报道,在一项48名受试者的临床试验中,随机分三组:鞘内
给药、静脉
给药和空白对照,分别接受单次BM-MSCs输注和假注射对照。
结果显示,
接受单次BM-MSCs注射治疗的患者病情得到显著改善,在功能系统评分和影像学评估上也有明显缓解。同时,鞘内注射比静脉注射改善程度更大
。
▉
系统性红斑狼疮(SLE)
系统性红斑狼疮(SLE)是一种好发于育龄期女性的自身免疫病,以累及多脏器、产生自身抗体和免疫复合物为特征。其发病机制复杂,包括遗传及环境等诸多因素共同致病。
目前我国SLE发病率为(20-70)/10万,患病人数超过100万,且呈逐年增长趋势。
目前全球已经有1500多例SLE患者接受了MSCs治疗,其中大部分患者接受的是异体MSCs移植。
疗效方面
,
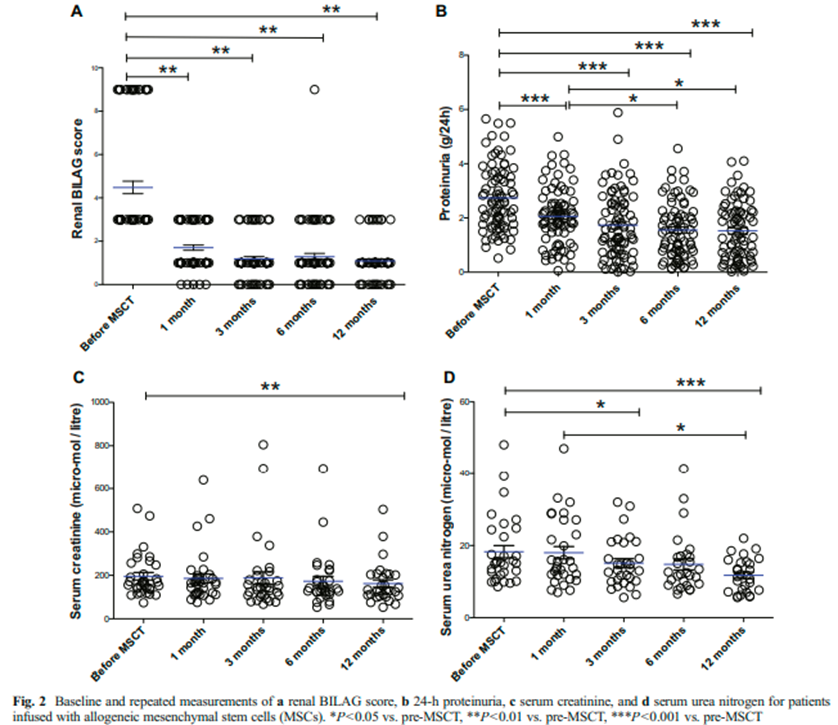
异体MSCs治疗1年后60.5%的患者获得完全缓解
,尿蛋白(24h)、不列颠群岛狼疮评估组评分(BILAG)明显下降;治疗4年后50%的患者仍获得临床缓解,4年生存率为94%
,总复发率仅为23%。此外,
对于重症难治性SLE,有效率达60%,使重症难治性SLE患者5年病死率从原来的35%-45%下降至16%
。
安全性方面,患者对MSCs移植治疗的耐受性良好,少数患者会出现发热、出汗、心悸、面部潮红等一过性输液反应,未见严重不良反应,无移植相关死亡。在一项回顾性研究中,纳入了404名接受异体MSCs移植的自身免疫病患者,其中SLE患者为178名,占44.1% 。所有患者的平均随访时间为 43.4 ± 25.9 个月,结果表明,异体MSCs输注对于SLE等自身免疫性疾病患者来说是一种安全的治疗方法。这些患者的不良事件发生率,无论是感染还是恶性肿瘤,都处于可控范围。
▉
炎症性肠病(IBD)




