在人类的各种疾病中,有一类是病原微生物感染而引起的。这类疾病因为可以在人群中传播,被称为传染性疾病。在现代医学诞生之前,我们对这类被称之为“瘟疫”的传染病的病因和传播规律所知甚少,更不知道如何预防、控制和治疗。一旦这些瘟疫爆发,往往会在人群中快速蔓延,并造成大量死亡。

詹纳接种牛痘疫苗防治天花(来源:密歇根大学)
在欧洲历史上曾有多次天花大流行,造成1/4,甚至1/2的人口死亡;19世纪中叶,中国福建一次天花流行,夺取了当地近1/2人口的生命。18世纪末,英国爱德华·詹纳医生发现,通过接种牛痘疫苗可以使人群产生对天花的免疫力,这个牛痘疫苗经过改良后被广泛推广使用。经过近一个世纪的努力,在1980年我们人类最终消灭了天花。
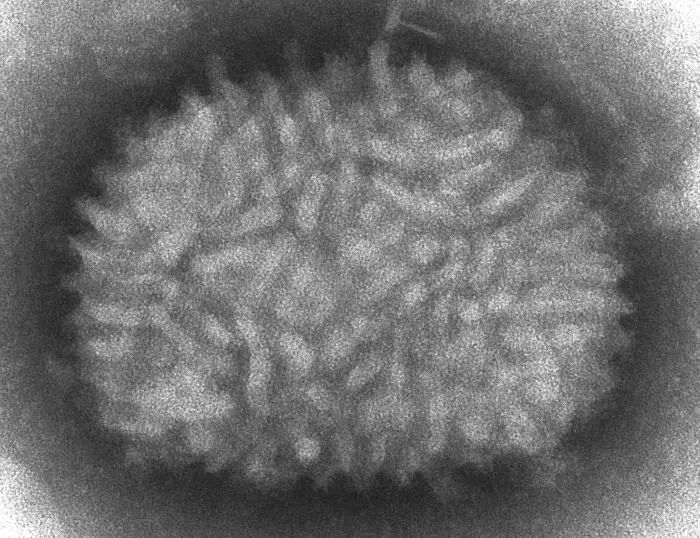
牛痘病毒(来源:维基百科)
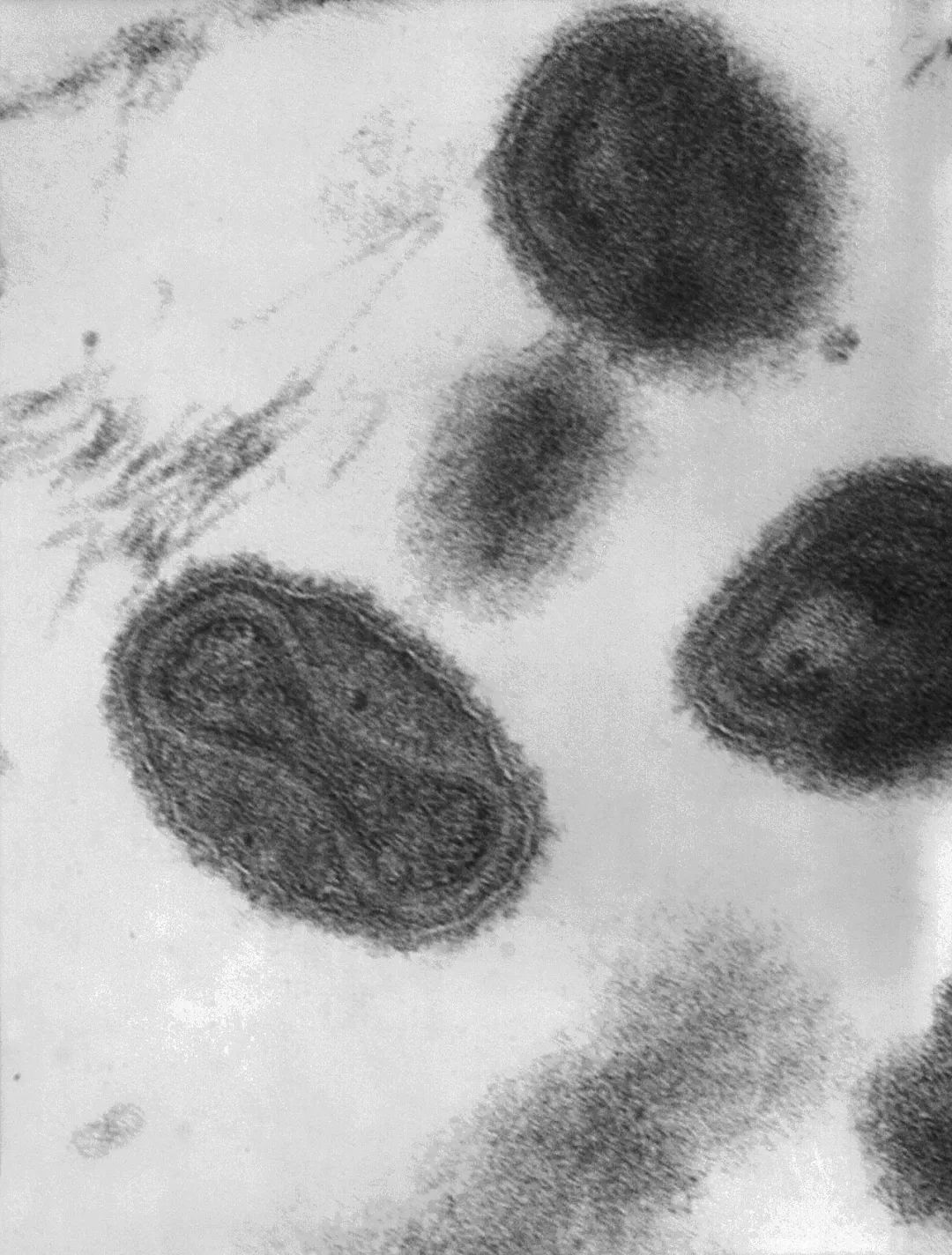
天花病毒(来源:维基百科)
先说疫苗为什么有用
近二百多年,随着现代医学的发展,特别是微生物学和免疫学研究的深入,我们对这些危害人类健康的传染病的认识不断加深,对其致病病原、流行规律和特点、感染途径、发病机理和临床病症等有了比较深入的了解,同时也掌握了预防、控制和治疗这些疾病的方法。
当某种传染病开始在人群中流行时,我们可以采用隔离的方法切断它的传播,对已患病者用抗菌素等药物给予及时治疗。用疫苗接种每个个体,使整个人群都具有免疫抵抗力是目前预防和控制传染病的最有效方法。
对目前常见的人类传染病,我们已可以生产有效的疫苗。
这些疫苗是把致病的病毒或细菌分离出来,在严格的条件下做体外培养和扩增,然后采用生物学、物理或化学的方法将它们杀死或使它们的毒力降低,再与可增强免疫反应的佐剂混合,最后接种注射到人体。
这些灭活或减毒的病原微生物在人体内不能增殖和释放各种有害物质,所以不会引起疾病;但它们携带的各种抗原可以被我们身体的免疫系统识别,诱导出特异性的抗体。当人们被这些病原感染后,这些抗体自己或它们与免疫细胞协同就可以将这些病原微生物杀死。
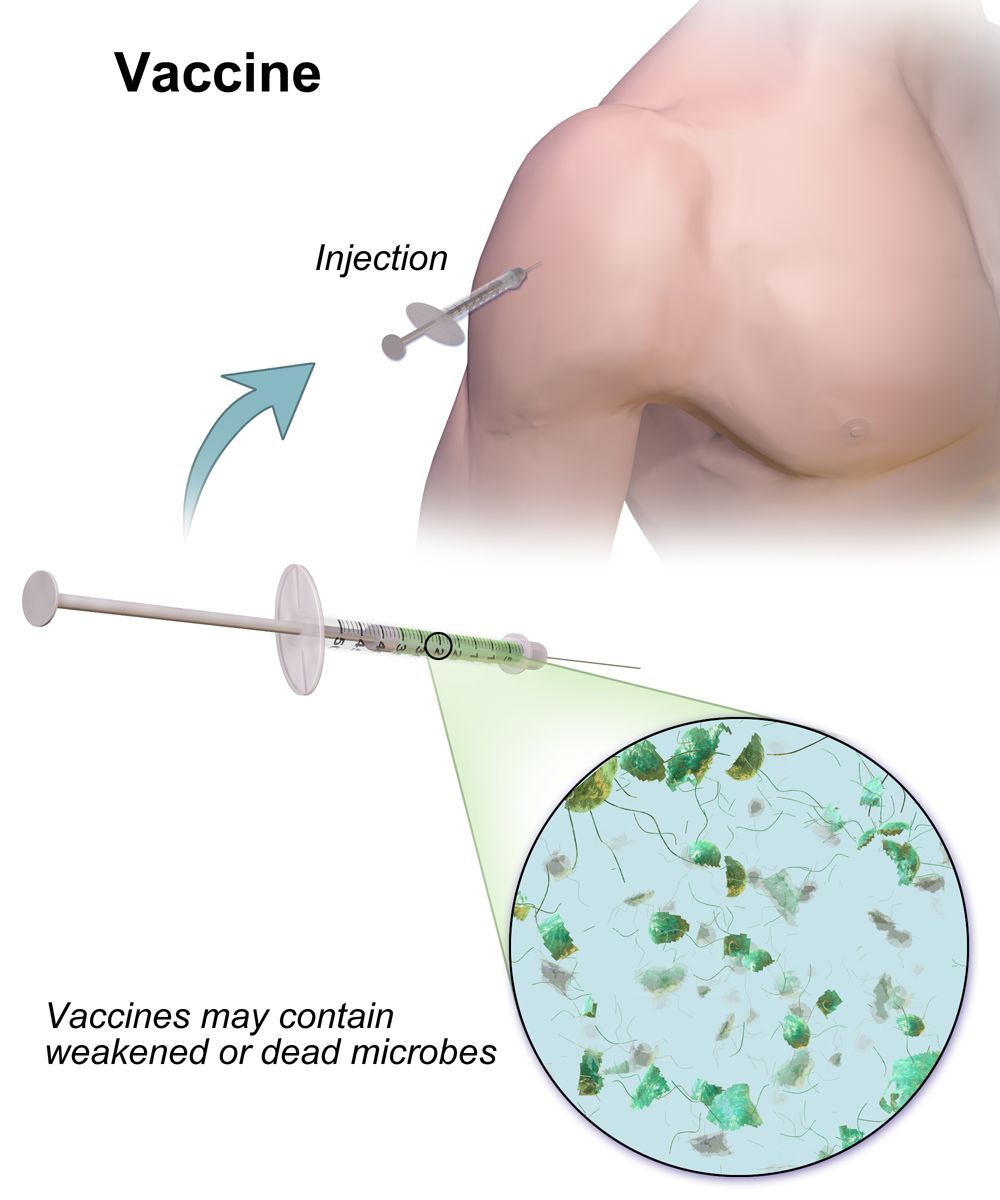
疫苗原理(来源:维基百科)
再说疫苗是怎么研制的
我们以狂犬病疫苗为例,可以了解疫苗研制和生产的过程。约130年前,法国微生物学家巴斯德从牛脑中分离获得了狂犬病病毒。狂犬病病毒主要侵袭脑组织神经细胞,将病毒在兔子的脑组织中进行反复传代90次后,这些狂犬病病毒的毒力会显著地下降,即减毒的病毒株。然后把这个减毒毒株注射到羊脑或鸭子的胚胎中可以使病毒繁殖扩增,这样就有了足够的病毒来制备疫苗。这种早期的疫苗制备办法所生产的疫苗有许多缺陷,比如副作用比较大或质量均一性比较差。
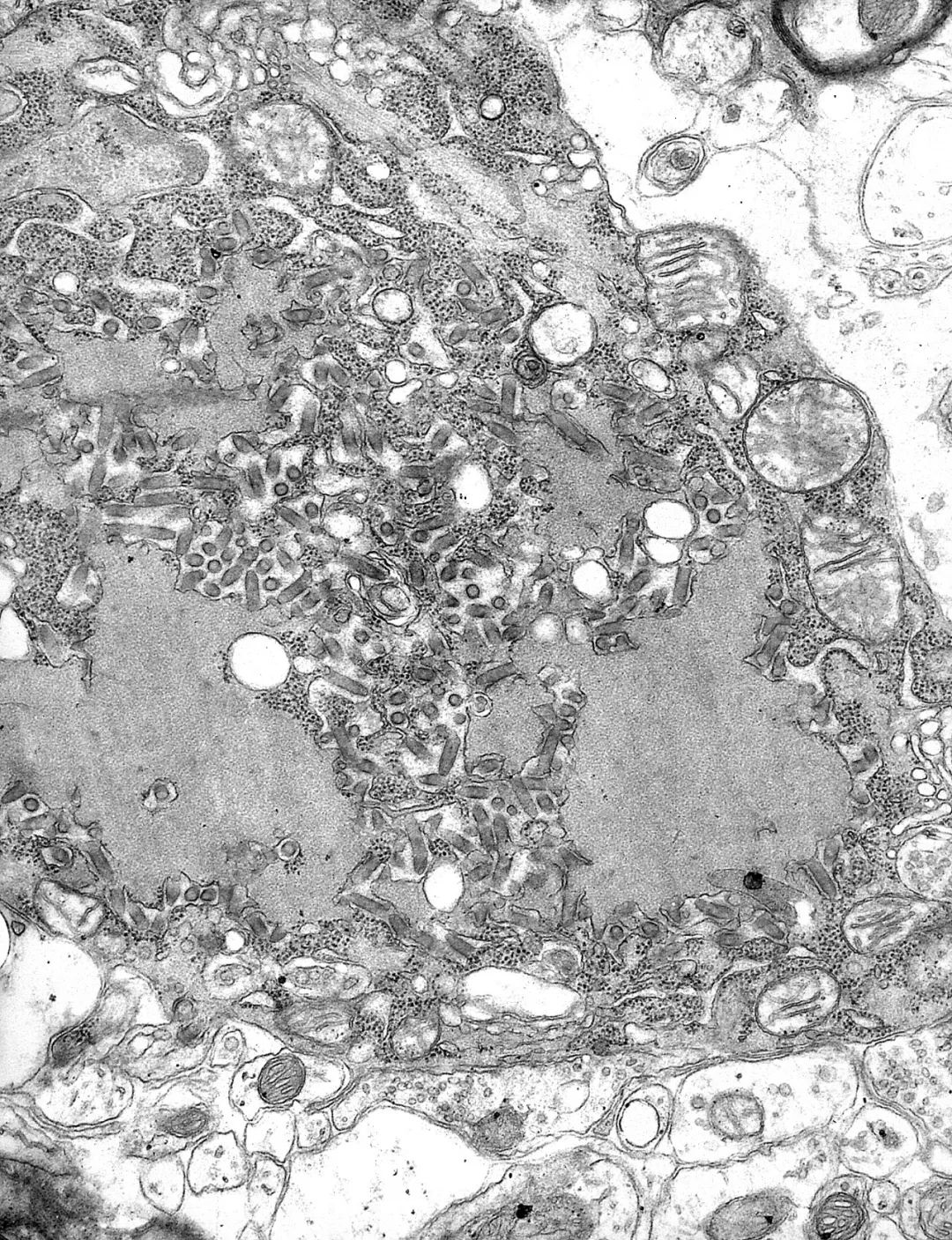
狂犬病毒电镜照片(来源:维基百科)
上个世纪80年代,法国的疫苗研究人员用地鼠的肾细胞来扩增减毒的狂犬病病毒来制备疫苗,发现效果更好。这个工艺流程中的每个步骤都有可能影响疫苗的质量。在培养过程中如果有细菌污染,或在后期过滤和洗涤中未能将杂质清除彻底,这些杂质随疫苗注射入体内可能会引起各种副作用;用甲醛灭活病毒,需要严格控制浓度、温度和作用时间。如果处理不够,病毒不能完全灭活,而处理过度,病毒的抗原蛋白会发生变性而降低或失去免疫抗原性,使疫苗的效价降低。

狂犬病毒结构(来源:科学网)
然后再讲疫苗生产的严格规范
大多数疫苗的生产,都是从活的病毒或细菌开始;在生产过程中还会用到细胞。这类生物类药品的生产,对其工艺流程和技术、生产设备材料及环境、质量控制标准等都有特定的要求。
例如,在狂犬病疫苗的生产过程中会使用到犊牛或胎牛血清,对这些血清的质量会有严格的要求。在使用血清前,需要确认牛的饲养地、所用的饲料、生活环境中是否有特定病原流行,以及这些血清的制备过程是否符合规范等,不能因为降低成本或其它原因而随意更换。只有以这样严谨严格的工匠精神,才能保证生产质量可靠、批次间质量稳定的疫苗。

狂犬病毒(来源:百度百科)
关于疫苗的不良反应
接种疫苗是为了使我们的机体产生抵抗传染病的免疫力,但时常会出现一些副作用。这些副作用可能是轻微的不适,如发烧、红肿和身体酸痛等症状;再严重一些的可能会出现局部水肿或皮疹,或过敏性休克;最严重的可能会发生死亡。疫苗接种后出现严重不良反应或死亡,可能是接种者已患有某种疾病,疫苗接种后加重了疾病而造成死亡。根据每种疫苗以往使用中发生的异常情况报告数据积累,我们制定出每种疫苗接种的禁忌症。疫苗受种者或其监护人在接种前需要向医生提供受种者的健康状况和接种禁忌情况,使出现这类疫苗接种不良后果的可能性降到最低。另一种情况是,疫苗接种后出现发病等严重不良后果与疫苗接种本身没有因果关系,是一种耦合现象。
疫苗接种后出现各种副作用的概率有多大呢?美国的一项数据表明,发生副作用比例约为0.1-0.2%,即:每一千次疫苗接种会有1-2例不良反应者。根据中国疾病控制预防中心的数据,中国每年疫苗接种10亿剂次,如果疫苗不良反应率为百万分之一,全国每年会有一千例不良反应的案例。疫苗的不良反应是疫苗研发要解决的一个重要问题。我们在疫苗研发过程中需要做一系列临床实验,其中一期临床实验就是要确定疫苗的安全性。如果一个新的疫苗在临床实验中出现副作用的比率太高,或副作用的症状太严重,这样的疫苗将不会被批准生产。只有那些在临床实验中被证实既能诱导有效免疫保护力,又不会诱发严重副作用的疫苗才会最后批准生产和使用。即便是采取了这样的临床实验,还是有一些个体会出现不同类型的不良反应,这与我们的免疫遗传学特点有关。我们的遗传基因在很大程度上决定了我们对传染性病原或疫苗的免疫反应,由于我们个体间基因的不同,对同一个病原或疫苗的免疫反应幅度和类型都各不相同。那些反应比较剧烈或出现异常反应类型的个体接种疫苗后就有可能出现比其他人更强或异常的免疫反应,并由此出现各种类型和程度的不良反应。近几年提出的“精准医学”和“个体化治疗”的概念还无法应用到疫苗领域。
这里需要说明的是,疫苗使用中出现的目前尚无法解决的不良反应与质量不合格疫苗是两个不同的概念。质量不合格疫苗可能是未依照疫苗生产和质量监控的严格规范而造成的,也可能是在运输和储存过程中未能保证全程冷链的要求而造成的。这些不合格疫苗可能效价低于要求或完全无效价。这种疫苗接种后虽然可能不会造成毒副作用,但不能使儿童产生有效的免疫保护力或保护力低下,对相应的传染病仍然是易感的,这显然是不能容许的。
疫苗预防和控制传染病,任重而道远
虽然我们在利用疫苗预防和控制人类常见传染病方面已取得了巨大的成就,但仍有一些传染病还没有有效的疫苗来预防。例如,世界卫生组织“通缉”的危害人类健康最严重的三大传染病,结核病、艾滋病和疟疾,对后两个传染病我们还没有有效的疫苗来预防。现在中国和世界各国的研究者在“加班加点”地进行探索和研究,期望在不久的将来能够研制出针对这些重要传染病的疫苗,为人类健康提供更多的保障。
现在出门旅行,到更远的异国他乡探访富有诗意的远方,已成为我们生活的一个重要部分。到一个陌生环境可能会接触到在自己常住地未曾见到过的病原微生物,我们对这些微生物没有任何免疫力,易感性极高。例如,有些国家和地区可能流行黄热病。这就需要我们按照规定要求,提前接种属于二类疫苗的黄热病疫苗。这不仅是为了保护自己,也是防范将异地的病原微生物带回到自己的原住地。
我们经常提到的“新发病”或“突发病”是指那些以前未曾出现的感染性疾病。这可能是因为我们到人迹罕至的地区探险旅游,接触到新的病原微生物而发病;也可能是因为我们食用某些“珍禽野味”而感染了本来与我们完全隔离的病原微生物。我们对这类“新发病”毫无免疫力,对它们的病原几乎一无所知,更没有疫苗来预防。这类新的传染病一旦流行将很难在短期内扑灭。虽然我们提倡“第一个吃螃蟹”的勇敢开拓精神,但食用野味带给个人健康和社会公共卫生安全的巨大风险绝不可低估。

地鼠(来源:百度百科)
小贴士:第一类疫苗、第二类疫苗
在过去的一个多世纪,许多国家都逐步建立和完善了由政府主导的疫苗免疫接种项目。我国从1978开始实施了儿童计划免疫(后改称免疫规划),对新生儿和儿童依照规划全面接种五种疫苗,预防乙型肝炎、结核病、百日咳、白喉、破伤风、脊髓灰质炎、麻疹七种传染病。从2007年开始,该免疫规划进一步扩大到十四种疫苗,可预防十五种传染病(表1)。按照免疫规划程序,对新生儿到六岁期间将接种前面的十一种疫苗;后面的三种疫苗(钩端螺旋体疫苗、流行性出血热疫苗和炭疽疫苗)是在局部流行区才接种。
国家免疫规划1类疫苗
疫苗 | 传染病 |
乙肝疫苗 | 乙型肝炎 |
卡介苗 | 肺结核 |
脊灰疫苗 | 脑脊髓灰质炎(小儿麻痹症) |
百白破疫苗 | 百日咳/白喉/破伤风 |
白破疫苗 | 白喉/破伤风 |
麻疹疫苗 | 麻疹 |
麻腮风疫苗 | 麻疹/流行性腮腺炎/风疹 |
乙脑疫苗 | 流行性乙型脑炎 |
A群流脑疫苗 | 流行性脑脊髓膜炎 |
A+C群流脑疫苗 | 流行性脑脊髓膜炎 |
甲肝疫苗 | 甲型肝炎 |
钩端螺旋体疫苗 | 钩端螺旋体病 |
流行性出血热疫苗 | 流行性出血热 |
炭疽疫苗 | 炭疽 |
这些疫苗是政府免费向公民提供的,公民依照政府规定必须接受接种。这些疫苗我们称之为国家免疫规划第一类疫苗。此外,根据实际需要由公民自费自愿接种的疫苗属于第二类疫苗,这包括:流感疫苗、水痘疫苗、肺炎疫苗、B型流感疫苗、狂犬病疫苗、霍乱疫苗、伤寒疫苗和黄热病疫苗。
来源:中国科学院广州生物医药与健康研究院
















