中山大学中山眼科中心的文峰教授通过两个病例为我们阐释了他对PCV诊治的深刻思考。
病例一:
男性,64岁,左眼无痛性视力下降伴眼前固定黑影遮挡1月,视力为FC/40cm,双眼晶状体混浊。接下来应重点对左眼做哪些检查以助确诊?
1. 眼底彩照:见视网膜下出血,有淡黄色病灶,可能的诊断有4种:(1)典型新生血管性老年黄斑变性(nAMD); (2)息肉状脉络膜血管病变(PCV); (3)视网膜血管瘤样增生(RAP); (4)结合型渗出性老年黄斑变性。
2.眼底FFA检查:见黄斑区轻微典型CNV,黄斑囊样水肿,视网膜下渗出,伴神经上皮层脱离。
3.眼底ICGA检查:见中央凹下混合性或焦点状CNV。
4.OCT检查:见Ⅱ型CNV,黄斑囊样水肿和视网膜下液等。
由此,该患者确诊为:典型nAMD(OS)+老年性白内障(OU)。
康柏西普的“3+PRN”方案是一个很好的治疗nAMD的选择,患者接受规范治疗后效果显著(图1)。
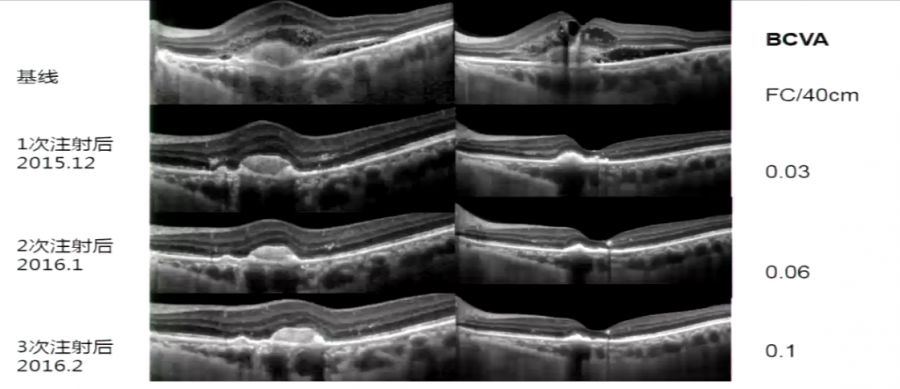
图1 患者治疗前后的OCT图像
治疗前后的眼底彩照对比看出,原本渗出、出血处瘢痕化(图2),眼底造影见CNV消退(图3),OCT检查见视网膜内积液和视网膜下积液均完全吸收(图4)。
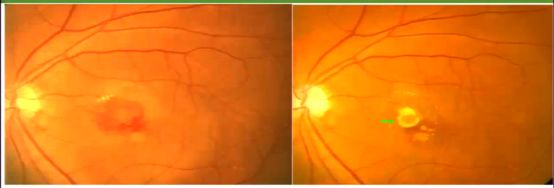
图2 抗VEGF治疗3针后3个月眼底照片对比(右图为治疗后)
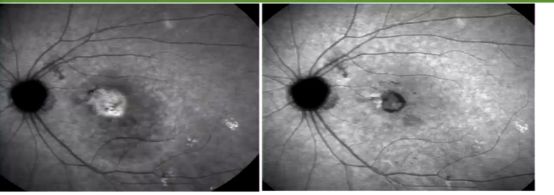
图3 抗VEGF治疗3针后3个月ICGA结果对比(右图为治疗后)
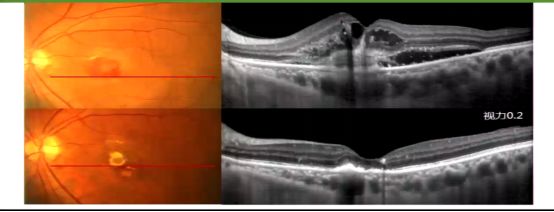
图4 抗VEGF治疗3针后3个月OCT对比(下图为治疗后)
在此,文峰教授提出了一个问题:该患者有何特别之处,使其对康柏西普的治疗反应如此之好?
他发现,该患者的脉络膜厚度达334μm,而大多数nAMD患者的平均中心凹下脉络膜厚度仅167.1-226.5μm,这可能是该患者应用康柏西普疗效极佳的原因。
脉络膜循环与nAMD发病关系密切:脉络膜循环为RPE提供养分,带走代谢产物;AMD存在脉络膜循环不佳,脉络膜毛细血管萎缩;可能引起缺血缺氧参与AMD的发生。在nAMD中,厚、薄、正常厚度脉络膜均存在,1.9%的nAMD存在脉络膜血管通透性增强。研究表明,脉络膜厚度与AMD的治疗效果相关(图5)。此外,脉络膜厚度增加时,
融合蛋白类抗VEGF药物
在降低脉络膜厚度方面具有更好的效果。

图5 脉络膜厚度与AMD治疗效果关系
病例二:
男性,57岁,左眼无痛性视力下降1月,左眼视力0.08,双眼晶状体混浊。
1.眼底彩照:见视网膜下出血,黄斑区玻璃膜疣。
2.FFA检查:见黄斑区小渗漏灶,大片视网膜下出血,轻微典型性CNV,血液性PED。
3.ICGA检查:见脉络膜网状血管、息肉状病灶。
4.OCT检查:见神经上皮层脱离,血液性PED,拇指征。
该患者诊断明确:PCV(OS)+老年性白内障(OU)。
应用康柏西普“3+PRN”治疗,视网膜下积液完全消退,出血、渗出吸收,血液性PED和拇指征消失,也获得了良好的疗效(图6)。
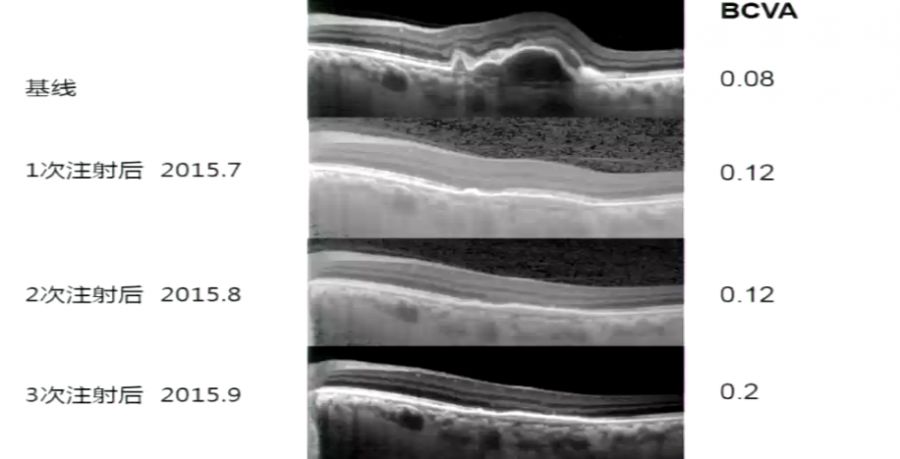
图6 患者治疗前后的OCT图像
影响PCV治疗效果的因素有:(1)息肉灶的数量,单个息肉灶视力预后更好,注射后药效维持时间更久;(2)息肉灶的大小,较小的息肉灶一般进展慢,并发症少;(3)息肉灶的形态:葡萄串样息肉灶提示病灶活动性强,易出血。
此外,文峰教授从OCT检查结果中发现,该患者的RPE上存在一破口(图7),很可能是该患者对康柏西普治疗反应佳的重要因素,他们的研究也发现,息肉灶突破RPE的PCV息肉灶消退率远高于未突破组,尤其是使用
融合蛋白类抗VEGF药物
时反应更佳。
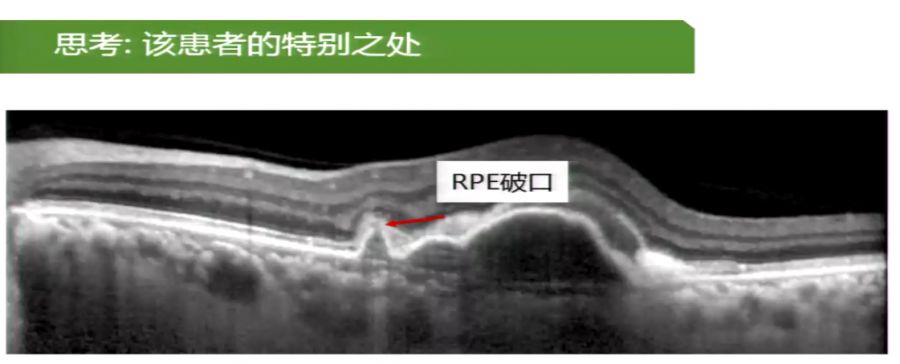
图7 OCT示RPE破口
最后,文峰教授强调,
于细微处见治疗
:
在nAMD治疗中,重视脉络膜厚度;在PCV治疗中,重视RPE是否突破是治疗的关键。













