正文
↑↑ 点击上方“医脉通神经科”关注我们 ↑↑

动脉瘤破裂而导致蛛网膜下腔出血是临床上最常见的原因。以往颅内动脉瘤确诊主要依靠脑血管造影,近年来,CTA、MRA技术得到全面提高,对颅内动脉瘤的早期发现和准确诊断起着重要作用。本文将对颅内动脉瘤的影像学检查进行全面介绍。
一般症状及体征
未破裂的动脉瘤临床上常无症状,部分发生在颅底的大或巨大动脉瘤,压迫相邻神经出现相应的体征。例如,后交通动脉瘤压迫动眼神经常引起动眼神经麻痹,出现眼睑下垂、眼球外展、复视等,是后交通动脉瘤最有价值的定位体征。前交通动脉的大动脉瘤可压迫视神经、视交叉,出现视力障碍、视野缺损、垂体功能低下等临床症状。
先兆症状及体征
先兆症状常见为头痛、头晕、恶心、呕吐、动眼神经麻痹等,发生率占40%~60%。引起先兆症状的主要是动脉瘤在破裂前有一个突然扩大所致的微量出血或脑局部缺血过程。半数先兆症状和体征在动脉瘤破裂大出血前一周发生,亦可出现在出血前数周内。及时发现先兆症状,通过影像学CT、MRI检查,早期明确诊断,给予相应的治疗将会显著提高动脉瘤的疗效,获得满意的预后。
动脉瘤破裂出血后症状及体征
80%~90%的动脉瘤患者是因为动脉瘤破裂引起蛛网膜下腔出血才被发现,出血症状的轻重与动脉瘤的部位、出血量的多少、出血的急缓有关。多数患者表现为突发头痛和意识障碍。出血量较少时,出现头痛、颈部僵硬、眩晕等症状;出血量多时,出现嗜睡、频繁呕吐、抽搐、昏迷等。
较小的动脉瘤CT及MR平扫多难以显示,增强扫描病灶内对比剂充盈,与邻近动脉密度一致,对诊断有帮助,但需与血管袢相区别。较大的动脉瘤影像学最佳诊断征象为圆形、分叶状、囊状病灶,位于动脉走行区,通常起源于血管分叉部。
CT表现
①无血栓动脉瘤:平扫为圆形等或略高密度影,边缘清楚,病灶周围无或轻度水肿。增强有均匀强化。
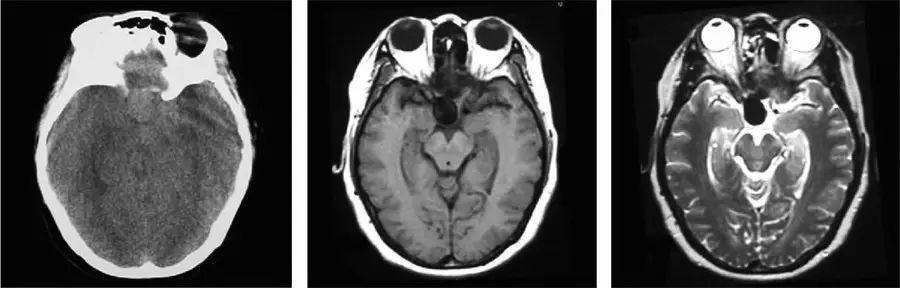
右侧颈内动脉眼动脉段动脉瘤(无血栓)。
(A)CT平扫示鞍区圆形略高密度影,密度较均匀。
(B)横断面T1WI示病灶呈不均匀低信号。
(C)横断面T2WI示病灶为圆形血管流空影。
②部分血栓动脉瘤:平扫有血流的部分为等密度,而血栓部分密度稍高。增强扫描,瘤腔部分强化,血栓部分不强化。如果血栓是偏心型,强化部分则显示为半圆形、新月形等。如果血栓位于血管腔内的周边,增强扫描动脉瘤中心的瘤腔和外层囊壁均有强化,形成中心高密度和外围高密度环,中间隔以等密度带,称之“靶形征”。

右侧颈内动脉海绵窦段巨大动脉瘤(部分血栓)。
(A)CT平扫示右侧鞍旁圆形略高密度影,血栓部分为高密度影。
(B)CT增强示瘤腔部分明显强化,血栓无强化。
(C)冠状面T1WI示病灶呈等信号,其上缘可见稍低信号。
(D)横断面T2WI示瘤腔内血流慢的部分为高信号,血流快的部分为低信号。
(E,F)冠状面和矢状面T1WI增强扫描示瘤腔强化,血栓无强化。
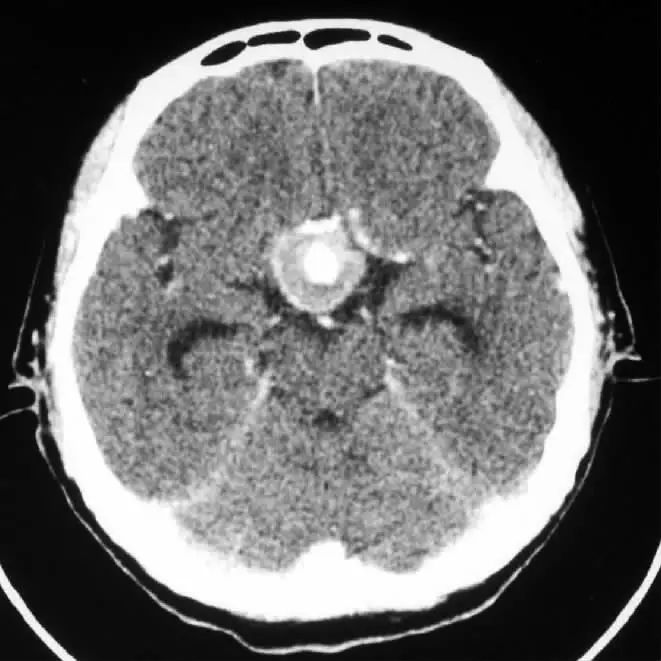
后交通巨大动脉瘤CT增强示“靶征”。
③完全血栓动脉瘤:平扫为等密度,其内可有点状钙化,瘤壁可见蛋壳样弧形钙化。增强扫描仅有囊壁环状强化,其内血栓无强化。
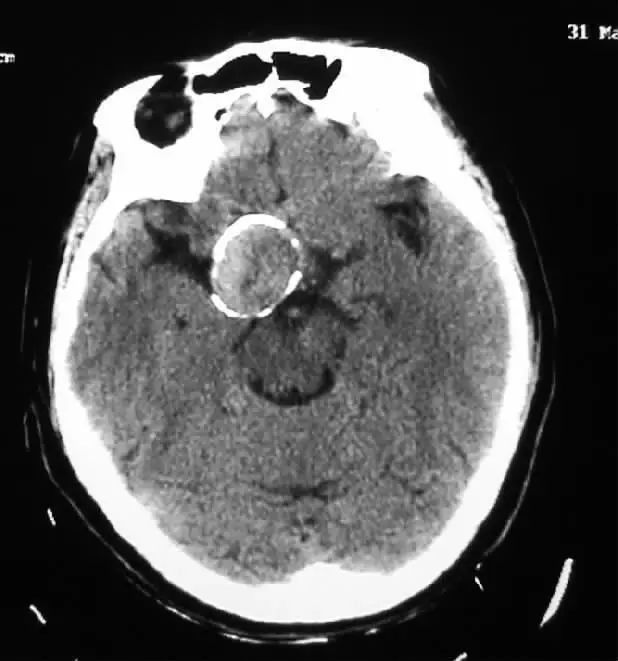
右侧颈内动脉末端动脉瘤CT平扫示动脉瘤腔内血栓,动脉瘤壁“蛋壳样”钙化。
MRI表现
MRI显示动脉瘤与其血流、血栓、钙化和含铁血黄素沉积有关。无血栓动脉瘤,T1WI与T2WI均为无信号或低信号。较大的动脉瘤,由于动脉瘤内血流速度不一,血流快的部分出现“流空效应”,血流慢的部分在T1WI图像为低信号或等信号,T2WI上为高信号。动脉瘤内血栓,MRI可为高、低、等或混杂信号。增强扫描动脉瘤腔强化,血栓无明显强化。钙化和“流空”的鉴别可根据其位置,前者位于周边,后者位于中央,同时钙化的信号稍高于“流空”。
CTA和MRA
是无创性血管成像方法,具有简单、快速、准确等有点,能清楚显示动脉瘤部位、大小、形态、多角度显示瘤颈。CTA对直径≥3mm的动脉瘤阳性率为95%~100%,对直径1~3mm的动脉瘤显示优于MRA和DSA,成为动脉瘤筛选和诊断的有效方法。
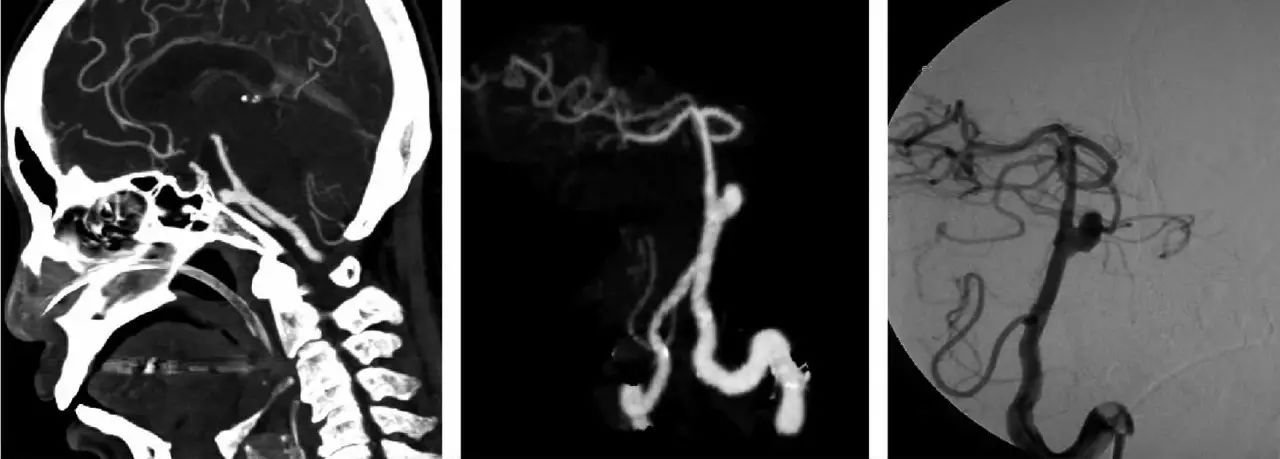
基底动脉动脉瘤。
(A)CTA的MIP成像示基底动脉腹侧囊状动脉瘤。
(B)CTA的VR成像清晰显示动脉瘤颈。
(C)DSA显示动脉瘤大小、形态、瘤颈的情况与CTA—致。
DSA
是诊断颅内动脉瘤的金标准。全脑血管造影可发现破裂出血的动脉瘤、检出多发动脉瘤、明确动脉瘤与载瘤动脉和邻近穿支之间的关系、评估侧支循环、显示血管痉挛。动脉瘤在血管造影上显示为外凸于血管壁的造影剂充盈影,诊断不难。脑血管造影主张早期进行,最好在出血3天内,避开蛛网膜下腔出血后4~14天的血管痉挛期。
蛛网膜下腔出血
80%~90%的患者是因为动脉瘤破裂引起蛛网膜下腔出血才被发现,故以自发性蛛网膜下腔出血的症状最为多见。血液进入蛛网膜下隙后,大多数呈不凝固状态且随脑脊液循环。CT扫描目前是诊断蛛网膜下腔出血的首选方法。急性SAH在1天内CT平扫有95%呈阳性,24小时内的MR检查,T1WI呈比脑脊液稍高信号影,T2WI呈比脑脊液稍低信号影,液体衰减反转恢复(FLAIR)上呈高信号改变。FLAIR被认为是发现SAH最敏感的序列,但它是非特异性的。
CT对SAH的敏感性随着时间下降,出血后3天CT平扫70%呈阳性,一周后30%~50%为阳性。SAH在亚急性期MR的T1WI出现高信号,T2WI、FLAIR亦呈高信号,慢性期在T2WI出现含铁血黄素沉积形成的低信号,较具特征性。
蛛网膜下腔出血及局部血肿的临床意义
SAH伴局部血肿有可能为邻近动脉瘤破裂,对提示动脉瘤的部位有指导意义,如大脑前纵裂区、额叶底部、视交叉池积血,均提示大脑前动脉或前交通动脉瘤。

前交通动脉瘤伴前纵裂区积血。
(A)CT示前纵裂区血肿伴蛛网膜下腔出血。
(B)DSA示前交通动脉瘤。
大脑外侧裂积血,提示大脑中动脉分叉部动脉瘤。

右侧大脑中动脉分叉部动脉瘤伴外侧裂积血。
(A)CT示右侧外侧裂区积血伴蛛网膜下腔出血。
(B)DSA示右侧大脑中动脉分叉部动脉瘤。
脚间池、环池积血,提示为后交通动脉瘤或基底动脉分叉部动脉瘤。

左侧后交通动脉瘤伴脚间池积血。
(A)CT示脚间池、环池偏左侧积血。
(B)DSA示左侧后交通动脉瘤。
脑血管痉挛
SAH引起脑血管痉挛的发生率约40%~70%,一般出血后4~14天的血管痉挛最严重,可导致血管相应供血区脑水肿、脑梗死。
脑积水
蛛网膜下腔出血会影响正常脑脊液循环,阻塞脑脊液通路。蛛网膜粘连引起蛛网膜对脑脊液的吸收障碍,造成脑积水,发生率为10%~25%,常出现在出血后3~4周。
对怀疑蛛网膜下腔出血的患者,急性期首选CT平扫,结果为阳性时则选择CTA或MRA进一步检查。如果CTA或MRA能确定动脉瘤的存在,则可进一步行血管内介入栓塞或手术夹闭治疗。如果CTA或MRA未发现动脉瘤,需要脑血管造影进一步确诊,DSA是诊断颅内动脉瘤最可靠的检查方法。
本文内容节选自《脑卒中临床诊疗技术培训教程》,由天津科技翻译出版有限公司出版。医脉通已获得出版社授权。欲了解更多内容,欢迎阅读原版书籍。

天津科技翻译出版有限公司出版
【2015年6月出版】
16开平装 432页
原价:98.00元
限时优惠价:68元
购买《脑卒中临床诊疗技术培训教程》,请点击左下角【阅读原文】。
点击下方“阅读原文”,
购买《脑卒中临床诊疗技术培训教程》!
↓↓↓














