患者,韩某,女,23岁,因
“后颈部疼痛伴四肢麻木无力10天,排尿困难3天”
就诊于我院神经内科门诊。
10天前,患者出现发作性后颈部针刺样疼痛,屈颈时诱发,严重时疼痛自颈部沿背部向双下肢放射,并出现四肢麻木无力,但不影响行走。3天前患者感到排尿费力、尿不尽。病程中患者无呃逆、呕吐、视力下降、视物成双、吞咽困难、头痛、发热等症状。
既往史:
半月前患上呼吸道感染,已治愈。既往无视神经炎或脊髓炎史,否认外伤史和结核病史。
个人史:
发病前无疫苗接种史及驱虫药服用史,无过敏史。
家族史:
无特殊。
▌
神经系统查体:
1.神志清楚,言语流利,粗测双眼视力正常,双瞳等圆等大,直径约3.0mm,直接、间接对光反射灵敏,双眼球各向运动自如,无眼震和复视,双眼闭合有力。
2.双侧鼻唇沟对称存在,双侧咽弓动度正常,悬雍垂居中,咽反射存在,颈软,四肢肌力4级,四肢肌张力正常,双手指鼻试验稳准。
3.双下肢跟膝胫试验稳准,双侧C4段以下痛觉减退,双侧上、中、下腹壁反射存
在,四肢关节位置觉正常,四肢腱反射(+++),未引出髌阵挛、踝阵挛。
4.双侧Hoffmann征(+),双侧掌颏反射
(-)
,双侧Babinski征(+)、Chaddock征(+),Romberg征(-),Kemig征(-)。
▌
患者
入院后接受系列相关检查:
1.血常规、尿常规、大便常规、肝功、电解质、血糖、维生素D及凝血功能均正常。血ANAs、ANCA阴性。甲状腺功能及相关抗体正常。
2.乙肝五项、丙肝、EBV抗体、梅毒、HIV抗体阴性;血清NMO-IgG阳性;腰椎穿刺测颅内压正常,脑脊液常规、生化、细胞学正常;脑脊液OB阴性、IgG指数正常。
3.VEP和BAEP正常,双下肢SEP异常。
4.头颅MRI平扫提示右侧顶叶皮层下、双侧下丘脑、丘脑周围、颞叶内侧、左侧四脑室旁多发斑片状长T1长T2信号影(如图1所示);增强扫描未见明显强化。
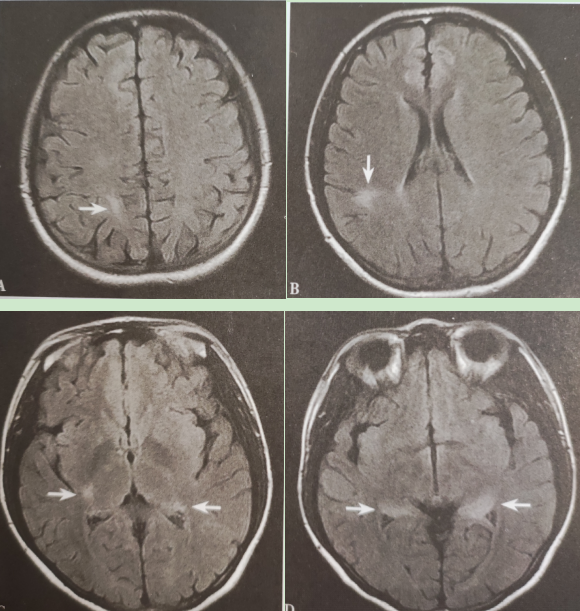
图1 头颅MRI平扫提示右侧顶叶皮层下、双侧下丘脑、丘脑周围、颞叶内侧、左侧四脑室旁多发斑片状长T1长T2信号影
5.颈椎MRI平扫可见C3-T1段长T1长T2,信号影,脊髓增粗(如图2所示)。
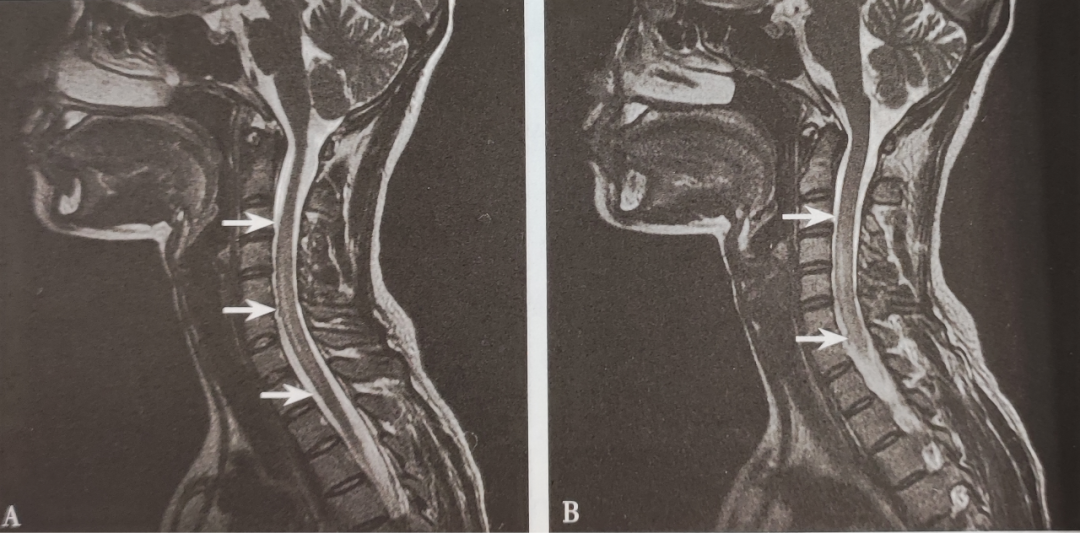
图2 颈椎MRI平扫可见C3-T1段长T1长T2,信号影,脊髓增粗
6.颈椎MRI增强扫描可见斑片状轻度强化影(如图3所示)。
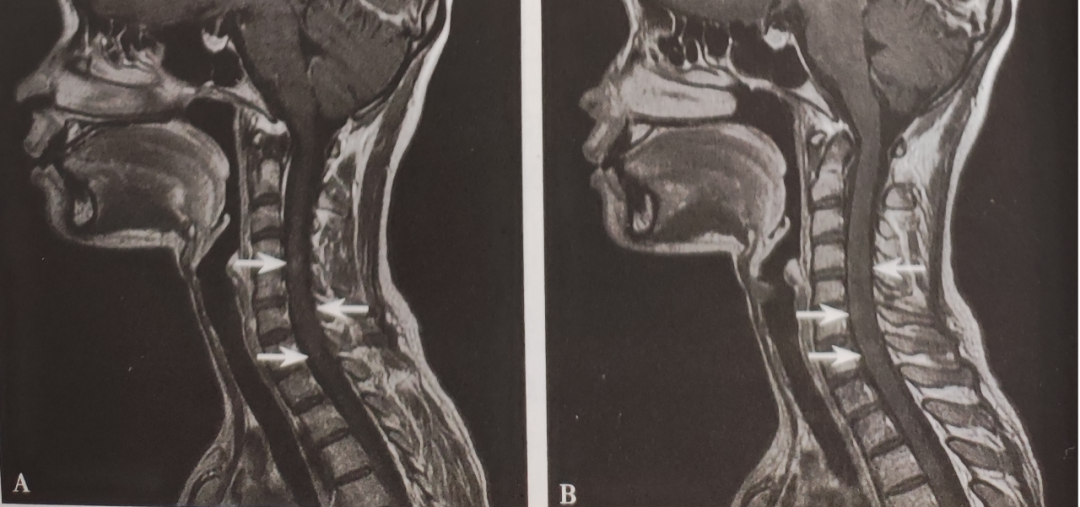
图3 颈椎MRI增强扫描可见斑片状轻度强化影
7.胸部正侧位片未见异常。
眼底检查正常。
临床扩展致残量表(
EDSS)评分2.0分。
2021年11月1日,惠者口服泼尼松15mg/d维持治疗时,到门诊随访,诉后颈部疼痛、
双下肢麻木无力、排尿困难症状消失。神经系统查体:颅神经
(-)
,颈软,四肢肌力5级,四肢肌张力正常,四肢腱反射
(+++)
,双侧Hofimann征
(-)
,双侧Chaddock征
(+)
,四肢躯干痛觉对称存在。EDSS评分1.0分。复查颈椎MRI平扫+增强扫描显示脊髓病灶消失。血清NMO-IgG阳性。建议患者继
续口服泼尼松15mg/d维持治疗。
2022年3月20日,患者自行停用泼尼松2月后,再次入院,诉右眼视力进行性下降3天,伴眶内疼痛,无视物成双、呃逆、呕吐、肢体麻木无力、大小便障碍、发热等症状。
▌
神经系统查体:
1.神志清楚,言语流利,右眼视力0.1,左眼视力1.0,双瞳圆形不等大,右瞳孔直径4.0mm,直接对光反射迟钝,间接对光反射灵敏,左瞳孔直径3.0mm,直接对光反射灵敏,间接对光反射迟钝,双眼球各向运动自如,无眼震和复视。
2.
双眼闭合有力,双侧鼻唇沟对称存在,双侧咽弓动度正常,悬雍垂居中,咽反射存在,颈软。
3.
四肢肌力5级,肌张力正常,四肢面部痛觉存在,双手指鼻试验稳准,双下肢跟膝胫试验稳准,腱反射(+++),病理征阴性,Romberg征(-),Kernig征(-)。
4.
眼底检查见右眼视神经盘水肿。EDSS评分2分。
排除糖皮质激素禁忌证后,给予大剂量甲泼尼龙冲击治疗,同时康复治疗。甲泼尼龙1g/d,加入生理盐水500ml,静脉滴注3~4小时,连用3日后,减量为500mg/d,3日后减量为250mg/d,3日后减量为15mg/d,治疗3日后停药,改为口服泼尼松片60mg/d出院后每周减量5mg,减至15mg/d时维持治疗。
虽然患者经糖皮质激素治疗获得完全恢复,但患者血清NMO-IgG阳性,疾病复发的风险较高,应给予强有力的免疫抑制剂长期治疗。故治疗上选择硫唑嘌呤联合口服小
剂量泼尼松。














