2014年5月,《science》杂志报道过一个著名的“抗癌奇迹”:利用体外扩增的、能特异性识别癌细胞的淋巴细胞,成功治疗了一例极度恶性的、晚期胆管癌患者。

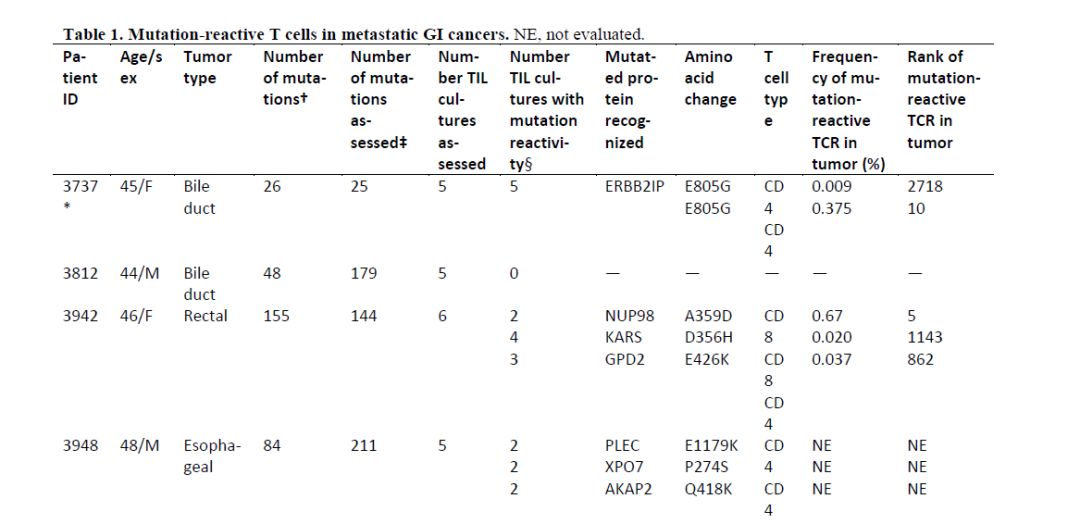
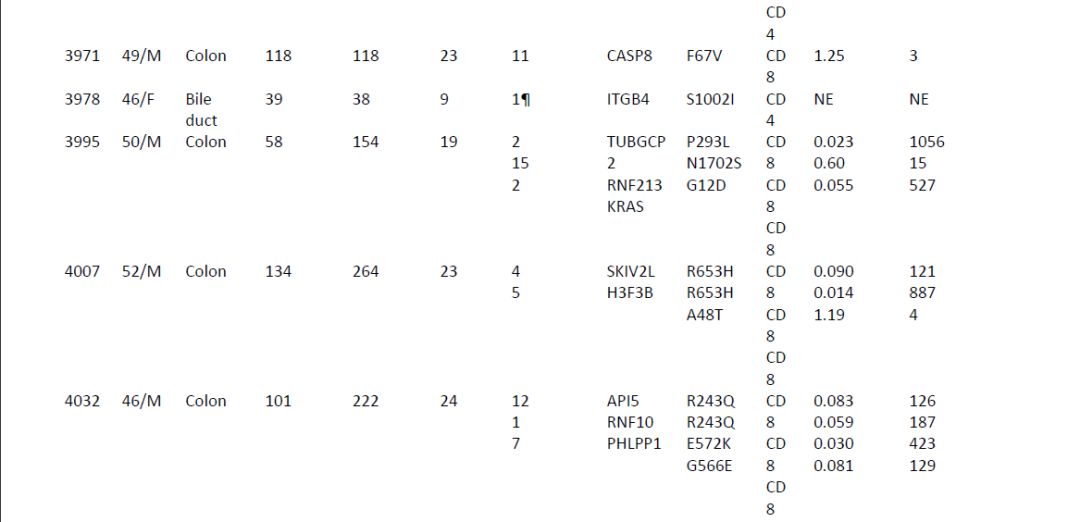
这是一位43岁的晚期胆管癌患者,已经接受过多种化疗方案的治疗,均告失败。病情进展迅速,危在旦夕。不幸中的万幸,患者参与了一项美国国家癌症中心主持的免疫细胞治疗临床试验。医生首先切除了患者身上的一个肺转移灶,从这个肺转移灶里分离得到了足量的淋巴细胞。随后,主管医生拿一定数量的组织切片,去做了全外显子组测序,发现该患者一共有26个有意义的基因突变,这些基因突变不少都会合成异常的蛋白质。这些异常的蛋白质,就有可能会引起人体免疫系统的注意。
因此,美国国家癌症中心的科学家,接下来的做的一件事,是非常具有开创性的:他们将所有基因突变导致的异常的蛋白质片段,用人工的手段合成出来,然后将患者肿瘤组织中分离出来的淋巴细胞,与携带有这些异常蛋白质片段的细胞共培养,看看到底哪些淋巴细胞能特异性地识别这些异常的蛋白质片段——经过复杂而严谨的测试,科学家们发现,这位病友肿瘤组织中分离出来的一部分CD4阳性T细胞,的确能识别其中一个异常的蛋白质——ERBB2IP。
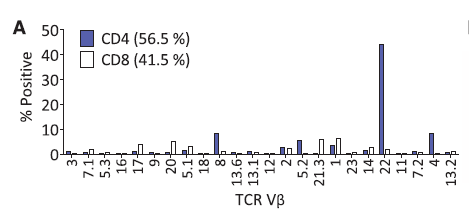
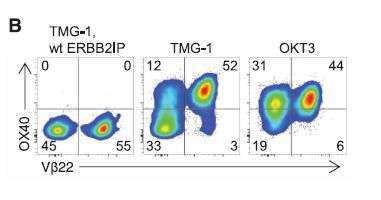
这下子,所有科学家都很兴奋,感觉像找到了宝贝一样。他们将这群能识别ERBB2IP基因突变所产生的异常蛋白质的T淋巴细胞扩增、激活,重新回输给了奄奄一息的患者。
第一次回输的细胞里,具有特异性识别能力的细胞大约占25%,细胞回输后,病人的肿瘤开始缩小了,并且稳定了大约1年半的时间。
肿瘤再次进展以后,主管医生提高了回输细胞的纯度:第二次回输的细胞中,95%的细胞都是具有特异性能力的细胞。奇迹再次出现:
病人身体里全身各处的病灶,再次出现明显的缩小,一段时间后,最终达到了完全缓解,肿瘤完全消失。
下图是患者整个治疗过程中,身体各处病灶大小变化示意图:
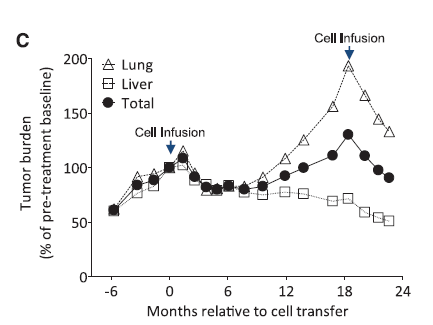
胆管癌是一种极端难治的病,这个病人在化疗等常规治疗失败后,靠淋巴细胞回输,就获得了完全缓解,疗效维持了数年,堪称奇迹!
癌细胞在发生发展过程中,会产生很多基因突变,部分基因突变也会产生正常组织、正常细胞所没有的蛋白质,这些蛋白质,很有可能也会激活免疫系统,并引来免疫系统对癌细胞的攻击。这些
能激活免疫系统(能被免疫细胞所识别)的、由癌细胞基因突变所产生的异常蛋白质(异常抗原),就是Neoantigen
(目前中文学术界暂时翻译为:肿瘤新生抗原)。

2015年11月,同一研究团队在《science》上发表重磅文章,他们利用类似的方式,检测了10个消化道肿瘤患者的组织,发现其中9个病友,都能找到1-3个以上的、能被自身免疫系统识别的基因突变导致的异常蛋白质。该研究团队甚至在一个肠癌的患者体内,发现著名的KRAS突变也可以成为为neoantigen(KRAS突变是史上最恶性、最难对付的致癌突变)。因此,
学术界估计,绝大多数病友的肿瘤,应该都能找到或多或少的neoantigen。
一般而言,患者肿瘤组织中基因突变的总数越多(也就是TMB越高),那么他所携带的neoantigen也越多。
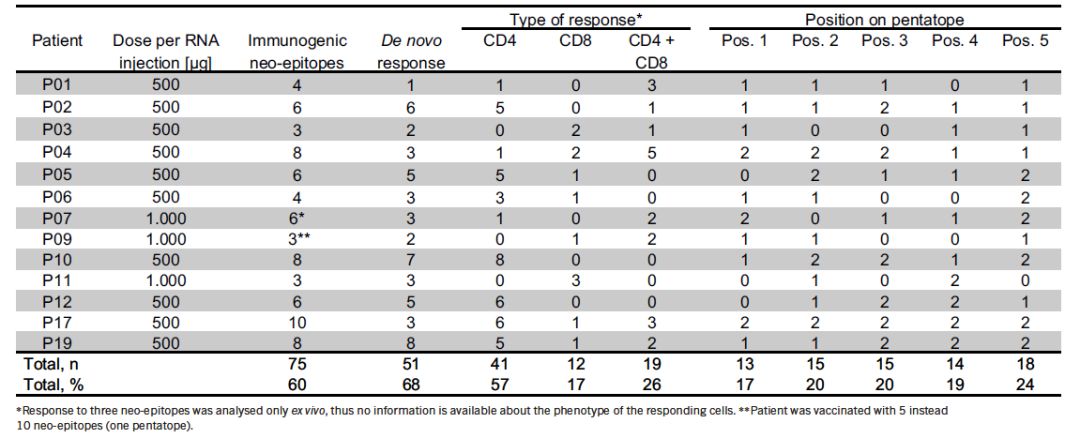
那么,如果能找到neoantigen,又有什么用呢?2017年7月13日,Nature杂志同一天发布了两项基于neoantigen的个性化肿瘤疫苗治疗恶性黑色素瘤的成功案例。德国的Carmen Loquai教授和Özlem türeci教授,利用neoantigen所对应的RNA做疫苗,一共治疗了13例病人。在接种了疫苗后,所有患者体内都产生了针对neoantigen的免疫反应。
8位局部晚期接受了手术治疗的病友,其无复发生存时间明显延长,疫苗的注射相当于大幅度推迟乃至预防了肿瘤的复发;另外5位患者为晚期恶性黑色素瘤患者,其中的2位在单独接受疫苗注射后,出现了肿瘤明显缩小,达到了客观有效;另外一位病友接受了疫苗联合PD-1抗体治疗,肿瘤完全缓解。

同一天,哈佛大学的Catherine J. Wu教授带领的团队,利用neoantigen所对应的抗原肽做疫苗,也成功报道了治疗恶性黑色素瘤的案例。
















