病例资料
患者,男,
7
岁。
1
个月前无明显诱因出现头痛,夜间加重,日间略有缓解。精神、饮食及睡眠差,体重无明显减轻。查体:神清语利,对光反射灵敏,颈软无抵抗,四肢肌张力及肌力正常,膝腱反射正常。实验室检查:白细胞
3.2×10
9
/L[
正常值(
4~10
)
×10
9
)
/L]
,血清泌乳素(
PRL
)
17.39ng/mL
,稍增高(正常值
2.64~13.13ng/mL
),血清促黄体生成素(
LH
)
0.73mU/mL
,降低(正常值
1.24~8.62
)。脑脊液生化检查:蛋白
0.80g/L
(正常值
0.08~0.32 g/L
),葡萄糖
1.68mmol/L
(正常值
2.50~4.50 mmol/L
),氯
119.6mmol/L
(正常值
120.00~132.00 mmol/L
)。其他常规实验室检查阴性。胸片无异常。
CT
平扫(图
1~2
):鞍上见一类圆形稍高密度肿物,大小
4.5 cm×4.0 cm×2.8 cm
,边缘清楚,可见分叶,肿物密度均匀,填塞鞍上池大部,邻近的左基底节散在钙化斑。
MRI
:上述鞍区肿物以实性为主,呈
T
1
低信号及
T
2
与
FLAIR
略高信号;肿瘤内见多发小点状囊性区域,呈
T
2
高信号及
FLAIR
等信号;肿物周围见斑片状
T
1
低
T
2
高
FLAIR
高信号环绕;邻近双侧额颞叶及丘脑、中脑呈受压改变,视交叉及三脑室受压上移(图
3~5
)。
MR
增强扫描,肿物呈明显及欠均匀强化,内见条索状强化及少量不规则不强化区,肿物边缘见包膜样强化(图
6~8
)。
手术及病理:肿物位于鞍内及鞍上,大小约
3cm×4 cm×4 cm
,边界清楚,包膜完整,与基底动脉粘连紧密,向三脑室顶生长;肿物呈囊实性,囊内容物为清亮黄绿色囊液;肿物内见斑片状钙化。镜下示肿瘤细胞密集、分化差,呈流水状和栅栏状排列,核圆形、规则,核浆比例增大,瘤内部分见纤维化(图
9
)。免疫组织化学染色(图
10
):
CKpan
(
-
),
GFAP(+)
,
Ki-67
(
+
约
70%
),
LCA
(
-
),
NF
(
-
),
NSE
(
+
),
P53
(散在
+
),
Syn
(
+
)。病理诊断:(鞍区占位)胚胎性肿瘤,非特殊类型(
NOS
),
WHOIV
级(既往称原始神经外胚层肿瘤)。
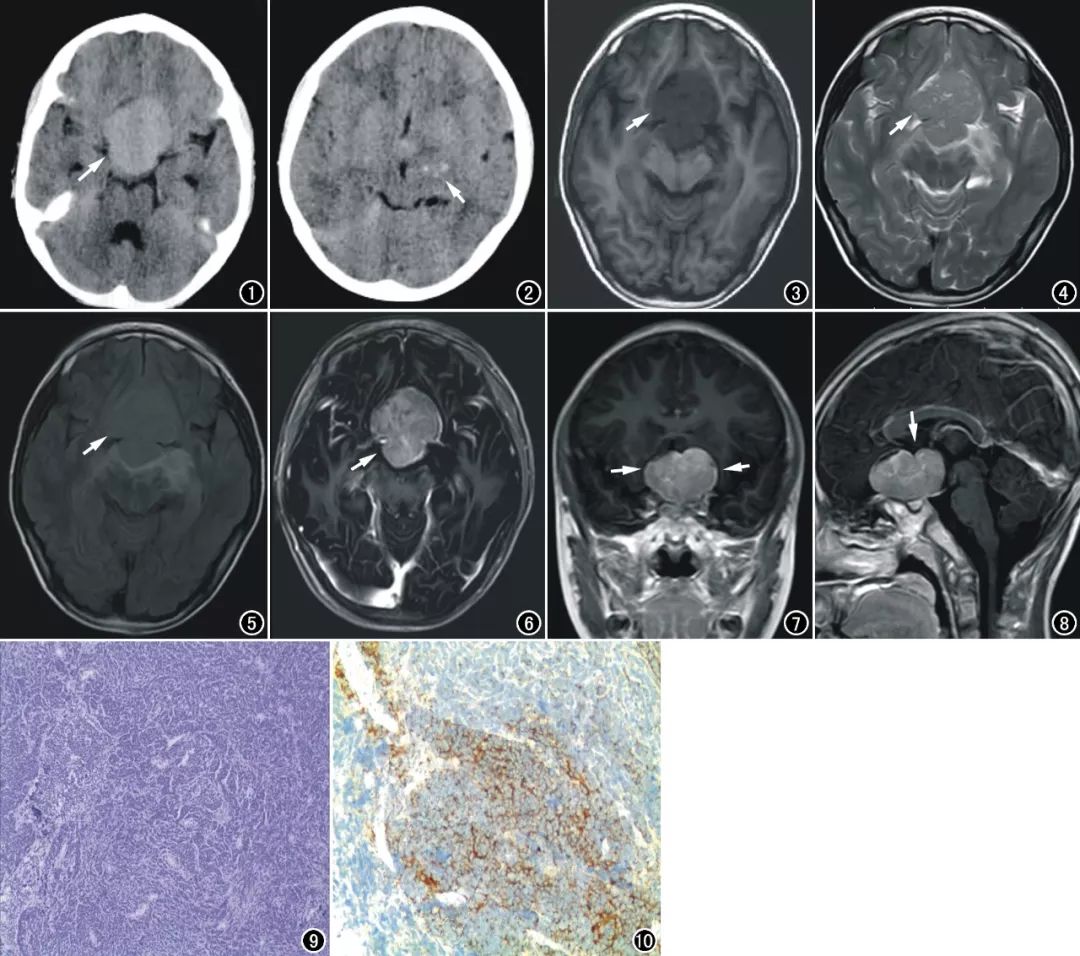
图
1 CT
平扫示鞍上池椭圆形稍高密度肿块(箭)。
图
2 CT
平扫示左侧基底节散在钙化斑(箭)。
图
3
横轴面
T
1
WI
示肿块呈低信号(箭)。
图
4
横轴面
T
2
WI
示肿块稍高信号(箭),内见多发点状及小条状高信号,肿块邻近脑实质片状高信号。
图
5
横轴面
FLAIR
示肿块呈稍高信号(箭)。
图
6
横轴面
T
1
WI
增强示肿块呈明显强化(箭),内部条状强化及少量不强化区。
图
7
冠状面增强
T
1
WI
示两侧颞叶内侧(箭)及下丘脑受压移位。
图
8
矢状面增强
T
1
WI
示视交叉(箭)及三脑室受压上移。
图
9
镜下见肿瘤细胞密集,多层栅栏样排列,核大而圆(
HE
,
×100
)。
图
10
免疫组织化学染色
Syn
(
+
)。
讨论
中枢神经系统(
CNS
)胚胎性肿瘤
NOS
(
CNSembryonal tumour
,
nototherwise specified)是指除髓母细胞瘤之外的CNS
胚胎性肿瘤中缺乏分子诊断相关基因的一类肿瘤
[1]
,是
2016
年
WHO CNS
肿瘤分类新提出的中枢神经系统肿瘤名称,废弃并包括
2007
版分类中
CNS
分类中的原始神经外胚层肿瘤(
primitive neuroectodermal tumor
,
PNET
)。该肿瘤
1973
年
Hart
与
Earle
[2]
首次报道,称为
PNET
,属于来自神经嵴的未分化、高度恶性小圆细胞性肿瘤,具备向神经元、神经胶质和间叶多向分化潜能;
Dehner
[3]
根据肿瘤部位分为中枢性
PNET
和外周性
PNET
,中枢性者较少见,且多发生于幕下,原发于鞍区更加罕见。国内外
10
年共检索到
3
例鞍区
PNET
报道,其中国内
2
例,国外
1
例
[4]
。本病多见于儿童及青少年,男性稍多。鞍区胚胎性肿瘤
NOS
临床表现无特异性,主要为肿瘤压迫下丘脑等结构所致症状,可能继发视力及垂体功能异常,而少数以全身症状发病。本病呈侵袭性生长,如本例累及周围脑实质引起水肿,并可沿脑脊液途径广泛播散,预后极差;目前以手术切除为主,辅以放化疗。
中枢神经系统胚胎性肿瘤
NOS
的病理学表现具有一定特征性,且与影像学表现密切相关,其诊断需要病理确诊。镜下通常表现为细胞密集区及异形细胞
[5]
,肿瘤细胞小而深染,排列紧密,胞核呈圆形或短梭形,核浆比大,胞质少,核分裂象多见
[6]
,特征性排列为
Homer-Wright
假菊团,瘤内可见出血、坏死和囊变。但常规
HE
染色难以与其他小圆细胞肿瘤鉴别,免疫组织化学染色有助于确诊,常用标志物包括
NSE
、
CgA
、
Syn
、
Vim
、
CD99
、
GFAP
[7]
,
NSE
敏感性强但特异性差,常作为筛选指标;
CgA
和
Syn
敏感且特异性强,常作为诊断指标。本例患者免疫组化
NSE
(
+
),
Syn
(
+
),
GFAP(+)
,符合中枢神经系统胚胎性肿瘤,
NOS
病。
鞍上中枢神经系统(
CNS
)胚胎性肿瘤
NOS
罕见,影像学表现与其他部位者有一定差异。文献报道颅内中枢神经系统胚胎性肿瘤
NOS
的
CT
及
MRI
常呈混杂密度或信号肿块,多分布于额、颞叶,少数见于枕叶,呈类圆形或分叶状,边缘清楚,伴或仅有轻度瘤周水肿,部分可见血管流空影、代表血供丰富,瘤内钙化少见(
<10%
)
[8]
;肿瘤实性部分常呈等密度或稍高密度,增强扫描均匀或不均匀中度到显著强化;
MRI
上实性部分多呈
T
1
等或稍低信号、
T
2
等或稍高信号,
DWI
呈等高或高信号;
CT
与
MRI
增强扫描,实性部分为均匀或不均匀中重度强化;肿瘤常见不同程度囊变,囊变区常较大,且多位于周边部分
[9]
。国内的
2
篇鞍区
PNET
文献中,
1
例为蝶鞍区混杂信号,以
T
1
等信号,
T
2
等信号为主,周围水肿范围不大,增强扫描病变未见强化
[10]
;另
1
例为鞍内及鞍上“
雪人
”
样实质为主型肿块,MRI
平扫呈
T
1
等、稍低信号,
T
2
等、稍高混杂信号,增强扫描病变呈“花瓣状”均匀明显强化
[6]
。本例位于鞍上,边界清楚,未侵及脑室系统,
CT
呈稍高密度,
MRI
呈
T
1
稍低
T
2
稍高
信号,囊变较小,增强扫描呈不均匀及明显强化,内见条状更高程度强化,本例还可见左侧基底节散在钙化斑,文献中未见报道,推测与肿瘤压迫脑实质及其血管,造成局部代谢异常所致,也可能为肿瘤浸润的早期表现,尚有待进一步随访及更多病例研究证实。
本例鞍上中枢神经系统胚胎性肿瘤
NOS
需与儿童鞍区其他鉴别:①颅咽管瘤:多见于
10~14
岁儿童,
80%
为囊性,且
85%
以上瘤体和囊壁有钙化,
MRI
因囊液成分不同而表现为不同信号,
T
1
可表现为低
/
等
/
高信号,
T
2
多为不均匀的高信号,增强肿瘤实性部分及囊壁明显不均匀增强。②生殖细胞瘤:多发生于
10~25
岁儿童及青少年,可沿下丘脑
-
神经垂体轴生长,可出现中枢性尿崩及视力异常,肿物呈
T
1
等或低信号、
T
2
稍高信号,增强扫描明显强化,如出现多发微小囊变、出血则形成“胡椒盐征”,一般无钙化,周围水肿较轻。③下丘脑错构瘤:非真性肿瘤,多见于儿童及婴幼儿,多起自灰结节和乳头体,向后下方脚间池生长,有时可突入三脑室底部,临床表现为性早熟、痴笑样癫痫及其他行为异常,
MRI
表现为中线灰结节、乳头体处肿块,边界清,信号均匀,呈
T
1
等信号、
T
2
等或稍高信号,增强扫描无强化。④鞍区毛细胞星形细胞瘤:多起源于视交叉、下丘脑、第三脑室底部,儿童及青少年多见,发病高峰在














