
本文原载于《
中华眼科杂志》2017年第3期
下直肌发育异常导致上斜视常见原因有下直肌缺如,下直肌发育不全和下直肌附着点异位。其中文献报道最常见的为下直肌缺如
[1]
,本病例为下直肌附着点异位。
患儿女性,3岁4个月。因出生后发现右眼上斜,于2016年2月来河南省立眼科医院就诊。2年前因室间隔缺损进行手术治疗,其他生长发育及家族史无特殊。眼部检查:视力检查不合作,双眼复方托吡卡胺滴眼液散瞳验光结果为右眼:+0.50 DS,左眼:+0.50 DS
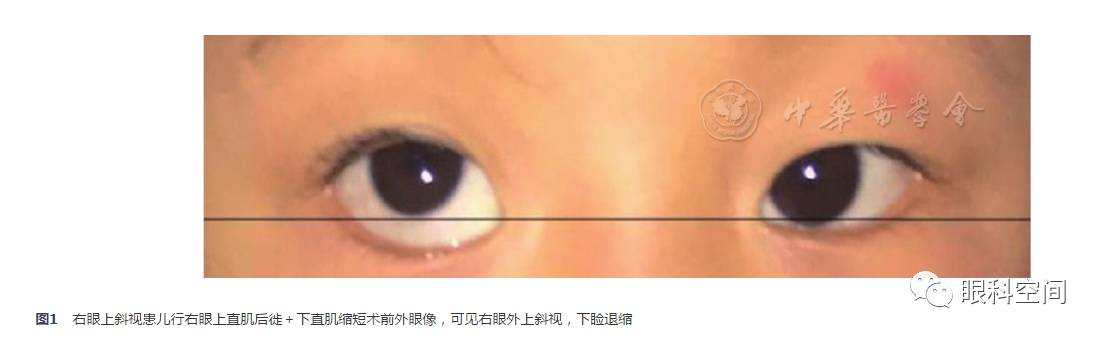
 +0.50 DC×90°,眼压右眼为18 mmHg (1 mmHg=0.133 kPa),左眼为19 mmHg,外眼检查可见右眼明显下睑退缩(图1),双眼前节及眼底检查未见异常。眼底照相显示:右眼显著内旋。眼位检查:33 cm角膜映光左眼注视-5°R/L15°,单眼运动右眼外下转不足(分级为-2),双眼眼球运动右眼下直肌功能不足(分级为-2)
[2]
,33 cm三棱镜映光法检查左眼注视-8
△
R/L 30
△
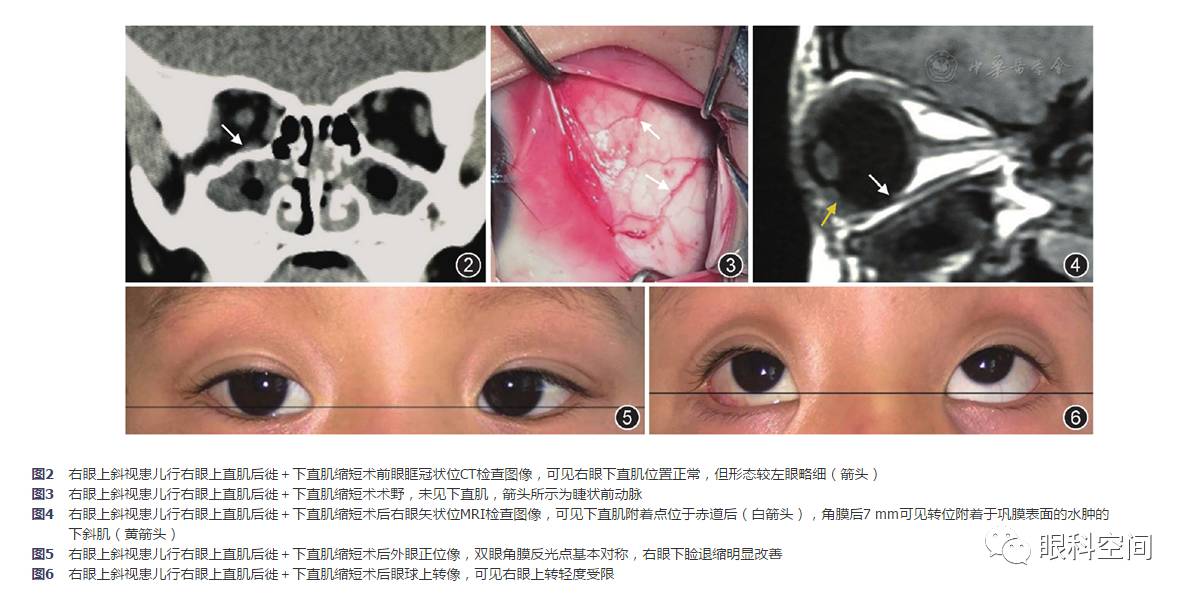
。患儿术前曾行眼眶CT检查(图2),冠状位可见双眼眼外肌均在位,右眼下直肌较左眼稍细。入院诊断:右眼上斜视;双眼屈光不正。2016年3月10日患者在全身麻醉下行右眼被动牵拉试验阳性,上直肌轻度抵抗,下转可超过中线。拟行右眼上直肌后徙+下直肌缩短术。术中探查下直肌,见下方巩膜面光滑,在下直肌生理解剖止点后巩膜表面可见睫状前动脉直接穿入巩膜,未见肌肉纤维。扩大切口向鼻侧及颞侧探查致内外直肌,向后探查致角膜缘后15 mm,均未见下直肌,仔细检查下方筋膜囊仍未见下直肌纤维(图3)。改变手术方式,将下斜肌前转位固定于下直肌生理解剖止点浅层巩膜(角膜缘后7 mm)。探查上直肌,发现上直肌挛缩,上直肌后徙5 mm。术后第2天行眼眶MRI检查,发现右眼下直肌存在,肌肉附着点偏后(图4)。术后2个月患儿眼位33 cm角膜映光左眼注视-5°,右眼下睑退缩改善(图5),单眼运动右眼外下转改善(分级-1)双眼运动右眼下转不足改善(分级-1),上转落后(分级-2)(图6)。
+0.50 DC×90°,眼压右眼为18 mmHg (1 mmHg=0.133 kPa),左眼为19 mmHg,外眼检查可见右眼明显下睑退缩(图1),双眼前节及眼底检查未见异常。眼底照相显示:右眼显著内旋。眼位检查:33 cm角膜映光左眼注视-5°R/L15°,单眼运动右眼外下转不足(分级为-2),双眼眼球运动右眼下直肌功能不足(分级为-2)
[2]
,33 cm三棱镜映光法检查左眼注视-8
△
R/L 30
△
。患儿术前曾行眼眶CT检查(图2),冠状位可见双眼眼外肌均在位,右眼下直肌较左眼稍细。入院诊断:右眼上斜视;双眼屈光不正。2016年3月10日患者在全身麻醉下行右眼被动牵拉试验阳性,上直肌轻度抵抗,下转可超过中线。拟行右眼上直肌后徙+下直肌缩短术。术中探查下直肌,见下方巩膜面光滑,在下直肌生理解剖止点后巩膜表面可见睫状前动脉直接穿入巩膜,未见肌肉纤维。扩大切口向鼻侧及颞侧探查致内外直肌,向后探查致角膜缘后15 mm,均未见下直肌,仔细检查下方筋膜囊仍未见下直肌纤维(图3)。改变手术方式,将下斜肌前转位固定于下直肌生理解剖止点浅层巩膜(角膜缘后7 mm)。探查上直肌,发现上直肌挛缩,上直肌后徙5 mm。术后第2天行眼眶MRI检查,发现右眼下直肌存在,肌肉附着点偏后(图4)。术后2个月患儿眼位33 cm角膜映光左眼注视-5°,右眼下睑退缩改善(图5),单眼运动右眼外下转改善(分级-1)双眼运动右眼下转不足改善(分级-1),上转落后(分级-2)(图6)。
讨论
下直肌由中胚叶分化而来,其正常解剖结构起自视神经孔下方,沿眶下壁向前稍向外行进,附着于巩膜下部,距角膜缘约6.5 mm,肌肉鞘膜的扩展部分联结于下睑
[3]
。下直肌与视轴成25°,眼球原在位时下直肌的主要作用是下转,次要作用是内转和外旋。
该病例术前检查结果为右眼上斜,下转不足,CT冠状位检查结果显示右眼下直肌略细,眼球运动检查提示下直肌麻痹。术中被动牵拉试验上直肌轻度抵抗,下直肌无抵抗,也与下直肌麻痹致上直肌轻度挛缩表现一致。直到术中探查未能在角膜缘后15 mm内发现下直肌肌纤维及其肌膜才确诊为下直肌附着点异位。术后磁共振矢状位的检查结果确证右眼下直肌附着点位于赤道后部。若该患者未行影像学检查极易误诊为下直肌缺如。此前曾有学者在为视网膜脱离患者行环扎时未能发现下直肌,术中诊断为下直肌缺如,而术后CT证实为双下直肌附着点位于赤道部后,属于下直肌附着点异位,该病例由于双眼对称而没有上斜视表现
[4]
。下直肌缺如与下直肌附着点异位在临床表现上有很大的相似,而最早采用影像学检查证实下直肌缺如为1997年
[5]
,而在此之前的临床报告均为手术探查证实,因此我们推测有可能将某些下直肌附着点异位病例误诊为下直肌缺如。
由于该例患儿下直肌附着点位于赤道部后,不能通过常规斜视球结膜切口暴露肌肉,从而采取下斜肌前转位联合上直肌后徙治疗。该术式在下直肌缺如病例中已取得良好的眼位矫正效果
[6,7,8,9]
。术后眼球下转明显改善,正前方眼位正位,但是与所有下斜肌前转位联合上直肌后徙手术类似,术后患儿也出现一定程度上转受限。















